Структурно-функциональная классификация
В зависимости от строения стенки кровеносного сосуда в сосудистой системе различают (рис. 23–15) артерии, артериолы, капилляры, венулы и вены, межсосудистые анастомозы, микроциркуляторное русло и гематические барьеры (например, гематоэнцефалический). Функционально сосуды подразделяют на амортизирующие (артерии), резистивные (концевые артерии и артериолы), прекапиллярные сфинктеры (концевой отдел прекапиллярных артериол), обменные (капилляры и венулы), ёмкостные (вены), шунтирующие (артериовенозные анастомозы).
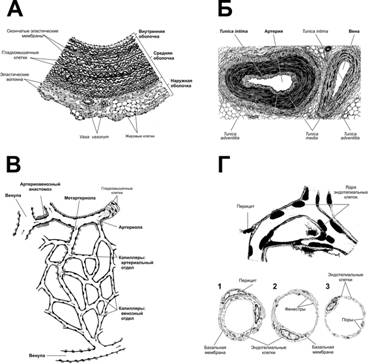
Рис. 23–15. Типы кровеносных сосудов [11]. А. Аорта. Поверхность внутренней оболочки выстлана эндотелиальными клетками. Подэндотелиальный слой содержит коллагеновые и эластические волокна. Здесь встречаются фибробласты и клетки, напоминающие по строению ГМК. С возрастом и особенно при атеросклерозе внутренняя оболочка утолщается, а ГМК накапливают липиды. Мощная средняя оболочка содержит окончатые эластические мембраны. В соединительной ткани наружной оболочки проходят нервные волокна и vasa vasorum. Часть vasa vasorum проникает в наружные отделы средней оболочки. Б. Артерия и сопровождающая вена в составе сосудисто-нервного пучка. В. Микроциркуляторное русло. Артериола ® метартериола ® капиллярная сеть с двумя отделами — артериальным и венозным ® венула. Артериовенозные анастомозы соединяют артериолы с венулами. Г. Типы капилляров: 1 — капилляр с непрерывным эндотелием, 2 — с фенестрированным эндотелием, 3 — капилляр синусоидного типа.
· Артерии — кровеносные сосуды, транспортирующие кровь от сердца. Артерии, расположенные вблизи сердца (магистральные сосуды), испытывают наибольший перепад давления. Поэтому они обладают выраженной эластичностью (артерии эластического типа). Стенка магистральных артерий амортизирует ударную волну крови (систолический выброс) и переправляет далее выбрасываемую с каждым ударом сердца кровь. Периферические артерии (распределительные сосуды) имеют развитую мышечную стенку (артерии мышечного типа), способны изменять величину просвета, а следовательно, скорость кровотока и распределение крови в сосудистом русле.
à Артерии эластического типа (рис. 23–15А) — магистральные артерии. К ним относят аорту, лёгочные, общую сонную и подвздошные артерии. В состав их стенки в большом количестве входят эластические мембраны и эластические волокна. Толщина стенки артерий эластического типа составляет примерно 15% диаметра их просвета.
à Артерии мышечного типа (рис. 23–15Б). Их суммарный диаметр (толщина стенки + диаметр просвета) достигает 1 см, диаметр просвета варьирует от 0,3 до 10 мм. Артерии мышечного типа — распределительные, т.к. именно эти сосуды (благодаря выраженной способности к изменению просвета) контролируют интенсивность кровотока (перфузию) отдельных органов.
· Артериолы. Артерии мышечного типа переходят в артериолы — короткие сосуды, имеющие важное значение для регуляции АД.
à Терминальные артериолы. В месте отхождения от терминальной артериолы капилляра обычно располагается скопление циркулярно ориентированных ГМК, образующих прекапиллярный сфинктер (единственная структура капиллярной сети, содержащая ГМК).
· Капилляры (рис. 23–15Г). Разветвлённая капиллярная сеть соединяет артериальное и венозное русла. Капилляры участвуют в обмене веществ между кровью и тканями. Общая обменная поверхность (поверхность капилляров и венул) составляет не менее 1000 м2, а в пересчёте на 100 г ткани — 1,5 м2. В регуляции капиллярного кровотока принимают непосредственное участие артериолы и венулы. В совокупности эти сосуды (от артериол до венул включительно) образуют структурно-функциональную единицу сердечно-сосудистой системы — терминальное, или микроциркуляторное русло.
à Плотность капилляров в различных органах существенно варьирует. Так, на 1 мм3 миокарда, головного мозга, печени, почек приходится 2500–3000 капилляров; в скелетной мышце — 300–1000 капилляров; в соединительной, жировой и костной тканях их значительно меньше.
à Структура. Стенка капилляра образована эндотелием, его базальной мембраной и перицитами. Различают три основных типа капилляров (рис. 23–15Г): с непрерывным эндотелием (1), с фенестрированным эндотелием (2) и с прерывистым эндотелием (3).
Ú Капилляры с непрерывным эндотелием — наиболее распространённый тип. Диаметр их просвета менее 10 мкм. Эндотелиальные клетки связаны при помощи плотных контактов, содержат множество пиноцитозных пузырьков, участвующих в транспорте метаболитов между кровью и тканями. Капилляры этого типа характерны для мышц и лёгких.
Барьеры. Частный случай капилляров с непрерывным эндотелием — капилляры, формирующие гематоэнцефалический и гематотимический барьеры. Для эндотелия капилляров барьерного типа характерно умеренное количество пиноцитозных пузырьков и плотные межэндотелиальные контакты.
Ú Капилляры с фенестрированным эндотелием присутствуют в капиллярных клубочках почки, эндокринных железах, ворсинках кишки, в экзокринной части поджелудочной железы. Фенестра — истончённый участок эндотелиальной клетки диаметром 50–80 нм. Предполагают, что фенестры облегчают транспорт веществ через эндотелий. Наиболее чётко фенестры видны на электронограммах капилляров почечных телец (см. рис. 26–10).
Ú Капилляр с прерывистым эндотелием называют также капилляром синусоидного типа, или синусоидом. Подобный тип капилляров присутствует в кроветворных органах, состоит из эндотелиальных клеток с щелями между ними и прерывистой базальной мембраны.
· Микроциркуляторное русло (рис. 23–15В) организовано следующим образом: под прямым углом от артериолы отходят так называемые метартериолы (терминальные артериолы), а уже от них берут начало анастомозирующие между собой истинные капилляры, образующие сеть. В местах отделения капилляров от метартериолы имеются прекапиллярные сфинктеры, контролирующие локальный объём крови, проходящий через истинные капилляры. Объём же крови, проходящей через терминальное сосудистое русло в целом, определяется тонусом ГМК артериол. В микроциркуляторном русле присутствуют артериовенозные анастомозы, связывающие артериолы непосредственно с венулами или мелкие артерии с мелкими венами. Стенка сосудов анастомоза содержит много ГМК. Артериовенозные анастомозы в большом количестве присутствуют в некоторых участках кожи, где они играют важную роль в терморегуляции (мочка уха, пальцы).
· Гематоэнцефалический барьер (см. рис. 25–11) надёжно изолирует мозг от временных изменений состава крови. Непрерывный эндотелий капилляров — основа гематоэнцефалического барьера. Снаружи эндотелиальная трубка покрыта базальной мембраной. Капилляры мозга почти полностью окружены отростками астроцитов, а эндотелиальные клетки связаны при помощи непрерывных цепочек плотных контактов.
à Функция. Гематоэнцефалический барьер функционирует как избирательный фильтр.
Ú Липофильные вещества. Наибольшей проницаемостью обладают вещества, растворимые в липидах (например, никотин, этиловый спирт, героин).
Ú Транспортные системы
ò Глюкоза транспортируется из крови в мозг при помощи соответствующих транспортёров.
ò Глицин. Особое значение для мозга имеет система транспорта тормозного нейромедиатора — глицина. Его концентрация в непосредственной близости от нейронов должна быть значительно ниже, чем в крови. Эти различия в концентрации глицина обеспечивают транспортные системы эндотелия.
à Лекарственные препараты. Многие ЛС плохо растворимы в липидах, поэтому медленно или совсем не проникают в мозг. Казалось бы, с увеличением концентрации ЛС в крови можно было ожидать увеличения его транспорта через гематоэнцефалический барьер. Однако, это допустимо только в случае использования малотоксичных препаратов (например, пенициллина). Большинство ЛС имеет побочные эффекты, поэтому их нельзя вводить в избытке в расчёте на то, что часть дозы достигнет мишени в мозге. Один из путей введения лекарства в мозг наметился после установления феномена резкого усиления проницаемости гематоэнцефалического барьера при введении в сонную артерию гипертонического раствора сахара, что связано с эффектом временного ослабления контактов между эндотелиальными клетками гематоэнцефалического барьера.
· Венулы принимают кровь из капилляров и постепенно собираются в вены. Венулы, как никакие другие сосуды, имеют прямое отношение к течению воспалительных реакций. Через их стенку при воспалении проходят массы лейкоцитов (диапедез) и плазма. Кровь из капиллярной сети последовательно поступает в посткапиллярные, собирательные и мышечные венулы.
à Посткапиллярная венула. Венозная часть капилляров плавно переходит в посткапиллярную венулу. Её диаметр может достигать 30 мкм. Гистамин (через гистаминовые рецепторы) вызывает резкое увеличение проницаемости эндотелия посткапиллярных венул, что приводит к отёку окружающих тканей.
à Собирательная венула. Посткапиллярные венулы впадают в собирательную венулу.
à Мышечная венула. Собирательные венулы впадают в мышечные венулы диаметром до 100 мкм. Название сосуда — мышечная венула — определяет присутствие ГМК.
· Вены — сосуды, по которым кровь оттекает от органов и тканей к сердцу. Более 60% объёма циркулирующей крови находится в венах. Давление в венах низкое, стенка тонкая, однако мышечного слоя достаточно, чтобы вены могли активно участвовать в реакциях перераспределения крови между различными тканями и органами. Некоторые вены имеют клапаны.
Клапаны. Вены, особенно конечностей, имеют клапаны, пропускающие кровь только по направлению к сердцу. Соединительная ткань образует структурную основу створок клапанов, а вблизи их фиксированного края располагаются ГМК. В целом клапаны можно рассматривать как складки интимы (внутренней оболочки).
Дата добавления: 2016-06-05; просмотров: 3846;











