Кровоснабжение плода
Обогащённая кислородом кровь (см. рис. 20–7) с относительно низкой концентрацией СО2 из плаценты по пупочной вене поступает в печень, а из печени — в нижнюю полую вену. Часть крови из пупочной вены через венозный проток, минуя печень, сразу попадает в систему нижней полой вены. В нижней полой вене происходит перемешивание крови. Кровь с высоким содержанием СО2 поступает в правое предсердие из верхней полой вены, которая собирает кровь из верхней части тела. Через овальное отверстие (отверстие в межпредсердной перегородке) часть крови поступает из правого предсердия в левое. При сокращении предсердий клапан закрывает овальное отверстие, и кровь из левого предсердия поступает в левый желудочек и далее в аорту, т.е. в большой круг кровообращения. Из правого желудочка кровь направляется в лёгочную артерию, которая артериальным (боталловым) протоком связана с аортой. Следовательно, через артериальный проток и овальное отверстие сообщаются малый и большой круги кровообращения.
На ранних этапах внутриутробной жизни потребность в крови в несформированных лёгких, куда перекачивает кровь правый желудочек, ещё не велика. Поэтому степень развития правого желудочка определяется уровнем развития лёгких. По мере развития лёгких и увеличения их объёма всё больше крови направляется к ним и всё меньше проходит через артериальный проток. Закрытие артериального протока происходит вскоре после рождения (в норме — до 8 нед жизни), когда лёгкие начинают получать всю кровь из правых отделов сердца. После рождения перестают функционировать и редуцируются, превращаясь в соединительнотканные тяжи, и другие сосуды (сосуды пуповины и венозный проток). Овальное отверстие закрывается также после рождения.
Иннервация сердца
Работу сердца контролируют сердечные центры продолговатого мозга и моста через парасимпатические и симпатические волокна (рис. 23–3). Холинергические и адренергические (преимущественно безмиелиновые) волокна образуют в стенке сердца несколько нервных сплетений, содержащих внутрисердечные ганглии. Скопления ганглиев в основном сосредоточены в стенке правого предсердия и в области устьев полых вен.
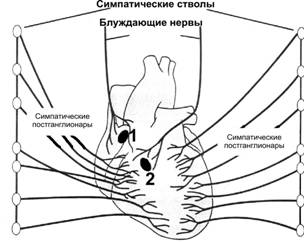
Рис. 23–3. Иннервация сердца. 1 — синусно-предсердный узел, 2 — предсердно-желудочковый узел (АВ-узел).
· Парасимпатическая иннервация. Преганглионарные парасимпатические волокна для сердца проходят в составе блуждающего нерва с обеих сторон. Волокна правого блуждающего нерва иннервируют правое предсердие и образуют густое сплетение в области синусно-предсердного узла. Волокна левого блуждающего нерва подходят преимущественно к АВ-узлу. Именно поэтому правый блуждающий нерв оказывает влияние главным образом на ЧСС, а левый — на АВ-проведение. Желудочки имеют менее выраженную парасимпатическую иннервацию.
à Внутрисердечные нейроны почти все холинергические (парасимпатические). На них, а также на МИФ‑клетках (малых интенсивно флюоресцирующих клетках — разновидности нейронов, находящихся практически во всех вегетативных ганглиях), заканчиваются терминали холинергических аксонов блуждающего нерва.
à Эффекты парасимпатической иннервации: сила сокращений предсердий уменьшается — отрицательный инотропный эффект, ЧСС снижается — отрицательный хронотропный эффект, предсердно-желудочковая задержка проведения увеличивается — отрицательный дромотропный эффект.
· Симпатическая иннервация. Преганглионарные симпатические волокна для сердца идут от боковых рогов верхних грудных сегментов спинного мозга. Постганглионарные адренергические волокна образованы аксонами нейронов ганглиев симпатической нервной цепочки (звёздчатый и отчасти верхний шейный симпатические узлы). Они подходят к органу в составе нескольких сердечных нервов и равномерно распределяются по всем отделам сердца. Терминальные ветви пронизывают миокард, сопровождают венечные сосуды и подходят к элементам проводящей системы. Миокард предсердий имеет более высокую плотность адренергических волокон. Каждый пятый кардиомиоцит желудочков снабжается адренергической терминалью, заканчивающейся на расстоянии 50 мкм от плазмолеммы кардиомиоцита.
à Эффекты симпатической иннервации: сила сокращений предсердий и желудочков увеличивается — положительный инотропный эффект, ЧСС возрастает — положительный хронотропный эффект, интервал между сокращениями предсердий и желудочков (т.е. задержка проведения в АВ-соединении) укорачивается — положительный дромотропный эффект.
В целом стимуляция симпатических нервов увеличивает скорость спонтанной деполяризации мембран водителей ритма (т.е. ЧСС), облегчает проведение ПД в волокнах Пуркинье и увеличивает частоту и силу сокращения рабочих кардиомиоцитов; стимуляция парасимпатических нервов, наоборот, уменьшает частоту генерации импульсов пейсмейкерами, снижает скорость проведения ПД в волокнах Пуркинье и уменьшает силу сокращения и ЧСС.
Между симпатической и парасимпатической иннервацией существуют реципрокные тормозные отношения. Ацетилхолин действует пресинаптически, уменьшая выделение норадреналина из симпатических нервов. Нейропептид Y, выделяющийся из норадренергических окончаний, тормозит выделение ацетилхолина.
· Афферентная иннервация. Чувствительные нейроны ганглиев блуждающих нервов и спинномозговых узлов (C8–Th6) образуют свободные и инкапсулированные нервные окончания в стенке сердца. Афферентные волокна проходят в составе блуждающих и симпатических нервов.
Свойства миокарда
Основные свойства сердечной мышцы — возбудимость, автоматизм, проводимость, сократимость.
Возбудимость
Возбудимость — свойство отвечать на раздражение электрическим возбуждением в виде изменений мембранного потенциала (МП) с последующей генерацией ПД. Электрогенез в виде МП и ПД определяется разностью концентраций ионов по обе стороны мембраны, а также активностью ионных каналов и ионных насосов. Через пору ионных каналы ионы проходят по электрохимическому градиенту, тогда как ионные насосы обеспечивают движение ионов против электрохимического градиента. В кардиомиоцитах наиболее распространённые каналы — для ионов Na+, K+, Ca2+ и Cl–.
Типы ионных каналов кардиомиоцитов суммированы в табл. 23–1.
Таблица 23–1. Ионные каналы кардиомиоцитов
| Потенциалозависимые каналы |
| Na+‑каналы |
| Ca2+в — временно открывающиеся каналы, открытые только при значительной деполяризации |
| Ca2+д — каналы, длительно открытые во время деполяризации |
| K+-входящие выпрямляющие |
| K+-выходящие выпрямляющие |
| K+-выходящие временно открытые |
| Лиганд-воротные K+‑каналы |
| Ca2+-активированные |
| Na+-активированные |
| АТФ-чувствительные |
| Ацетилхолин-активированные |
| Арахидоновой кислотой активированные |
· МП покоя кардиомиоцита составляет –90 мВ. Стимуляция порождает распространяющийся ПД, вызывающий сокращение (рис. 23–4). Деполяризация развивается быстро, как в скелетной мышце и нерве, но, в отличие от последних, МП возвращается к исходному уровню не сразу, а постепенно.
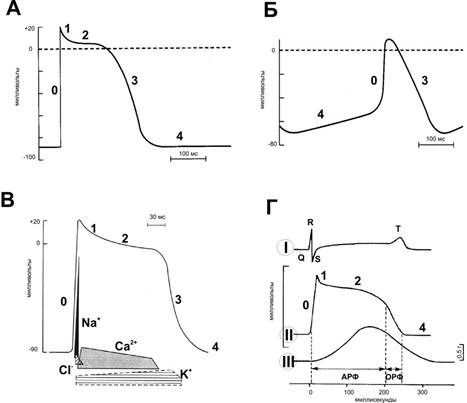
Рис. 23–4. Потенциалы действия. А — Желудочек. Б — Синусно-предсердный узел. В — Ионная проводимость. I — ПД, регистрируемый с поверхностных электродов; II — внутриклеточная регистрация ПД; III — Механический ответ. Г — Сокращение миокарда. АРФ — абсолютная рефрактерная фаза; ОРФ — относительная рефрактерная фаза. 0 — деполяризация; 1 — начальная быстрая реполяризация; 2 — фаза плато; 3 — конечная быстрая реполяризация; 4 — исходный уровень.
· Деполяризация длится около 2 мс, фаза плато и реполяризация продолжаются 200 мс и более. Как и в других возбудимых тканях, изменение внеклеточного содержания K+ влияет на МП; изменения внеклеточной концентрации Na+ воздействуют на величину ПД.
Ú Быстрая начальная деполяризация (фаза 0) возникает вследствие открытия потенциалозависимых быстрых Na+‑каналов, ионы Na+ быстро устремляются внутрь клетки и меняют заряд внутренней поверхности мембраны с отрицательного на положительный.
Ú Начальная быстрая реполяризация (фаза 1) — результат закрытия Na+‑каналов, входа в клетку ионов Cl– и выхода из неё ионов K+.
Ú Последующая продолжительная фаза плато (фаза 2 — МП некоторое время сохраняется приблизительно на одном уровне) — результат медленного открытия потенциалозависимых Ca2+‑каналов: ионы Ca2+ поступают внутрь клетки, равно как ионы и Na+, при этом ток ионов K+ из клетки сохраняется.
Ú Конечная быстрая реполяризация (фаза 3) возникает в результате закрытия Ca2+‑каналов на фоне продолжающегося выхода K+ из клетки через K+‑каналы.
Ú В фазу покоя (фаза 4) происходит восстановление МП за счёт обмена ионов Na+ на ионы K+ посредством функционирования специализированной трансмембранной системы — Na+-К+‑насоса. Указанные процессы касаются именно рабочего кардиомиоцита; в клетках водителя ритма фаза 4 несколько отличается.
· Быстрый Na+‑канал имеет наружные и внутренние ворота. Наружные ворота открываются в начале деполяризации, когда МП равен –70 или –80 мВ; при достижении критического значения МП внутренние ворота закрываются и предотвращают дальнейший вход ионов Na+ до тех пор, пока ПД не прекратится (инактивация Na+‑канала). Медленный Ca2+‑канал активируется небольшой деполяризацией (МП в пределах от –30 до –40 мВ).
· Сокращение начинается сразу после начала деполяризации и продолжается в течение всего ПД. Роль Ca2+ в сопряжении возбуждения с сокращением подобна его роли в скелетной мышце (см. главу 6 Ы Отсылка. Ы). Однако в миокарде триггером, активирующим T-систему и вызывающим выделение Ca2+ из саркоплазматической сети, выступает не сама деполяризация, а внеклеточный Ca2+, поступающий внутрь клетки во время ПД.
· На протяжении фаз 0–2 и примерно до середины фазы 3 (до достижения МП во время реполяризации уровня –50 мВ) мышца сердца не может быть возбуждена снова. Она находится в состоянии абсолютного рефрактерного периода, т.е. состоянии полной невозбудимости.
· После абсолютного рефрактерного периода возникает состояние относительной рефрактерности, в котором миокард остаётся до фазы 4, т.е. до возвращения МП к исходному уровню. В период относительной рефрактерности сердечная мышца может быть возбуждена, но только в ответ на очень сильный стимул.
· Сердечная мышца не может, как скелетная мышца, находиться в тетаническом сокращении. Тетанизация (стимуляция высокой частотой) сердечной мышцы в течение сколько-нибудь продолжительного времени приведёт к летальному исходу. Мускулатура желудочков должна быть рефрактерной; говоря иными словами, быть в «периоде неуязвимости» до конца ПД, поскольку стимуляция миокарда в этот период может вызывать фибрилляцию желудочков, которая при достаточной длительности фатальна для больного.
Дата добавления: 2016-06-05; просмотров: 2329;











