ЧЕРЕПНО-МОЗГОВАЯ ТРАВМА
Черепно-мозговая травма — частый вид патологии нервной стемы, нередко сопровождающийся выраженными изменениями двигательных и психических функций. Черепно-мозговая травма подразделяется на закрытую и отрытую. При открытых повреждениях нарушается целость кожных покровов и костей черепа. Появление неврологических симптомов при различных видах черепно-мозговой травмы связано с влиянием механической силы на весь головной мозг в целом и местным воздействием травмирующего фактора. Под влиянием удара происходит резкое смещение мозговой ткани и цереброспинальной жидкости, вызывающее цепь рефлекторных сосудистых реакций и ликвородинамических расстройств. Развиваются спазм и парез мозговых сосудов, кислородное голодание мозга и его отек. Смещение мозга приводит также к изменениям в коллоидном составе нервных клеток и строении синапсов. В результате возникают грубые нейродинамические изменения.
В патогенезе черепно-мозговой травмы имеет значение также нарушение функций надпочечников, которые играют важную роль в регуляции сосудистого тонуса и адаптации организма к меняющимся условиям среды.
Закрытая черепно-мозговая травма протекает в виде сотрясения, ушиба или сдавления мозга. Такое деление отражает тяжесть нарушений, наступающих в нервной системе под влиянием травмы. При сотрясении мозга наблюдаются главным образом носящие преходящий характер расстройства ликвородинамики и кровообращения. При сотрясении мозга отмечаются общемозговые симптомы: потеря сознания или его нарушение в виде вялости, сонливости, адинамии, расстройства памяти, тошнота, рвота, головная боль. Длительность потери сознания может быть различной: от нескольких секунд до нескольких суток. Расстройства памяти наступают при тяжелых степенях сотрясения мозга; они выражаются в виде ретроградной и антероградной амнезии. Ретроградная амнезия — потеря памяти на события, связанные с данной травмой; антероградная амнезия — более тяжелое нарушение памяти. Сотрясение мозга может сопровождаться также менингеальными симптомами и преходящими легкими очаговыми нарушениями.
При ушибах головного мозга наряду с выраженными общемозговыми симптомами наблюдаются четкие локальные нарушения. Последние обусловлены травмой мозговой ткани в виде ее размозжения и некроза на стороне удара или на противоположной стороне. Расстройства сознания при ушибе мозга более длительны, чем при сотрясении мозга, и достигают большей глубины. Глубина и длительность нарушения сознания при черепно-мозговой травме может служить не только диагностическим, но и прогностическим признаком. Локальные нарушения при ушибах мозга иногда могут проявляться лишь через несколько суток после травмы, когда отек мозга несколько уменьшается. Очаговые симтомы разнообразны: расстройства функций черепно-мозговых нервов парезы и параличи конечностей, нарушения координации, речи. судороги и др.
Однимиз самых тяжелых проявлений черепно-мозговой травмы является сдавление мозга. Его вызывает внутричерепная гематома (скопление крови), или острый отек мозга. В развитии внутчерепной гематомы различают несколько периодов. Острый период(непосредственное травматическое воздействие на мозг) обычно протекает с симптомами сотрясения или ушиба мозга. Скрытый период (светлый промежуток) характеризуется относительно удовлетворительным состоянием больного. Сдавление мозга развивается при объеме гематомы 50—70 мл. После светлого промежутка состояние больного ухудшается. Появляется распирающая головная боль, нарушается сознание. К этому присоединяются признаки сдавления ствола головного мозга в виде нистагма, “плавающих” движений глазных яблок, нарушения дыхания, глотания, сердечной деятельности. При несвоевременной диагностике компрессии (сдавление мозга) может наступить смерть.
Во многих случаях закрытая черепно-мозговая травма осложняется субарахноидальным кровоизлиянием. Вследствие того что излившаяся кровь раздражает мозговые оболочки, в клинической картине субарахноидального кровоизлияния ведущим является менингеальный синдром, обычно развивающийся на фоне возбуждения, бреда, галлюцинаций, двигательной расторможенности.
Вид черепно-мозговой травмы диагностируют на основании дополнительных исследований: изучения состава цереброспинальной жидкости, рентгенографии черепа, эхоэнцефалографии, исследования глазного дна, ангиографии, компьютерной томографии.
В течении черепно-мозговой травмы различают несколько периодов: 1) начальный, или острый; 2) подострый, или восстановительный; 3) резидуальный, или период остаточных явлений. Продолжительность острого периода зависит от тяжести черепно-мозговой травмы и составляет от 7 дней до 1,5 — 2 мес. Восстановительный период длится от 1 года до 2 лет.
Характер последствий черепно-мозговой травмы зависит от вида травмы, обширности поражения мозга, глубины и длительности потери сознания. Определенную роль в развитии последствий черепно-мозговой травмы играют особенности строения нервной системы больного и состояние реактивности организма.
Наиболее частым последствием внутричерепной травмы является цереброастенический синдром. Он выражается в быстрой утомляемости, слабости, истощающемся внимании, снижении памяти, работоспособности, расстройствах эмоционально-волевой сферы. Отмечаются неустойчивость настроения, склонность к плаквости, капризам, раздражительности или чрезмерной веселости.
Характерны также страхи, содержание которых связано с ситуацией имевшей место во время травмы. У эмоционально возбудимых детей наклонность к истерическим реакциям нередко отмечается и до травмы. Больные жалуются на головную боль, которая возникает внезапно, но чаще при определенных условиях (в духоте, при беге, шуме, отрицательных эмоциях, резких поворотах головы и т.д.). Несколько реже бывают головокружения. Они могут появляться даже через 1 — 2 года после травмы. Иногда боли усиливаются при движении глаз. Характерны вегетативно-сосудистые расстройства в виде повышенной потливости, неустойчивости пульса и артериального давления.
Характерной особенностью цереброастенического синдрома после черепно-мозговых травм является нарушение интеллектуальной деятельности при первично сохранном интеллекте. В процессе учебной работы у таких детей быстро наступает утомление, возникает головная боль, нарушается работоспособность, ослабевают память и внимание. Дети плохо сосредоточиваются на выполнении задания, часто отвлекаются. Все это создает трудности в обучении ребенка. Несмотря на отсутствие локальных речевых расстройств, дети испытывают трудности при овладении счетом, письмом. При чтении они часто “теряют” строку, не выделяют предложений, не делают смысловых ударений. При письме допускают разнообразные ошибки: не дописывают буквы и слова, соединяют несколько слов в одно и т.д. При обучении математике они часто не овладевают приемами устного счета, плохо запоминают таблицу умножения, не помнят условия задачи. Если ребенок утомляется, то становится возбужденным, беспокойным, раздражительным, плаксивым или, наоборот, робким, медлительным, неуверенным в себе. Из-за боязни ответить неправильно дети отказываются отвечать. При правильном понимании этого состояния педагогом и своевременном оказании педагогической и лечебной помощи названные трудности в обучении можно преодолеть. Однако любое заболевание и усложнение жизненной ситуации вновь могут вызвать головную боль, головокружение, расстройства сна, памяти, внимания, интеллекта.
К последствиям черепно-мозговой травмы относятся неврозы и неврозоподобные состояния, например такие, как недержание мочи ночью, страхи, заикание, навязчивые движения. Последствием черепно-мозговой травмы является также травматическая энцефалопатия. Она характеризуется сильной головной болью. головокружением, выраженным снижением работоспособности. У одних больных преобладают вялость, апатия, медлительность. длительная заторможенность; у других — постоянное беспокойство, расторможенность, повышенное, приподнятое настроение (эйфория). Эти симптомы обычно более выражены и дольше держатся, чем при цереброастеническом синдроме. Наряду со снижением интеллектуальной деятельности и работоспособности отмечаются изменения характера. Дети становятся грубыми, же стокими, угрюмыми. Кроме того, они утрачивают интерес к играм и учебным занятиям.
Тяжелые черепно-мозговые травмы могут приводить к слабоию. Наблюдаются расстройства внимания, памяти и речи. В тяжелых случаях дети высказывают неадекватные суждения и умозаключения.
К последствиям черепно-мозговой травмы относится травматическая эпилепсия. Судорожные припадки обычно появляются в первомполугодии после травмы, но могут возникать и через несколько лет, носят разнообразный характер. Часто повторяющиеся припадки приводят к снижению интеллекта и формированию эпилептоидных черт характера.
После черепно-мозговых травм могут наблюдаться различные вегетативно-обменные нарушения, а также гидроцефалия, параличи, парезы, расстройства слуха, зрения, речи.
Тактика лечения больных с черепно-мозговой травмой в острый период зависит от характера травмы и направлена на предотвращение отека мозга, снижение внутричерепного давления, нормализацию жизненно важных функций. В острый период лечение черепно-мозговой травмы, как правило, проводится в стационаре. Больным рекомендуется строгий постельный режим, длительность которого зависит от вида и тяжести черепно-мозговой травмы. После выписки из стационара больные должны регулярно наблюдаться у невропатолога, который периодически проводит курсы общеукрепляющего и восстановительного лечения. Показано также восстановительное лечение в условиях специальных психоневрологических санаториев.
При астеническом синдроме после черепно-мозговой травмы основное внимание следует уделить правильной организации труда и отдыха. Учебную нагрузку должны контролировать педагог и врач. В отдельных случаях занятия с ребенком нужно организовать по индивидуальному плану. Необходимо предусмотреть беседы, которые бы вселяли в больного уверенность в своих силах и создавали у него хорошее настроение. Важную роль в укреплении нервной системы играют достаточное пребывание на свежем воздухе, занятия физкультурой, в кружках ручного труда и др. Дети с грубыми расстройствами памяти, внимания, интеллекта нуждаются в переводе в специальные школы.
ЭПИЛЕПСИЯ
Эпилепсия прописанная одной строкой в оглавлении любого учебника по заболеваниям нервной системы, представляет собой разнообразное по клиническим проявлениям патологическое состояние, проявляющееся внезапно возникающими и непредсказуемыми двигательными, чувствительными, вегетативными и психическими нарушениями, чаще всего с частичной или полной утратой сознания. Клинические проявления болезни вызывает спонтанный синхронизированный электрический разряд нейронов головного мозга. В основе генерализации этих импульсов лежат многообразные патогенетические механизмы — от структурных до обменных нарушений в веществе головного мозга. Kак и любой припадок мозгового происхождения, эпилептический при падок оказывает огромное психологическое воздействие на окружающих, даже на медицинский персонал. По-видимому, это можно объяснить феноменологической схожестью проявлений эпилепсии с конвульсиями при агонии. Эпилептические припадки могут представлять значительную угрозу для жизни. Смерть во время припадка может наступить при сопутствующих вегетативных нарушениях (у 3,2% больных) или в результате несчастного случая травмы или утопления. Травма является наиболее частым последствием эпилептического припадка и наблюдается в 30%, а утопление — в 19% случаев.
В многочисленных работах, посвященных этому загадочному заболеванию, отмечено, что в основе развития эпилептического припадка лежит пароксизмальное расстройство функций определенного пула нейронов головного мозга, а механизмом этого состояния является нарушение электрогенеза нейронов, заключающегося в их спонтанной и синхронизированной зарядке и разрядке. Морфологические и биохимические нарушения, ведущие к возникновению взрывчатой, синхронизированной активности нейронов, являются предметом изучения в течение многих десятилетий. Существуют и концепции различного уровня возникающих событий, обозначаемого как эпилептогенез: клеточный (включая нарушения на поверхности клеточных мембран), уровень нейронных сетей (трансмиттерный, или синаптический) и глиальный, т.е. окружающих нейроны клеток (в том числе сосудистый). Понимание механизмов эпилептогенеза важно в первую очередь для осознанного выбора противоэпилептических препаратов. Однако изучение этих механизмов затруднено в связи с методологией исследования и тем, что данные, полученные в эксперименте на животных, не всегда впрямую могут быть перенесены на человека. Литература, посвященная механизмам эпилептогенеза, взаимоотношениям экзогенного и эндогенного в эпилепсии, поистине необъятна.
Морфологически установлено, что при эпилепсии в гиппокампе имеется разрастается глиальная ткань (мезиальный склероз), в других тканях мозга возможны патологические включения и атрофии. В результате биохимических исследований выявлена роль биологически активных соединений глутамата и аспартата, предшеетвенников гамма-аминомасляной кислоты, и нарушения функции ионных каналов клеточных мембран, когда в клетку в из быточном количестве закачиваются ионы натрия, что приводит к отеку, набуханию, а затем и к ее гибели.
Эпилепсия является одной из актуальнейших проблем педиатрической неврологии. В детской популяции частота заболевания составляет 0,5 — 0,75 (т.е. 5 — 7,5 случая на 1000 населения). Проблема эпилепсии — это проблема точной синдромологической диагностики и лечения. Согласно современной классификации эпилепсии, эпилептических синдромов и схожих расстройств существует около 40 форм эпилепсии, отличающихся клинической симптоматикой, принципами терапии, прогнозом.
Бурное развитие нейрофармакологии в последние десятилетия, синтез новых высокоэффективных противоэпилептических препаратов, кардинальный пересмотр многих принципов лечения эпилепсии позволили отнести эпилепсию к курабельным заболеваниям. По обобщенным данным ведущих противоэпилептических центров мира, выраженный терапевтический эффект достигается у 80 — 85% больных, страдающих эпилепсией.
Лечение эпилепсии может быть начато только после установления точного диагноза. Термины “предэпилепсия” и “профилактическое лечение эпилепсии” — абсурдны. По мнению большинства специалистов лечение эпилепсии следует начинать после повторного приступа.
Единичный пароксизм может быть случайным, обусловленным лихорадкой, перегревом, интоксикацией, метаболическими расстройствами и не относиться к эпилепсии. В этом случае немедленное назначение антиконвульсантов неоправданно, так как данные препараты являются потенциально высокотоксичными и не применяются с целью “профилактики”. Назначение противоэпилептической терапии после первого приступа возможно при наличии совокупности следующих признаков: очаговых неврологических симптомов, снижении интеллекта, эпилепсии у родственников, четких эпилептических паттернов на ЭЭГ.
Исследование мозга в норме и патологии, биохимических и электрохимических процессов в клетках в эксперименте на животных дало много новой информации, но обнаружить непосредственную причину болезни не удалось. Более того, нельзя было даже предположить, когда, наконец, будет сделано ключевое открытие. Однако благодаря достижениям генетики ситуация в этой области кардинально изменилась. В 80-х годах была разработана схема исследований, получившая название позиционного клонирования, которая позволяет идентифицировать ген, ответственный за любой менделирующий признак. Таким образом, была создана новая технология получения данных о причине любой наследственной болезни. Именно эта технология привела к принципиальному прорыву в понимании природы эпилепсии. При позиционном клонировании можно получить информацию обо всех генах, ответственных за эпилепсии, и расшифровать молекулярные механизмы возникновения эпилептических приступов.
У генетиков наибольший интерес вызывают идиопатически генерализованные эпилепсии. При них никогда не выявляет метаболические или структурные нарушения. По-видимому, кие эпилепсии имеют генетическую основу. Современная классификация эпилепсии не отвечает этиологическим принципам (поскольку причины заболевания во многих случаях неизвестны) и неизбежно будет пересмотрена благодаря новым молекулярно-генетическим данным. С генетической точки зрения, эпилепсии можно подразделить на моногенные заболевания, заболевания с наследственной предрасположенностью и заболевания, в этиологии которых значительную роль играют, возможно, наследственные факторы, последствия травм, ишемии мозга (однако и в этих случаях нельзя исключить влияния наследственных факторов).
Формальные генетические подходы позволяют выявить 5 моногенно наследуемых форм среди идиопатических генерализованных эпилепсии: доброкачественные семейные судороги новорожденных, генерализованную эпилепсию с фебрильными судорогами, лобную эпилепсию с ночными пароксизмами, парциальную эпилепсию с нарушением слуха, доброкачественные семейные инфантильные судороги. Хотя каждое из этих заболевании является редким, их изучение имеет огромное значение для понимания природы эпилепсии. При моногенных формах технология позиционного картирования исключительно эффективна. В большинстве случаев можно установить гены, мутация в которых приводит к возникновению заболевания.
Известны также метаболические заболевания и системные аномалии гистогенеза, наследуемые по менделевскому закону. Ведущим клиническим синдромом являются эпилептические припадки.
Однако большинство форм эпилепсии не являются моногенными. При ювенильной миоклонической, детской абсансной и роландической эпилепсиии наследование более сложное. Вообще для идиопатических генерализованных эпилепсии характерно семейное накопление, что позволяет предположить существенную роль генетических факторов. Генетический анализ позволяет сделать выбор в пользу мультифакториального характера заболевания (сочетание генетических и средовых факторов). В связи с этим в тех случаях, когда не наблюдается классического менделевского наследования, часто считают, что имеет место сложное наследование, не описывая модель наследования.
Родословная больных с эпилепсией часто насыщена близкими, фенотипически схожими, но не идентичными состояниями. Это свидетельствует о нестабильности функционального состояния мозга, что позволяет некоторым авторам делать вывод о генетической предрасположенности, обусловливающей особое состояние мозга — “пароксизмальный мозг” (по А. М.Вейну).
Идиопатические формы эпилепсии в целом относятся к доброкачественным формам. Вместе с тем в ряде случаев приступы резистентны к базовым антиконвульсантам. Лечение недостаточно эффективно при таких формах, как юношеская абсанс-эпилепсия, эпилепсия с миоклоническими абсансами, эпилепсия с миоклонически-астатическими приступами (последние две формы чаще относят к криптогенной генерализованной эпилепсии).
Детская абсанс-эпилепсия.Дебют заболевания в 3 — 8 лет. Чаще страдают девочки. Типичные сложные абсансы (резкое закатывание глаз вверх с трепетанием век и отключением сознания на несколько секунд) — основной вид приступов.
Характерна высочайшая частота приступов (десятки и сотни в сутки). Примерно в 30 % случаев возможно присоединение генерализованных судорожных приступов. Типичный ЭЭГ-паттерн — генерализованная пикволновая активность с частотой 3 Гц, возникающая в фоне и особенно часто при гипервентиляции.
Лечение. В отсутствие генерализованных судорожных приступов базовыми препаратами являются сукцинимиды и вальпроаты, при наличии генерализованных судорожных приступах — исключительно вальпроаты.
Юношеская абсанс-эпилепсия.Дебют в 9 лет и старше (максимум в 9 —13 лет). Проявляется преимущественно простыми типичными абсансами, более короткими и редкими, чем при детской форме. Высок риск присоединения генерализованных судорожных приступов (до 75 %). На ЭЭГ характерно появление быстрой (4 Гц и более) генерализованной пик-волновой активности.
Лечение. Базовые препараты — вальпроаты. В случае отсутствия генерализованных судорожных приступов полная терапевтическая ремиссия наступает в 85%, при их наличии — в 60%.
Эпилепсия с изолированными генерализованными судорожными приступами. Дебютирует в широком возрастном интервале от 3 до 30 лет (в среднем 13 — 17 лет). Проявляется исключительно тонико-клоническими судорожными приступами, обычно приуроченными к пробуждению или засыпанию. Частота приступов невелика, редко превышая 1 раз в месяц.
Изменения ЭЭГ неспецифичны (в 40% случаев ЭЭГ в норме). Со временем возможно присоединение абсансов или миоклонических приступов с трансформацией в абсансные формы эпилепсии или юношескую миоклоническую эпилепсию. Лечение. Базовым препаратом является карбамазепин. Полная ремиссия наблюдается в 80 % случаев.
Юношеская миоклоническая эпилепсия.Дебют происходит в 8 лет в более старшем возрасте (в среднем 13 — 18 лет). Облигатный вид приступов — массивные миоклонические пароксизмы (больной бросает предметы, которые держит в руках), возникающие после пробуждения пациентов и провоцируемые депривацией сна. Генерализованные судорожные приступы присоединяются в 95%, абсансы — в 30% случаев. У 30% больных отмечается феномен фотосенситивности. На ЭЭГ характерна быстрая пик- и полипик-волновая генерализованная активность.
Лечение. Базовыми препаратами служат вальпроаты. Полная ремиссия отмечается в 75 % случаев.
Доброкачественная детская парциальная эпилепсия с центрально-височными пиками (идиопатическая роландическая эпилепсия).Дебют происходит в 2 —12 лет с максимумом в 5 —9 лет. Чаще заболевание наблюдается у мальчиков. Обычно проявляется ночными простыми парциальными и вторично-генерализованными судорожными приступами. Типично наличие коротких фациобрахиальных приступов, которым предшествует парестезия в области полости рта, глотки. Такие приступы проявляются судорогами мышц лица, спазмами мышц трахеи и глотки. Создается впечатление, что ребенок задыхается, так как он издает сдавленные звуки и хрипы. Частота приступов редко превышает 1 раз в месяц. На ЭЭГ характерно появление роландических пик-волновых комплексов, возникающих преимущественно в центрально-височных отведениях. В большинстве случаев полная спонтанная ремиссия приступов наблюдается в возрасте старше 13 лет.
Лечение. Базовым препаратом является карбамазепин. Полная ремиссия отмечается у 97 % больных.
Генерализованный тонико-клонический припадокразвивается внезапно и состоит из нескольких фаз. Больной теряет сознание и падает (чаще — на спину). Туловище и конечности резко напрягаются. Вследствие сочетанной судороги дыхательных мышц гортани больной издает громкий протяжный крик, дыхание останавливается, появляются синюшность и одутловатость лица, глаза закатываются, виден только край радужной оболочки. Нередко наблюдается поза опистотонуса — спина дугообразно выгнута, больной соприкасается с поверхностью, на которой лежит, только затылком и пятками. Эта фаза припадка называется тонической. Она длится 20 — 30 с, реже 1 мин.
Тоническая фаза сменяется клоническими судорогами, которые продолжаются от 2 до 5 мин. В этот период ритмически сокращаются мышцы лица, туловища, конечностей. Изо рта больного выделяется густая пенистая слюна, нередко окрашенная кровью Дыхание постепенно восстанавливается. Уменьшаются синюшность и одутловатость лица. Часто бывает непроизвольное мочеиспускание и отхождение кала (дефекация). После приступа наступает состояние оглушенности, длящееся 15 — 20 мин; затем больной погружается в длительный сон. После пробуждения он не помнит, что с ним случилось, но чувствует общую слабость, разбитость, головную боль. Могут отмечаться мелкие очаговые нервологические симптомы, обусловленные нарушением кровообращения и ликвородинамики.
Генерализованному тонико-клоническому припадку может предшествовать фаза предвестников. Это период разнообразных субъективных ощущений: внутреннее беспокойство, чувство тревоги, возбуждения или глубокой апатии. Эти предвестники возникают за несколько часов или за 2 — 3 дня до приступа. Непосредственно перед приступом может быть аура — кратковременное яркое, запоминающееся ощущение, связанное, как правило, с источником эпилептогенной активности. Аура появляется в виде зрительных нарушений — мелькания “мушек”, “молний”, световых бликов, зрительных галлюцинаций. Иногда больные ощущают разнообразные запахи, слышат звуки, чувствуют ползание мурашек, онемение конечностей и т.д. Некоторые больные отмечают однотипную ауру и по ней определяют приближение приступа.
Если большие судорожные припадки следуют часто друг за другом и сознание в период между приступами не восстанавливается, речь идет об эпилептическом статусе, который представляет опасность для жизни больного.
Парциальные (локализационно обусловленные) формы эпилепсии (симптоматические или криптогенные).Разделяют затылочную, теменную, лобную и височную формы локализационно обусловленной эпилепсии. Этиологические факторы разнообразны (опухоли, травмы мозга, сосудистые мальформации, родовая травма и асфиксия, пороки развития головного мозга, последствия нейроинфекций и др.), возраст дебюта вариабелен. Проявляются парциальными простыми и сложными приступами, а также вторично-генерализованными судорожными пароксизмами, т.е. после очагового начала конвульсии определенных мышечных групп или судорог одной части тела развиваются генерализованные судороги, напоминающие генерализованный тонико-клонический припадок, Этот припадок характеризуется асимметрией, вовлечением в судорожный процесс мышечных групп, т.е. преобладанием одной или другой стороны. Обычно сознание утрачивается постепенно, а перед приступом часто наблюдается аура — неприятные обонятельные ощущения или зрительные галлюцинации. Симптоматика зависит от локализации эпилептогенного очага. На ЭЭГ констатируется региональная пик-волновая активность. При нейрорадио-логическом исследовании выявляются структурные изменения в соответствующей области коры головного мозга (симптоматическая форма) или такие изменения не визуализируются (криптотечная форма).
Лечение. При симптоматической форме необходимости в химическом лечении нет. Антиконвульсанты назначают незавимо от локализации эпилептогенного очага. Базовым препаратом яется карбамазепин. При простых парциальных приступах со вторичной генерализацией может быть рекомендована косбинация карбамазепина с вальпроатами. Прогноз в значительной степени обусловлен характером поражения головного мозга (этиологический фактор эпилепсии).
Антиконвульсанты могут быть отменены в случае полного отсутствия приступов в течение 2 — 4 лет. Этот клинический критерий является основным. При доброкачественных формах эпилепсии (детская абсанс-эпилепсия, роландическая эпилепсия) отмена препаратов возможна через 2 — 2,5 года ремиссии. При тяжелых формах эпилепсии (синдром Леннокса —Гасто, симптоматич кая парциальная эпилепсия) данный период увеличивается до 3 — 4 лет. При достижении полной терапевтической ремиссии в течение 4 лет лечение должно быть отменено во всех случаях. На личие патологических изменений ЭЭГ или пубертатный период не являются факторами, задерживающими отмену антиконвульсантов в отсутствие приступов более 4 лет.
Единого мнения по вопросу о тактике отмены антиконвульсантов не существует. Лечение может быть отменено постепенно (в течение 1 — 3 мес) или одномоментно по усмотрению врача.
К очаговым судорожным припадкам относят также психомоторные припадки.
Психомоторные припадкивходят в группу припадков, общей особенностью которых является автоматическое, т.е. безотчетное, непроизвольное выполнение движений. Эти движения обычно нецелесообразны, бессмысленны. Движения носят элементарный характер. Реже наблюдаются психомоторные припадки, сопровождающиеся выполнением сравнительно сложных действий (расшнуровывание и снимание ботинок, собирание вещей в одно место и т.п.). Иногда больные совершают последовательные действия, которые внешне выглядят как целенаправленные и мотивированные. Они могут пользоваться транспортом, например, уехать в другой город. Во время приступа наблюдается сумеречное (суженное) состояние сознания; после приступа больной не помнит о том, что с ним было.
При эпилепсии могут наблюдаться как отдельные формы припадков, так и их сочетание. Со временем форма, частота, длительность припадков могут меняться. Постепенно утрачивается их приуроченность ко времени суток; они становятся более частыми и тяжелыми. Появляются выраженные психические нарушения.
Психические нарушения специфичны для эпилепсии. Больные эмоционально неустойчивы. У них наблюдаются колебания настроения. Они склонны к аффективным вспышкам, раздражительны, неадекватны, но в то же время могут быть льстивы, слащавы, угодливы, особенно по отношению к тем, кто сильнее их. Эмоциональная неустойчивость сочетается со злопамятностью, мстительностью, эгоцентризмом. Больные излишне обстоятельны и до педантизма аккуратны. Им трудно переходить от одного вида занятий к другому усваивать новое. Наблюдается снижение внимания. Отличительными чертами интеллекта при эпилепсии является бедность ассоциаций, невозможность быстро выяснить и уловить главное, слабость обобщения в сочетании с избыточной детализацией.
Больным эпилепсией свойственна стереотипность поведения. Им трудно приспособиться к новой обстановке, к другому режиму. Даже незначительные изменения в установленном порядке жизни могут приводить их в состояние возмущения. Больные дети, например, не выносят, когда кто-то трогает их игрушки, вещи, производит перемещения на столе и т.д. Постепенно у больных начинает преобладать отрицательный эмоциональный комплекс. Они часто оказываются в подавленном, тоскливом состоянии. Наблюдаются разрушительные тенденции, которые могут сделать больных социально опасными. Больным эпилепсией нередко бывает свойственна жестокость с чертами садизма, которые могут проявляться в стремлении мучить животных, издеваться над слабыми или малолетними. Характерны также замкнутость, подозрительность, недоверчивое отношение к окружающим. Припрогрессировании процесса формируется эпилептическое слабоумие, признаками которого являются инертность и медлительность мышления, эйфоричность, дурашливость, суетливость, двигательная расторможенность.
Если лечение не проводится, то эпилепсия, как правило, прогрессирует: постепенно нарастают частота и длительность припадков. Появляются изменения личности по эпилептоидному типу. Изменения психики наиболее выражены при клонико-тонических и психомоторных припадках височной эпилепсии. Нарушения психики тем отчетливее, чем в более раннем возрасте появляются судороги.
Диагноз “эпилепсия” основывается на характерной клинической картине заболевания с наличием судорожных припадков и психических нарушений и подтверждается данными исследования биопотенциалов мозга. На ЭЭГ обнаруживают очаги гипер-синхронизации — группы медленных волн с высокой амплитудой; своеобразные изменения характерны для малых форм эпилептических припадков — пик-волны с высокой амплитудой. Изменения на ЭЭГ можно обнаружить даже в период между припадками. Для выявления скрытой эпилептической активности применяют различные раздражители: световые, звуковые, гипервентиляцию легких (рис. 91).
Особенно осторожно диагноз эпилепсии следует ставить детям раннего возраста, поскольку в этот период судороги являются одной из универсальных ответных реакций мозга на действие неблагориятных факторов. Судороги могут быть реакцией на повы шение температуры тела (фебрильные судороги), нарушение водно-солевого, минерального, белкового, углеводного обмена; они могут возникать при заболеваниях внутренних органов (порок сердца, шспаление легких, ложный круп и др.). У детей с повышенной возбудимостью нервной системы наблюдаются так называемые аффективно-респираторные приступы, обучловленные кратковременной кислородной недостаточностью мозга вследствие спазма голосовых связок. Эти приступы обычно носят единичный характер. В период между ними нарушения биотоков мозга не выявляются.
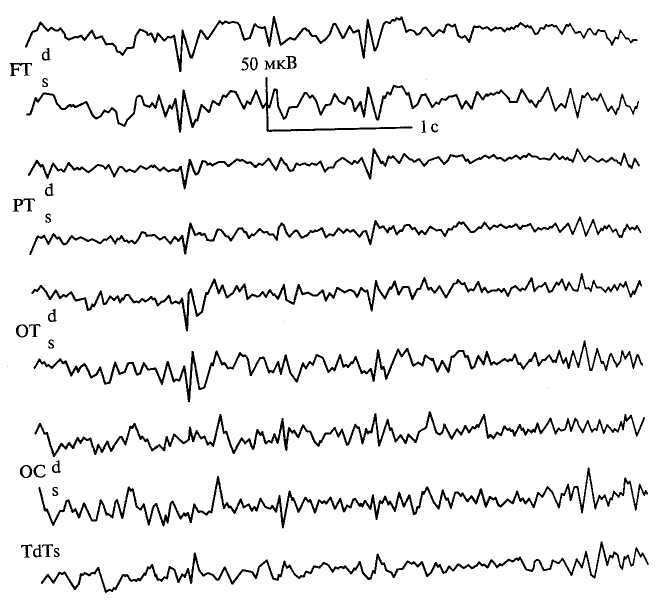
Рис. 91. Электроэнцефалограмма больного эпилепсией
При диагностике эпилепсии важное значение имеет семейный анамнез. В анамнезе указывается, не болел ли кто-либоиз членов семьи эпилепсией. Кроме того, в нем отмечают, встречаются ли в семье болезни так называемого эпилептоидного круга. К ним относят приступы мигрени, снохождение, запойное пьянство, ночное недержание мочи, заикание и др. Важно также учитывать эпилептоидные изменения в характере родителей и родственников больного. Важным доказательством генетической обусловленности повышенной судорожной готовности является обнаружение характерных дляэпилепсии изменений на ЭЭГ у здоровых родственников. Лечение эпилепсии комплексное: охранительный, щадящий режим,соблюдение соответствующей диеты, индивидуальный подбор противосудорожных препаратов. Распорядок дня больного следует строго регламентировать. Необходимо исключить дополнительные и эмоциональные нагрузки. Время перед сном должно быть свободно от возбуждающих воздействий — просмотра кинофильмов, телевизионных передач, шумных игр и др. Перед сном рекомендуются прогулки. Длительность сна должна быть не менее 8-10 ч. Необходимо ограничить прием острой и соленой пищи, употребление жидкости.
Дети, страдающие эпилепсией, являются группой риска по развитию когнитивных нарушении, так как на когнитивную сферу влияет множество факторов, иногда бывает сложно определить относительную ценность каждого из них. Исследования когнитивной сферы больных эпилепсией дают противоречивые результаты. Встречаются как больные с выраженным повреждением мозга и неврологическим дефицитом, так и совершенно нормальные в неврологическом отношении дети с нормальным интеллектом. Повреждение структуры мозга, лежащее в основе эпилептических приступов, тяжесть и частота приступов, частота субклинических приступов (по ЭЭГ) негативно влияют на когнитивную сферу. АЭП при рациональной терапии уменьшают частоту приступов и субклинических проявлений на ЭЭГ. Следовательно, они положительно влияют на когнитивную сферу больных. Однако АЭП (например, препараты барбитуровой кислоты и бензодиазепины), являясь психоактивными, могут оказывать угнетающее действие. Этот эффект может быть постоянным и может колебаться в течение суток в зависимости от уровня препарата в плазме крови. Эффективность препаратов зависит от дозы и комбинации нескольких АЭП. Однако препараты последнего поколения, особенно ламотриджин, положительно влияют на когнитивные функции. Социально-психологические факторы также влияют на когнитивную сферу. Особенно это касается детей с частыми и тяжелыми приступами.
С возрастом при персистировании приступов у большинства пациентов (по некоторым данным — до 80 %) выявляются стойкие нарушения психики, обусловленные вовлечением обеих височных долей и прежде всего лимбической системы. Отмечаются интеллектуально-мнестические или эмоционально-личностные расстройства. Прогрессирующие расстройства памяти являются кардинальным симптомом битемпоральной височной эпилепсии. Стойкие мнестические нарушения касаются главным образом текущих собы
Дата добавления: 2021-06-28; просмотров: 571;











