Основные гемодинамические параметры и их соотношения
Представления современной физиологии об основных параметрах кровообращения, определяющих их факторах и соотношениях между ними в общем виде представлены на схеме (рис. 1).
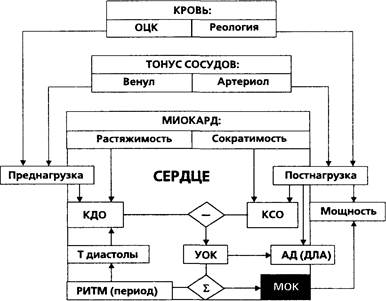
Рисунок 1.
Минутный объем кровообращения (МОК, минутный объем сердца, производительность сердца, сердечный выброс — здесь и далее термины равнозначны) формируется как сумма ударных объемов крови (УОК, разовых производительностей сердца) за минуту. Последний показатель, в свою очередь, определяется, как видно из схемы, разностью фазовых объемов желудочков в конце диастолы (конечно-диостолический объем, КДО) и конце систолы (конечно-систолический объем, КСО). Нормальные величины МОК составляют 4-6 л [95, 167, 189, 1245]. Чтобы нивелировать влияние размеров тела и сделать показатель более сравнимым, A. Grollman (1932, [682]) предложилсердечный индекс (СИ) — отношение МОК к площади поверхности тела (вюрме3.5±0.7л/м2/мин [208, 227, 1430]).
Конечно-диастолический объем (КДО) представляет собой последовательный результата) вливания крови под действием давления заполнения (центральное венозное давление для правого, давление в легочных венах для левого сердца) в желудочек с заданной растяжимостью и б) активной "дозарядки" желудочка систолой предсердия. В норме вклад последнего компонента в МОК составляет около 15-20% [395, 591]. Диастолическая растяжимость желудочка зависит от его люзитропного статуса, т.е. пассивной механической жесткости [155]; существует термин комппайенс (растяжимость — англ.)желудочка [395, 936]. С известной степенью упрощения можно, таким образом, записать:
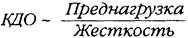
Давление заполнения желудочка характеризует венозный возврат. В строгом смысле последний показатель имеет размерность потока и для правого желудочка зависит от
а) соотношения объема циркулирующей крови и тонуса венозного (емкостного) отдела сосудистого русла, в норме содержащего 60-80% ОЦК [181, 221, 269, 1031],
б) градиента давлений между периферическими венами и правым предсердием [364, 894,1370] и
в) величины конечно-систолического объема (КСО), при котором начинается диастола.
Влияние КСО реализуется через величину пассивного напряжения стенки желудочка в начале диастолы, которая, согласно закону P.-S. Laplace (1807), при прочих равных условиях прямо пропорциональна кубическому корню КСО [395]. Таким образом, замыкая круг, КСО характеризует адекватность систолической функции приложенной преднагрузке. Соотношения для левого сердца принципиально аналогичны. Важно, чтосистемный венозный возврат — "точка опоры кровообращения" (A. Guyton, 1973 [695]) — направляется в правое сердце, тогда как системнаяперфузия определяется левым. Это несоответствие, примером которого может быть рис. 2, вводит неоднозначные передаточные функции между параметрами правого и левого сердца [119, 292] и, таким образом, создает целый ряд рассмотренных далее клинико-физиологических проблем.
В зависимости от ритма КДО определяется либо суммой
а) объема, при котором эластическая тяга желудочка уравновешивается с давлением заполнения и
б) систолического объема предсердия, либо суммой того же систолического объема предсердия (б) с объемом, при котором диастола завершилась в силу начала систолы предсердий (а).
Последняя ситуация характеризует более частый ритм, а в пределе является механизмом падения УОК при тахикардии [240, 31 2, 395, 449, 1299, 1589]. Реализация одного из двух описанных вариантов зависит от того, достаточно ли время диастолы для уравновешивания эластичности желудочка с давлением заполнения (когда поток самостоятельно становится равным нулю), или следующая систола предсердий начинается при ненулевом потоке через атриовентрикулярные клапаны. Решающими входными параметрами при этом являются
а) величина давления заполнения,
б) растяжимость желудочка и
в) длительность диастолы, т.е. разность длительности кардиоцикла (периода ритма сердца) и длительности механической систолы.
Длительность периода изгнания, в свою очередь, определяется соотношением сократимости (инотропного статуса) и постнагрузки, определяющей то давление в выходном тракте желудочка, против которого волокна миокарда совершают свою механическую работу. Инотропный статус, далее, зависит от
а) длины волокон (миофибрилл) в начале процесса сокращения и
б) суммы других факторов, влияющих на их функциональное состояние [1328].
Начальная длина миофибрилл, зависящая от их растяжения к концу диастолы, отражаетодну из современных трактовок понятия преднагрузки [760, 1577]: при прочих равных условиях именно она определяет величину активной поверхности соприкосновения актиновых и миозиновых нитей саркомера в стартовых условиях сокращения [395]. Этот механизм называетсягетераметрической регуляцией силы сокращений или механизмом О. Frank (1 895) — Е.Н. Starling (1918) [601, 1442] (хотя подобные зависимости выявлялись и в более ранних работах, например, [773]). Все остальные многочисленные факторы могут быть подразделены на:
а) постоянные для данного случая и
б) вариабельные и, возможно, управляемые.
Последняя группа объединяется понятием гомеометрической регуляции сократимости и подразумевает, в частности, реализуемые через текущий метаболический статус влияния на инотропизмхроно-, батмо- и дромотропизма сердца, системной доставки кислорода, коронарного кровотока и уровня субстратного обеспечения, вегетативные и фармакологические воздействия и т.п. [102, 156, 189, 227, 591, 694].
Сложность оценки сократимости в клинике вытекает из необходимости абстрагироваться от влияний пред- и постнагрузки [318, 348, 633, 701, 702, 787, 1328, 1415]. Этого можно достигнуть, построив для конкретного случая кривую или поверхность функции сердца в координатах соответствующих аргументов, аналогичную изображенной на рис. 2. Очевидно, что информативность такого графика прямо пропорциональна
а) объему выборки и
б) дисперсии значений входных параметров.
В итоге оценка сократимости окажется тем точнее, чем более нестабильна гемодинамика больного и чем более агрессивны терапевтические вмешательства: при этом еще остается открытым вопрос о динамике искомого показателя за время построения его характеристики. Фазовый характер влияния пред- и постнагрузки позволяет упростить решение, выбрав единый аргумент — давление в полости желудочка, и построив, например, так называемуюрабочую диаграмму сердца в координатах "давление-объем" (H.Straub,191 7 [1472]); однако оценка петли "давление-объем" для желудочков сердца недоступна в клинических условиях [348,1328].
Учитывая эти сложности, задачу обычно упрощают, исключая переменные анализом той фазы кардиоцикла, в которой они "не работают". Примером такого подхода является показатель dP/dt [92,11 88] — максимальная скорость подъема давления в желудочке, достигаемая в фазе изоволюмического сокращения. Клапаны сердца при этом закрыты, и если роль преднагрузки еще можно проследить через стартовые условия (объем крови, который "обжимает" сокращающийся миокард), то влияние постнагрузки исключено полностью [1328,1379]. Фракция выброса (ФВ=УОК/КДО), как ясно из изложенного, характеризует не сократимость как таковую, а ее адекватность текущим величинам пред- и постнагрузки [1577]. В итоге, сегодня в клинике не существует общепризнанного показателя сократимости миокарда, что вызывает непрерывные поиски альтернатив [3 19, 348, 395, 1008,11 89, 1577]. Таким образом, КСО — результат динамического равновесия напряжения сокращающегося миокарда с создаваемым им давлением в выходном тракте. По аналогии с (1) имеем:

Точной мерой постнагрузки сегодня считают конечно-систолическое напряжение стенки желудочка, имеющее размерность давления [1036, 1577]. Давление в выходном тракте, также характеризующее постнагрузку желудочка, определяется скоростью изгнания крови в систолу и гидродинамическим сопротивлением сосудистой системы. Для характеристики последнего вводятся показателиобщего сосудистого сопротивления; периферического (ОПСС) — для большого круга кровообращения и легочного (ОЛСС) — для малого. Они определяются по аналогии с законом G.S. Ohm (1826) для участка цепи как отношение разности давлений к создаваемому ею потоку [572, 591] и зависят от
а) пассивных физических характеристик сосудистого русла, в частности, его размеров и геометрии [172, 395],
б) тонуса сосудов, в основном орте-риол и прекапилляров [119] и
в) реологических свойств крови, на которые решающее влияние оказывает гематокрит [113, 480, 591].
Чтобы нивелировать влияние первого фактора, пользуются индексами сопротивления — ИОПСС и ИОЛСС соответственно [208]. Поскольку рост размеров тела, при прочих равных условиях, увеличивает суммарный просвет сосудов, индексы вычисляют не как отношение, а как произведение величин сопротивления на площадь поверхности тела или, что дает тот же результат, как отношение разности давлений к потоку, отнесенному к площади повеохности (т.е. заменяя множитель МОК-1 на СИ-1).
Показатель ОПСС вызывает возражения из-за нелинейной связи с основным целевым парометром кровообращения — перфузией тканей (поток находится в знаменателе формулы!). В связи с этим кардиологами предложен показатель периферической проводимости, лишенный этого недостатка [915]. Интересно, что в электротехнике также существовал, на не получил признания и сегодня уже забыт, аналогичный показатель электрической проводимости, измеряемый в сименсах (Siemens) или мо (Mho = Опт-1) [177]. Из (1) и (2) следует, что
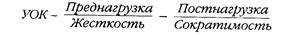
Собственно, из этого соотношения вытекают все современные подходы к управлению разовой производительностью сердца.
Величина АД, таким образом, зависит от
а) объема (V) и потока (dV/dt) крови, растягивающих артериальную часть сосудистого русла и
б) сопротивления и, если иметь в видудиастоличес-кое АД, в более широком смысле — механических свойств этой артериальной части [119, 395,1299]. Влияние ОЦК на величину АД опосредуется главным образом через VOK, одной из детерминант которого является венозный возврат, зависящий, в свою очередь, от волемического статуса. Последний понимается сегодня не как соответствие абсолютной величины ОЦК его "идеальному" значению, а как функциональное соответствие отношения объем/емкость задаче диастолического заполнения желудочков [251, 1510]. Эта позиция переносит внимание врача с измерения величин кровопотери и текущего ОЦК (50-70-е гг.) на оценку фактической адекватности преднагрузки [208, 1641].
Механическая мощность желудочка как насоса есть произведение создаваемых им потока и разности давлений — входного (заполняющего) и выходного (среднего) для соответствующей половины сердца [155].
Обратим внимание на важное допущение. Сопротивления и мощности определены для проинтегрированного по временистационарного потока и, соответственно, постоянного давления, тогда как реальные поток и давлениепульсируют. Помимо ряда неясностей, такое приближение приводит к потере важной информации о механических характеристиках сердечно-сосудистой системы, вовлеченной в колебательный процесс.
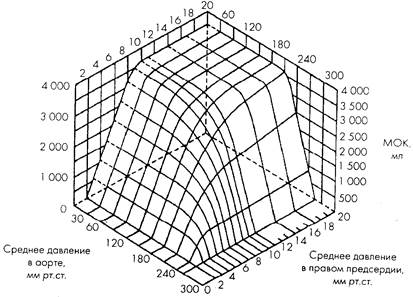
Рисунок 2.
Динамические соотношения между сердечным выбросом и его главными детерминантами иллюстрирует график (рис. 2), заимствованный из работы C.Herndon и K.Sagawa (1969, [735]). Поверхность функции сердечно-легочного препарата собаки представлена в прямоугольных координатах ЦВД — САД — МОК. Обратим внимание на то, что в физиологическом диапазоне значений Ц.ВД и САД сердечный выброс демонстрирует четкую зависимость от преднагрузки, тогда как постнагрузка на него практически не влияет. Эта зона соответствует известной физиологаминвариантности МОК по отношению к среднему давлению в аорте[7, 9, 427], границы которой обычно оцениваюткак50-150 мм рт. ст. [118]. При более высоких значениях САД выброс снижается тем больше, чем выше приложенная преднагрузка: сердце работает на так называемой нисходящей ветви кривой Франка-Старлинга [1026]. Таким образом, как это видно и из приведенного графика, рост преднагрузки сверх нормальных значений не расширяет границ нечувствительности сердца к уровню постнагрузки.

Рисунок 3.
Наконец, важный стратегический показатель циркуляторного статуса — потребление миокардом кислорода (MVO2). Классическим является представление S.J. Sarnoff, E. Braunwaid и G.H. Welch (1958, [1320]), согласно которому в целом наиболее значимым коррелятом MVO оказывается не собственно механическая работа сердца, а интеграл давления в левом желудочке по времени изгнания, названный авторами «индекс напряжение-время» (TTI = Time-Tension Index. рис. 3; в отечественной литературе иногда неточно переводится как «индекс времени напряжения» — см., например, русский перевод классической работы [591]). Таким образом, систолическое АД и ЧСС представляются главными детерминантами MVO, [144, 304, 1294], а соотношение последнего показателя с доставкой кислорода миокарду (MDO2) лимитирует величину системной доставки кислорода [1123]. Эта концепция и определяет сегодняшние подходы к профилактике и лечению периоперационной ишемии миокарда. Остальные понятия и их соотношения вводятся далее по ходу анализа частных вопросов.
Дата добавления: 2020-11-18; просмотров: 585;











