РЕНТГЕНОДИАГНОСТИКА ЯЗВЕННОЙ БОЛЕЗНИ.
Язвенная болезнь — клинико-анатомическое понятие. Это хроническоезаболевание с полициклическим течением, характеризующееся образованием язвыв тех участках слизистой оболочки, которые в большей пли меньшей степениомываются активным желудочным соком. Язвенная болезнь является общимхроническим, циклически протекающим, рецидивирующим заболеванием, в основекоторого лежат сложные этиологические и патогенетические механизмыобразования язв в гастродуоденальной зоне Рентгенологическая семиотика предъязвенного состояния. Впарапилорической зоне она характеризуется несколькими вариантами, средикоторых может наблюдаться «раздраженный желудок». При этом в желудкенатощак имеется значительное количество гиперсекреторной жидкости и слизи,которое у большинства больных увеличивается в процессе исследования.Бариевая взвесь вначале тонет в жидкости, оседая на комках слизи в видехлопьев, складки слизистой оболочки в этот момент не видны, и только послеэвакуации значительного количества содержимого под действием пальпациибариевая взвесь смешивается с ним, после чего становится возможным изучениерельефа слизистой оболочки. Он обычно представлен крупными, извитыми, частопоперечно расположенными складками слизистой оболочки. У ряда больныхпоступление первых глотков бариевой взвеси в желудок приводит в движениеего содержимое, бариевая взвесь в виде крупных комков также совершаетбеспорядочные движения — содержимое желудка «бурлит». Тонус желудканесколько снижен, перистальтика вялая, желудок умеренно растянут. Очень часто возникает начальный кратковременный спазм привратника,после чего повышается тонус желудка, появляется глубокая перистальтика иначинается ускоренная эвакуация бариевой взвеси из желудка вдвенадцатиперстную кишку (в течение 15—20 мни желудок почти полностьюосвобождается от бария) . Луковица раздражена, содержит много слизи, оченьбыстро освобождается от контрастного вещества, ввиду чего ее истинную формунельзя определить, складки слизистой оболочки также не видны. При этомобычно выражен дуоденогастральный рефлюкс: после поступления бариевойвзвеси в нисходящий отдел двенадцатиперстной кишки она часто вновьзабрасывается в желудок. Ниша в пилородуоденальной зоне не выявляется.Отмечаются дискинетические расстройства также в проксимальных петли тонкойкишки. У ряда больных определяется недостаточности кардии.Рентгенологическая картина «раздраженного желудка» наблюдается редко,обычно у больных с коротким анамнезом и выраженной клинической картинойязвенной болезни. Рентгенологическая семиотика язвенной болезни За многие десятилетиястановления рентгенодиагностики язвенной болезни предлагались различныегруппировки рентгенологических симптомов. Большинство авторов выделялипрямые и косвенные симптомы. На рис. Указана большая язва на малой кривизне желудка
 Прямым рентгенологическим симптомом язвенной болезни является ниша наконтуре пли пятно бария на рельефе. Частота выявления последнего зависит отмногих причин: локализации и размеров изъязвления, деформации, органа,наличия жидкости в желудке, заполнения язвенного углубления слизью,сгустком крови, квалификации рентгенолога и др. При методически правильномпроведении рентгенологического исследования в клинике этот симптомвыявляется в 89—93% случаев. Современное правильно проведенноерентгенологическое исследование позволяет выявлять язвы размером: 2-3 мм.Язвенная ниша может иметь разную форму: округлую, овальную, щелевидную,линейную, остроконечную, неправильную и др. Некоторые авторы считают, чтоформа язвенной ниши зависит от ее размеров. Округлая и коническая формаязвенной ниши встречается преимущественно при сравнительно небольших язвах.По мере прогрессирования заболевания и увеличения размеров изъязвленияформа язвы становится неправильной. Существует мнение, что свежие язвыимеют остроконечную форму и ровные контуры, а старые язвы—закругленнуюформу, однако не исключено, что остроконечная форма связана с недостаточнотугим заполнением ниши. Форма язвенной ниши зависит также от положениябольного при рентгенологическом исследовании. Установлено, что формаязвенной ниши меняется в процессе проводимого лечения. По даннымэндоскопических исследований, острые язвы у больных с язвенной болезньючаще овальные, в стадии рубцевания — линейные или разделяются на болеемелкие фрагменты на фоне очаговой гиперемии слизистой оболочки («перец ссолью» по японским авторам). Суммируя приведенные данные, следуетподчеркнуть, что форма язвенной ниши не является объективным критериемоценки характера и сроков развития язвы. Следует отметить, чтостандартное рентгенологическое исследование в условиях рентгенотелевидения(рентгеноскопия и рентгенография, естественная пневмография) и двойноеконтрастировать при выявлении язв дают одинаковые результаты. Контурыязвенной ниши могут быть ровными четкими и неровными нечеткими. По мнениюП.В. Власова и И.Д. Блипчевского (1982), ровные контуры характерны длясравнительно небольших язв. С увеличением размеров язв контуры все чащестановятся неровными за счет развития грануляционной ткани, выступающего впросвет язвенного кратера обнаженного сосуда, сгустка крови, остатков пищии слизи. Однако в процессе рубцевания и маленьких язв в ряде случаевпоявляется неровность контуров. В результате слияния обычных (размером до20 мм) язв образуются большие язвы с неровными контурами. Приведенныеданные свидетельствуют о том, что при дифференциальной диагностике язвы созлокачественными изъязвлениями состояние контуров язвы необходимо учитыватьтолько наряду с другими симптомами и клинической картиной.Особенности рентгенодиагностики в зависимости от локализации язв приязвенной болезни.
Прямым рентгенологическим симптомом язвенной болезни является ниша наконтуре пли пятно бария на рельефе. Частота выявления последнего зависит отмногих причин: локализации и размеров изъязвления, деформации, органа,наличия жидкости в желудке, заполнения язвенного углубления слизью,сгустком крови, квалификации рентгенолога и др. При методически правильномпроведении рентгенологического исследования в клинике этот симптомвыявляется в 89—93% случаев. Современное правильно проведенноерентгенологическое исследование позволяет выявлять язвы размером: 2-3 мм.Язвенная ниша может иметь разную форму: округлую, овальную, щелевидную,линейную, остроконечную, неправильную и др. Некоторые авторы считают, чтоформа язвенной ниши зависит от ее размеров. Округлая и коническая формаязвенной ниши встречается преимущественно при сравнительно небольших язвах.По мере прогрессирования заболевания и увеличения размеров изъязвленияформа язвы становится неправильной. Существует мнение, что свежие язвыимеют остроконечную форму и ровные контуры, а старые язвы—закругленнуюформу, однако не исключено, что остроконечная форма связана с недостаточнотугим заполнением ниши. Форма язвенной ниши зависит также от положениябольного при рентгенологическом исследовании. Установлено, что формаязвенной ниши меняется в процессе проводимого лечения. По даннымэндоскопических исследований, острые язвы у больных с язвенной болезньючаще овальные, в стадии рубцевания — линейные или разделяются на болеемелкие фрагменты на фоне очаговой гиперемии слизистой оболочки («перец ссолью» по японским авторам). Суммируя приведенные данные, следуетподчеркнуть, что форма язвенной ниши не является объективным критериемоценки характера и сроков развития язвы. Следует отметить, чтостандартное рентгенологическое исследование в условиях рентгенотелевидения(рентгеноскопия и рентгенография, естественная пневмография) и двойноеконтрастировать при выявлении язв дают одинаковые результаты. Контурыязвенной ниши могут быть ровными четкими и неровными нечеткими. По мнениюП.В. Власова и И.Д. Блипчевского (1982), ровные контуры характерны длясравнительно небольших язв. С увеличением размеров язв контуры все чащестановятся неровными за счет развития грануляционной ткани, выступающего впросвет язвенного кратера обнаженного сосуда, сгустка крови, остатков пищии слизи. Однако в процессе рубцевания и маленьких язв в ряде случаевпоявляется неровность контуров. В результате слияния обычных (размером до20 мм) язв образуются большие язвы с неровными контурами. Приведенныеданные свидетельствуют о том, что при дифференциальной диагностике язвы созлокачественными изъязвлениями состояние контуров язвы необходимо учитыватьтолько наряду с другими симптомами и клинической картиной.Особенности рентгенодиагностики в зависимости от локализации язв приязвенной болезни. 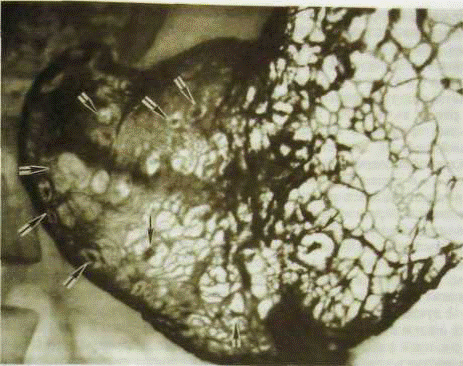 На рис.Прицельная рентгенограмма желудка. Множественные эрозии(указаны стрелками) Язвы, локализующиеся в верхнем (кардиальном) отделе желудка. Трудности, возникающие при рентгенологическом исследовании верхнегоотдела желудка вследствие особенностей его анатомического расположения, аследовательно и при выявлении нищи, подчеркивают большинство авторов.Исследование проводят обязательно в вертикальном и горизонтальномположениях, при этом предпочтение следует отдавать боковым и косымпроекциям, а также горизонтальному положению на животе с небольшимповоротом на правый бок и двойному контрастированию. Основным симптомом является ниша на контуре или ниша в видеостаточного пятна бариевой взвеси на рельефе. Нишу на контуре следуетдифференцировать от дивертикула, который часто локализуется в верхнемотделе. Вход в дивертикул узкий, в нем определяются складки слизистойоболочки, в его просвете длительное время задерживается бариевая взвесь.Вход в нишу широкий, она быстро освобождается от контрастного вещества,нередко к нише конвергируют складки слизистой оболочки, в окружности еевыражен вал, отмечается спастическое втяжение со стороны большой кривизны. Кардиальные язвы часто осложняются кровотечением, пенетрацией,малигнизацией. Рентгенологическое исследование в условиях кровотечения иинтерпретация полученных данных нередко значительно затруднены.Патогномоничным симптомом пенетрации является трехслойная ниша, однако нишане всегда выявляется. Язвы малой кривизны тела желудка. На особенности рентгенологической картины язв этой локализации былообращено внимание при рассмотрении прямого и косвенных симптомов язвеннойболезни желудка. Язвы препилорического отдела желудка и пилорического канала. При рентгенологическом исследовании прямым симптомом, как и при другихлокализациях язвы, является симптом ниши, однако для данной локализациибольшее значение имеет ниша в виде остаточного пятна бариевой взвеси нарельефе. Ниша на контуре определяется в тех более редких случаях, когдаязва располагается строго по малой кривизне желудка. Истинные размеры язвпрепилорического отдела можно определить только при обследовании больного вгоризонтальном положении. В связи с частым расположением язвы на стенкахжелудка частым симптомом является вал, нередко округлой формы. Симптомуниши во многих случаях сопутствует конвергенция складок, которая почтитакже часто встречается при эрозивно-язвенных раках. Постоянными спутникамиязвы являются гипермотильность и регионарный спазм, антральный гастрит (уряда больных эрозивный) , дуоденогастральный и желудочно-пищеводныйрефлюксы (грыжа пищеводного отверстия, рефлюкс-эзофагит), дискинезиядвенадцатиперстной и тощей кишки, у ряда больных при длительном теченииязвенной болезни развивается энтерит. На протяжении многих лет в диагностикеязвенной болезни большое значение придавали рубцовым изменениям органа. Вбольшинстве своем они типичны и зависят от локализации язвы и вовлечения врубцовый процесс мышечных пучков. В связи с этим различают деформацию ввиде песочных часов, которая развивается вследствие длительно существующегоспазма большой кривизны тела желудка и Рубцовых изменении косого ициркулярного мышечных пучков при язве малой кривизны тела желудка. При этомразвивается деформация в виде двух полостей, соединенных асимметричнорасположенным перешейком. Подобные изменения могут наблюдаться и приинфильтративной форме рака, при этом деформация бывает симметричной. Улиткообразная деформация, или «кисетный желудок», развивается такжепри язве малой кривизны тела желудка и рубцовых изменениях продольногомышечного пучка. При этом происходит укорочение малой кривизны телажелудка, отмечаются разогнутый угол, подтягивание антрального отдела илуковицы двенадцатиперстной кишки к малой кривизне, провисание синуса. Уэтих больных при отсутствии рвоты через 24 ч в желудке выявляется остатокбариевой взвеси. Подобная деформация значительно реже развивается приинфильтративном раке желудка, при котором наблюдаются стеноз привратника,задержка бариевой взвеси в желудке в течение 24 ч и рвота. При этомантральный отдел желудка и двенадцатиперстная кишка располагаются обычно. Деформации чаще развиваются в антральном отделе, при язве малойкривизны может наблюдаться Гаудековская деформация — улиткообразноеискривление антрального отдела. При этом рубцовое втяжение локализуетсятакже на большой кривизне, происходит искривление оси и закручиваниеантрального отдела. Однако следует отметить, что в условиях современнойпротивоязвенной терапии описанные выше деформации стали встречаться всереже. По данным Л. М. Портного и соавт. (1982), деформация желудка чащевыражается в значительном укорочении, как бы натянутости малой кривизны.Авторы выделяют пять вариантов послеязвенного рубца: первый — контуржелудка неровный, конвергенция складок слизистой оболочки к этому участку;второй — контур желудка неровный, мелкие округлые дефекты наполнения вблизинеровного контура, конвергенция складок слизистой оболочки к нему; третий —маленькая ниша с конвергенцией к ней складок слизистой оболочки; четвертый— маленькая ниша без конвергенции к ней складок слизистой оболочки; пятый —контур желудка ровный, конвергенция складок слизистой оболочки к местубывшей язвы.
На рис.Прицельная рентгенограмма желудка. Множественные эрозии(указаны стрелками) Язвы, локализующиеся в верхнем (кардиальном) отделе желудка. Трудности, возникающие при рентгенологическом исследовании верхнегоотдела желудка вследствие особенностей его анатомического расположения, аследовательно и при выявлении нищи, подчеркивают большинство авторов.Исследование проводят обязательно в вертикальном и горизонтальномположениях, при этом предпочтение следует отдавать боковым и косымпроекциям, а также горизонтальному положению на животе с небольшимповоротом на правый бок и двойному контрастированию. Основным симптомом является ниша на контуре или ниша в видеостаточного пятна бариевой взвеси на рельефе. Нишу на контуре следуетдифференцировать от дивертикула, который часто локализуется в верхнемотделе. Вход в дивертикул узкий, в нем определяются складки слизистойоболочки, в его просвете длительное время задерживается бариевая взвесь.Вход в нишу широкий, она быстро освобождается от контрастного вещества,нередко к нише конвергируют складки слизистой оболочки, в окружности еевыражен вал, отмечается спастическое втяжение со стороны большой кривизны. Кардиальные язвы часто осложняются кровотечением, пенетрацией,малигнизацией. Рентгенологическое исследование в условиях кровотечения иинтерпретация полученных данных нередко значительно затруднены.Патогномоничным симптомом пенетрации является трехслойная ниша, однако нишане всегда выявляется. Язвы малой кривизны тела желудка. На особенности рентгенологической картины язв этой локализации былообращено внимание при рассмотрении прямого и косвенных симптомов язвеннойболезни желудка. Язвы препилорического отдела желудка и пилорического канала. При рентгенологическом исследовании прямым симптомом, как и при другихлокализациях язвы, является симптом ниши, однако для данной локализациибольшее значение имеет ниша в виде остаточного пятна бариевой взвеси нарельефе. Ниша на контуре определяется в тех более редких случаях, когдаязва располагается строго по малой кривизне желудка. Истинные размеры язвпрепилорического отдела можно определить только при обследовании больного вгоризонтальном положении. В связи с частым расположением язвы на стенкахжелудка частым симптомом является вал, нередко округлой формы. Симптомуниши во многих случаях сопутствует конвергенция складок, которая почтитакже часто встречается при эрозивно-язвенных раках. Постоянными спутникамиязвы являются гипермотильность и регионарный спазм, антральный гастрит (уряда больных эрозивный) , дуоденогастральный и желудочно-пищеводныйрефлюксы (грыжа пищеводного отверстия, рефлюкс-эзофагит), дискинезиядвенадцатиперстной и тощей кишки, у ряда больных при длительном теченииязвенной болезни развивается энтерит. На протяжении многих лет в диагностикеязвенной болезни большое значение придавали рубцовым изменениям органа. Вбольшинстве своем они типичны и зависят от локализации язвы и вовлечения врубцовый процесс мышечных пучков. В связи с этим различают деформацию ввиде песочных часов, которая развивается вследствие длительно существующегоспазма большой кривизны тела желудка и Рубцовых изменении косого ициркулярного мышечных пучков при язве малой кривизны тела желудка. При этомразвивается деформация в виде двух полостей, соединенных асимметричнорасположенным перешейком. Подобные изменения могут наблюдаться и приинфильтративной форме рака, при этом деформация бывает симметричной. Улиткообразная деформация, или «кисетный желудок», развивается такжепри язве малой кривизны тела желудка и рубцовых изменениях продольногомышечного пучка. При этом происходит укорочение малой кривизны телажелудка, отмечаются разогнутый угол, подтягивание антрального отдела илуковицы двенадцатиперстной кишки к малой кривизне, провисание синуса. Уэтих больных при отсутствии рвоты через 24 ч в желудке выявляется остатокбариевой взвеси. Подобная деформация значительно реже развивается приинфильтративном раке желудка, при котором наблюдаются стеноз привратника,задержка бариевой взвеси в желудке в течение 24 ч и рвота. При этомантральный отдел желудка и двенадцатиперстная кишка располагаются обычно. Деформации чаще развиваются в антральном отделе, при язве малойкривизны может наблюдаться Гаудековская деформация — улиткообразноеискривление антрального отдела. При этом рубцовое втяжение локализуетсятакже на большой кривизне, происходит искривление оси и закручиваниеантрального отдела. Однако следует отметить, что в условиях современнойпротивоязвенной терапии описанные выше деформации стали встречаться всереже. По данным Л. М. Портного и соавт. (1982), деформация желудка чащевыражается в значительном укорочении, как бы натянутости малой кривизны.Авторы выделяют пять вариантов послеязвенного рубца: первый — контуржелудка неровный, конвергенция складок слизистой оболочки к этому участку;второй — контур желудка неровный, мелкие округлые дефекты наполнения вблизинеровного контура, конвергенция складок слизистой оболочки к нему; третий —маленькая ниша с конвергенцией к ней складок слизистой оболочки; четвертый— маленькая ниша без конвергенции к ней складок слизистой оболочки; пятый —контур желудка ровный, конвергенция складок слизистой оболочки к местубывшей язвы. 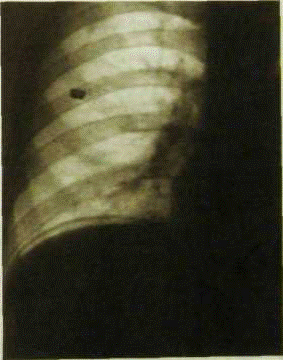 На рис. Рентгенограмма верхнего отдела живота. Скопление газа под правым куполом диафрагмы в результате прободения язвы желудка Косвенные функциональные симптомы. К рентгенофункциональным признакамотносятся классический синдром де Кервена — локальный спазм, гиперсекрецию,местную гипермотильность, изменения перистальтики, эвакуации и тонусажелудка. Установлена зависимость выраженности этих симптомов от локализацииязвы: они менее выражены или даже отсутствуют при поражении тела желудка и,наоборот, наиболее отчетливо проявляются при язвах пилорического отдела илуковицы, а также в фазу обострения процесса. Наиболее постоянными изфункциональных симптомов считают гиперсекрецию, регионарный спазм нобольшой кривизне и симптом местной гипермотильности. Синдром де Кервена, как известно, проявляется спастическим втяжениембольшой кривизны тела желудка при расположении язвы на малой кривизне.Втяжение это нестойкое, может возникать и исчезать в процессе исследования,при использовании антиспазматических средств. В практической диагностикеэтот симптом чаще встречается при язвах выходного отдела желудка н имеетбольшое значение ввиду трудности выявления язв этой локализации. Значительное количество жидкости в желудке натощак — постоянныйсимптом язвенной болезни и проявление сопутствующего гастрита. Хорошоизвестно нарастание гиперсекреции в процессе рентгенологическогоисследования. Симптом местной гипермотильности, или повышенной сократимости иускоренной опорожняемости отдела, пораженного язвой, описан при язвахлуковицы двенадцатиперстной кишки. Этот симптом выражен при язвахаптрального отдела желудка и луковицы двенадцатиперстной кишки, внаибольшей степени в фазу обострения язвенной болезни. РАК ЖЕЛУДКА.
На рис. Рентгенограмма верхнего отдела живота. Скопление газа под правым куполом диафрагмы в результате прободения язвы желудка Косвенные функциональные симптомы. К рентгенофункциональным признакамотносятся классический синдром де Кервена — локальный спазм, гиперсекрецию,местную гипермотильность, изменения перистальтики, эвакуации и тонусажелудка. Установлена зависимость выраженности этих симптомов от локализацииязвы: они менее выражены или даже отсутствуют при поражении тела желудка и,наоборот, наиболее отчетливо проявляются при язвах пилорического отдела илуковицы, а также в фазу обострения процесса. Наиболее постоянными изфункциональных симптомов считают гиперсекрецию, регионарный спазм нобольшой кривизне и симптом местной гипермотильности. Синдром де Кервена, как известно, проявляется спастическим втяжениембольшой кривизны тела желудка при расположении язвы на малой кривизне.Втяжение это нестойкое, может возникать и исчезать в процессе исследования,при использовании антиспазматических средств. В практической диагностикеэтот симптом чаще встречается при язвах выходного отдела желудка н имеетбольшое значение ввиду трудности выявления язв этой локализации. Значительное количество жидкости в желудке натощак — постоянныйсимптом язвенной болезни и проявление сопутствующего гастрита. Хорошоизвестно нарастание гиперсекреции в процессе рентгенологическогоисследования. Симптом местной гипермотильности, или повышенной сократимости иускоренной опорожняемости отдела, пораженного язвой, описан при язвахлуковицы двенадцатиперстной кишки. Этот симптом выражен при язвахаптрального отдела желудка и луковицы двенадцатиперстной кишки, внаибольшей степени в фазу обострения язвенной болезни. РАК ЖЕЛУДКА. 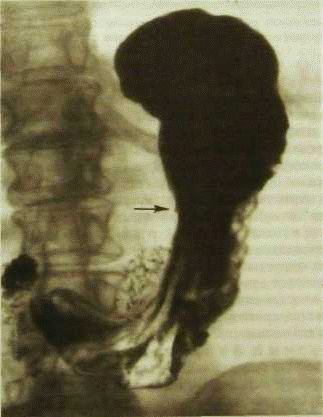 На рис. Незначительно углублённый рак с небольшим изъязвлением в центре
На рис. Незначительно углублённый рак с небольшим изъязвлением в центре Приблизительно 90-95% опухолей желудка злокачественны, а из всех злокачественных опухолей более 95% составляет рак. Рак желудка по заболеваемости и смертности занимает 2 место после рака легких.
У мужчин рак желудка встречается в 2 раза чаще, чем у женщин. Наиболее часто заболевают лица старше 40-45 лет, хотя не столь уж редко рак желудка возникает у лиц 30-35-летнего возраста и даже у более молодых. Причина заболевания, как и причина всех остальных злокачественных опухолей, досконально неизвестна. Однако, можно выделить основные причины, повышающие риск возникновения рака желудка:
- наследственный фактор (замечено, что риск заболевания примерно на 20% больше у родственников лиц, страдающих злокачественным поражением желудка);
- воздействие канцерогенов (консерванты, нитрозамины, чрезмерно грубая, копченая, жирная, пережаренная или острая пища);
- немаловажную роль играют предраковые состояния - хронический атрофический гастрит, язвенная болезнь желудка, пернициозная анемия, состояние после резекции желудка (особенно через 10-20 лет после резекции по Бильрот-II), полипы желудка (частота озлокачествения до 40% при полипах более 2 см в диаметре), иммунодефицитные состояния;
- злоупотребление алкоголем. К основным и общедоступным инструментальным методам обследования относятся ЭГДС (эзофагогастродуоденоскопия, гастроскопия) и рентгенография желудка (рентген желудка).
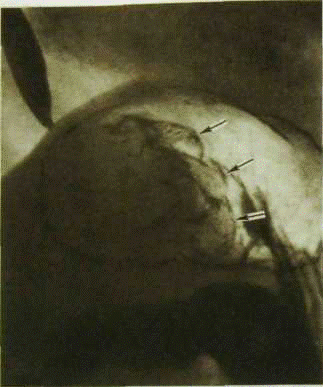
Прицельная рентгенограмма верхнего отдела желудка. Большая раковая опухоль с бугристой поверхностью (указана стрелками).
В сложных случаях, а также для определения распространенности процесса, применяются КТ (рентгеновская компьютерная томография), МРТ (магнитно-резонансная томография, ядерно-магнитная резонансная томография).
Для исключения метастазирования рака желудка в другие органы наряду с КТ и МРТ применяются УЗИ и рентгенография органов грудной клетки, при которых возможно выявить наличие метастазов, после чего, соответственно, изменить тактику лечения. Рак желудка метастазирует (дает отсевы) в лимфатические узлы, в печень, в яичники, в брюшину. Иногда метастазы выявляются при первом обращении пациента к врачу. Наличие метастазов (то есть 4 стадия онкологического процесса) по нашим данным не является поводом для отказа от лечения пациента (как к сожалению происходит во многих лечебных учреждениях). Полного излечения добиться практически невозможно, но продлить жизнь удается многим больным. Исследование желудка в условиях заполнения его контрастной бариевой взвесью позволяет выявить характерные для рака симптомы - дефект наполнения с депо бария при наличии изъязвления, а главное более ранние симптомы - неправильный, злокачественный рельеф слизистой или зону отсутствия перистальтики вследствие ригидности инфильтрированной опухолью стенки. Рентгенологический диагноз ранних стадий рака желудка требует высокой квалификации рентгенолога, особенно при инфильтративных формах рака. В последние годы разработаны дополнительные методики, уточняющие диагностику и степень распространения процесса. Обычно их проводят в стационаре. Это-пневмогастрография (исследование с введением воздуха в желудок), а также двойное и тройное контрастирование (с одновременным использованием бариевой взвеси и воздуха и исследование в условиях нневмоперитонеума). Различают 3 стадии болезни: I стадия - диаметр опухоли не более 2 см, прорастание только слизистой оболочки без видимых метастазов в лимфатические узлы; II стадия - диаметр опухоли 4-5 см, прорастание подслизистого и мышечного слоев, могут быть регионарные метастазы; III стадия - большие размеры опухоли, прорастание серозной оболочки, соседних органов; имеются отдаленные метастазы. После оперативного вмешательства опухоль, как правило, классифицируют по системе TNM. При раке желудка различают 4 формы роста. 1. Полиповидный, экзофитно растущий рак - четко отграниченная грибовидно растущая в просвет желудка опухоль. Эта форма медленно растет, поздно изъязвляется и метастазирует, что, естественно, обеспечивает лучший исход.2. Блюдцеобразный рак - также экзофитная форма в виде четко очерченной .плоской язвы, окруженной высоким валом опухоли; дает метастазы 'относительно поздно.3. Инфильтративно-язвенный рак, имеющий также .вид язвы, но без четких границ с диффузной инфильтрацией стенки желудка.4. Инфильтрирующий рак без видимых границ роста.  На рис. Чашеподобный (блюдцеобразный) рак желудка. В антральном отделе округлый дефект накопления со скоплением контрастного вещества в изъязвлении Последние две формы обладают высокой злокачественностью, рано прорастают серозный покров желудка, дают метастазы и диссеминацию по брюшине. Локализация раковых опухолей в желудке довольно типична. Чаще всего поражается малая кривизна, выходной отдел желудка, а также субкардиальный и кардиальный отделы. Сравнительно редко опухоль возникает на большой кривизне и в области дна желудка. Заболевания кишечника
На рис. Чашеподобный (блюдцеобразный) рак желудка. В антральном отделе округлый дефект накопления со скоплением контрастного вещества в изъязвлении Последние две формы обладают высокой злокачественностью, рано прорастают серозный покров желудка, дают метастазы и диссеминацию по брюшине. Локализация раковых опухолей в желудке довольно типична. Чаще всего поражается малая кривизна, выходной отдел желудка, а также субкардиальный и кардиальный отделы. Сравнительно редко опухоль возникает на большой кривизне и в области дна желудка. Заболевания кишечника 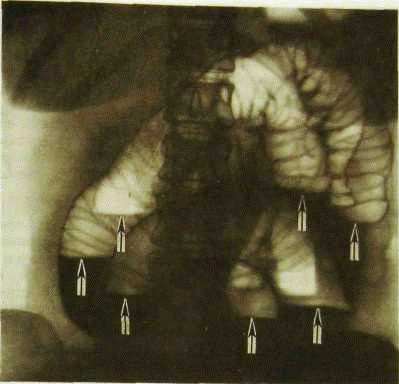
Обзорная рентгенограмма живота. Острая механическая непроходи-
мость тонкой кишки. Кишечные петли раздуты газом, в них имеются многочис-
ленные уровни жидкости (указаны стрелками).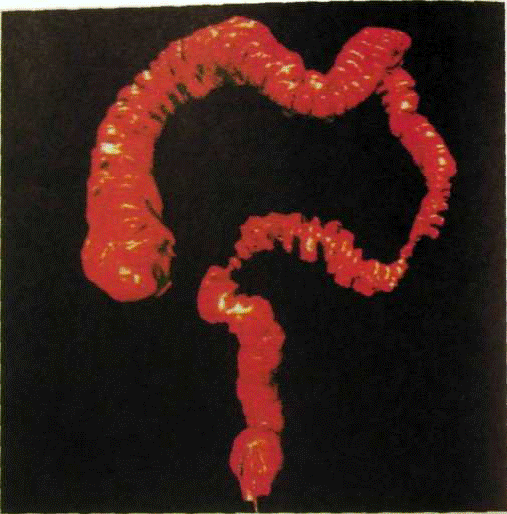
Виртуальная эндоскопия на спиральном компьютерном томографе.
Спастические сокращения нисходящей и сигмовидной кишки при колите.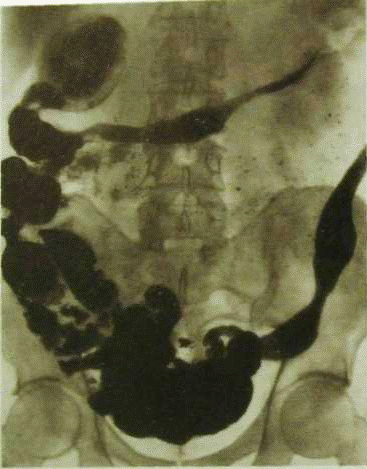
Рубиовыс сужения поперечной, нисходящей и сигмовидной ободочной кишки при болезни Крона.

Неспецифический язвенный колит. Нормальный рельеф слизистой
оболочки замещен диффузными мелкими грануляциями.
РАК ТОЛСТОЙ КИШКИ На рис.Прицельная рентгенограмма нисходящей кишки. В просвет кишки вдаётся бугристая опухоль Толстая кишка является конечным отделом пищеварительного тракта. Ее делят на две части: ободочную кишку и прямую кишку. В свою очередь ободочная кишка состоит из слепой кишки с червеобразным отростком, восходящей, поперечной, нисходящей и сигмовидной кишок. Кроме того, выделяют печеночный и селезеночный изгибы (углы) ободочной кишки. Прямую кишку делят на ректосигмоидный изгиб, верхне-, средне- и нижнеампулярный отделы. Заканчивается толстая кишка анальным каналом. Общая длина толстой кишки составляет от одного до двух метров.Ободочная кишка выполняет следующие функции: обработка ее содержимого ферментами, всасывание питательных веществ, формирование и удаление каловых масс, выведение токсических веществ из организма. Пища находится в слепой кишке около 3 часов, в восходящей и поперечной ободочной кишке — 5–6 часов, в сигмовидной — от 5 до 10 часов.Как часто возникает рак толстой кишкиСреди различных форм рака желудочно-кишечного тракта рак ободочной кишки занимает третье место после рака желудка и пищевода. К общему числу онкологических больных рак ободочной кишки составляет от 1,9 до 17%. Мужчины и женщины болеют одинаково часто. Пик заболеваемости приходится на 40–60 лет. На рис. Рентгенограмма восходящей кишки(тугое заполнение). Раковая опухоль циркулярно охватывает суженый просвет кишки Частота рака ободочной кишки неодинакова в ее различных отделах. Она снижается от слепой кишки к восходящей, поперечной ободочной и нисходящей с последующим
На рис.Прицельная рентгенограмма нисходящей кишки. В просвет кишки вдаётся бугристая опухоль Толстая кишка является конечным отделом пищеварительного тракта. Ее делят на две части: ободочную кишку и прямую кишку. В свою очередь ободочная кишка состоит из слепой кишки с червеобразным отростком, восходящей, поперечной, нисходящей и сигмовидной кишок. Кроме того, выделяют печеночный и селезеночный изгибы (углы) ободочной кишки. Прямую кишку делят на ректосигмоидный изгиб, верхне-, средне- и нижнеампулярный отделы. Заканчивается толстая кишка анальным каналом. Общая длина толстой кишки составляет от одного до двух метров.Ободочная кишка выполняет следующие функции: обработка ее содержимого ферментами, всасывание питательных веществ, формирование и удаление каловых масс, выведение токсических веществ из организма. Пища находится в слепой кишке около 3 часов, в восходящей и поперечной ободочной кишке — 5–6 часов, в сигмовидной — от 5 до 10 часов.Как часто возникает рак толстой кишкиСреди различных форм рака желудочно-кишечного тракта рак ободочной кишки занимает третье место после рака желудка и пищевода. К общему числу онкологических больных рак ободочной кишки составляет от 1,9 до 17%. Мужчины и женщины болеют одинаково часто. Пик заболеваемости приходится на 40–60 лет. На рис. Рентгенограмма восходящей кишки(тугое заполнение). Раковая опухоль циркулярно охватывает суженый просвет кишки Частота рака ободочной кишки неодинакова в ее различных отделах. Она снижается от слепой кишки к восходящей, поперечной ободочной и нисходящей с последующим  увеличением частоты поражения сигмовидной кишки.
увеличением частоты поражения сигмовидной кишки.
Диагностика рака толстой кишкиКроме анализа жалоб применяют различные инструментальные исследования: 1) контрастная клизма (ирригоскопия) — толстую кишку при помощи клизмы заполняют веществом (как правило, сульфатом бария), которое видно при рентгенологическом просвечивании. При этом хорошо видны неровности контуров кишки, ее сужения и другие симптомы; 2) колоноскопия— осмотр толстой кишки изнутри при помощи специального аппарата, снабженного фиброволокном. При этом можно не только детально осмотреть измененные участки кишки, но и взять образцы кишки для изучения под микроскопом; 3) ангиография — контрастирование кровеносных сосудов, питающих толстую кишку — используется редко, но в ряде случае дает ценную для хирурга информацию; 4) в последнее время для диагностики опухолей толстой кишки используются компьютерная, магнитно-резонансная, позитронно-эмиссионная томографии — продукты новых технологий в медицине, которые являются надежными и достаточно точными как в диагностике опухоли, так и в оценке ее распространенности; 5) УЗИ брюшной полости, как правило, не позволяет диагностировать саму опухоль в кишке, но может выявить ее метастазы в печени и лимфатических узлах. 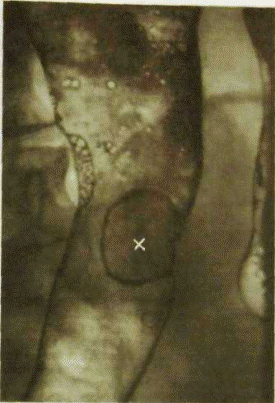 На рис. Рентгенограмма толстой кишки(двойное контрастирование). Ворсинчатая опухоль(х), видны множественные пузырьки газа.Как дополнительные методы исследования: ректороманоскопия с гибким эндоскопом, обзорная рентгенография груди и живота, УЗИ брюшной полости, взятие анализа кала на скрытую кровь.
На рис. Рентгенограмма толстой кишки(двойное контрастирование). Ворсинчатая опухоль(х), видны множественные пузырьки газа.Как дополнительные методы исследования: ректороманоскопия с гибким эндоскопом, обзорная рентгенография груди и живота, УЗИ брюшной полости, взятие анализа кала на скрытую кровь.
С учетом, что в общей структуре рака толстой кишки локализация опухоли в прямой кишке составляет около 35-37%, то RSSво всех этих случаях позволяет установить причину непроходимости, определить степень опухолевой стриктуры, взять материал для ПГИ, иногда провести зонд через стриктуру и обеспечить декомпрессию супрастенотического отдела толстой кишки. При выполнении ректороманоскопии не следует нагнетать воздух в просвет кишки. Во-первых: увеличивается вероятность развития диастатического разрыва стенки кишки в области супрастенотического расширения, а, во-вторых: если это исследование не будет эффективным, то проведение экстренной ирригоскопии будет крайне не информативно [12].
Обзорная рентгенография живота :пневматоз толстой кишки (15-16%), уровни жидкости в петлях тонкой и толстой кишки – чаши Клойбера (57-60%) [12].
УЗИ брюшной полости и таза: дает возможность обнаружить свободную жидкость в брюшной полости, свидетельствующую о запущенности процесса, а также установить локализацию препятствия и наличие отдаленных и регионарных метастазов, что играет определяющую роль в выборе объема оперативного вмешательства, определить активность перистальтических движений кишечной стенки.
Дата добавления: 2016-07-22; просмотров: 5223;











