Особенности патогенеза различных видов шока
Экстремальные состояния. Шок. Коллапс. Кома
С экстремальными состояниями как шок, коллапс и кома в той или иной мере приходится сталкиваться медицинскому работнику любой специальности. Речь, например, идет о дорожно-транспортных происшествиях, бытовых травмах, пожарах и др.
Показано, что при катастрофах мирного времени удельный вес случаев развития шока по разным оценкам составляет 10-20% от общего числа пострадавших; летальность может достигать 40%.
Помимо этого, состояния шока, коллапса и комы могут возникать при развитии тяжелых заболеваний, таких как инфаркт миокарда, печеночная недостаточность, почечная недостаточность, аллергические болезни и др.
Например, статистика свидетельствует, что при обширных инфарктах миокарда практически всегда наблюдается клиническая картина кардиогенного шока, который нередко возникает и у больных с другими тяжелыми формами ишемической болезни сердца, острым коронарным синдромом, миокардитами, острой сердечной недостаточностью.
В наши дни нередки случаи возникновения анафилактического шока.
Развитие шока, комы и коллапса требует немедленного оказания первой помощи, и параллельно мероприятий интенсивной терапии, для эффективного проведения которых необходимы знания, касающиеся как клинической картины, так и патофизиологических основ их формирования. Важно, что от своевременности и правильности действий зачастую зависит жизнь пациента.
Изначально термин "шок" употреблялся для описания крайне тяжелой формы клинического течения механической травмы. Впоследствии этим термином стали обозначать общую реакцию организма на повреждение, придавая ведущее значение в ее патогенезе нервной системе. В дальнейшем развитие фундаментальных медицинских дисциплин позволило расширить круг состояний, попадающих под определение "шок". Точкой их соприкосновения оказались характерные нарушения в системе макро- и микроциркуляции.
И в настоящее время шок относят к числу общих и наиболее тяжелых реакций организма на различные повреждения. Нередко говорят, что шок – это как бы пограничное между жизнью и смертью состояние организма, которое сопровождается нарушением всех его жизненно важных функций, в основе чего лежит критическое нарушение капиллярного кровотока в жизненно важных органах.
Шок (от англ. shock — удар, потрясение) — патологический процесс, возникающий при воздействии на организм сверхсильного раздражителя, вызывающего перераздражение нервной системы, которое сменяется глубоким нисходящим торможением, и ведущее к тяжелым расстройствам гемодинамики, дыхания и обмена веществ.
В зависимости от этиологического фактора выделяют следующие, наиболее часто встречаемые виды шока:
Ø травматический, как результат тяжелых травм грудной и брюшной полостей, конечностей;
Ø гиповолемический, геморрагический, связанный с резким снижением объема циркулирующей крови (ОЦК), в результате массивного наружного или внутреннего кровотечениям;
Ø ожоговый, возникающий при поражении значительной поверхности тела;
Ø кардиогенный, как осложнение тяжелых форм ишемической болезни сердца (ИБС), миокардитов, острой сердечной недостаточности;
Ø септический, инфекционно-токсический, связанный с накоплением и действием в организме большого количества бактериальных эндотоксинов;
Ø анафилактический, как результат иммунологического конфликта при повторном поступлении аллергена в сенсибилизированный организм, и др.
Наряду с этим в настоящее время в клинической практике используют и другую классификацию видов шока, которая в большей степени опирается на патогенез возникающих расстройств:
Þ болевой шок, для которого характерны выраженные нарушения центральных механизмов регуляции кровообращения (травматический, ожоговый) и др.;
Þ гуморальный (гемотрансфузионный, анафилактический);
Þ психогенный;
Þ гиповолемический (травматический, ожоговый, ангидремический, геморрагический);
Þ кардиогенный;
Þ септический (эндотоксиновый);
Þ сосудистые формы шока (анафилактический, панкреатический).
В практической медицине достаточно простым интегральным показателем нарушения важнейших регуляторных систем организма при шоке считают уровень артериального давления, отражающего тяжесть состояния пострадавшего.
По этому критерию различают три степени шока:
Ø шок I степени (легкий, обратимый) — уровень систолического артериального кровяного давления не ниже 95— 100/60 мм рт. ст.;
Ø шок II степени (средней тяжести, условно обратимый) — уровень систолического артериального кровяного давления в диапазоне 90 — 80/50 мм рт. ст.;
Ø шок III степени (тяжелый) — при уровне систолического артериального давления 75 мм рт. ст. и ниже.
В качестве экспресс-диагностики тяжести шока можно также использовать определение «шокового индекса» (ШИ) или индекса Альговера — это отношение частоты сердечных сокращений за 1 мин. к величине систолического давления (П. Г. Брюсов, 1985).
Нормальная величина ШИ - 60/120 = 0,5, где
60 — ЧСС в I мин, 120 — нормальная величина систолического АД в мм рт.ст.
При шоке I ст. (кровопотеря 15-25% ОЦК) ШИ=1 (100/100),
при шоке II ст. (кровопотеря 25-45% ОЦК) ШИ=1,5 (120/80),
при шоке III ст. (кровопотеря более 50% ОЦК) ШИ=2 (140/70).
Говоря об основных патогенетических звеньях развития шока следует отметить, что, конечно, степень нарушений функций органов и тканей, их конкретный вклад в тяжесть патологии различны в зависимости от разновидности шока и его тяжести. Однако, специфика шоковых состояний выявляется, как правило, только на начальном этапе его развития. В последующем, по мере нарастания степени и масштаба расстройств жизнедеятельности организма все большую роль начинают играть общие для всех видов шока патогенетические звенья, важнейшими среди которых являются нарушения гемодинамики, гипоксия и токсемия.
В развитии шока любой этиологии принято выделять две фазы наблюдаемых расстройств, обусловленных в первую очередь изменениями со стороны ЦНС.
Первая фаза шока – эректильная (стадия начального возбуждения). Иногда ее еще называют адаптивной, поскольку, полагают, происходящие в этот момент изменения биологически целесообразны.
Вторая фаза шока – фаза декомпенсации или торпидная (от лат. torpidus — вялый). Ее развитие обусловлено как продолжающимся действием самого экстремального фактора, так и прогрессирующим нарушением функций органов и систем, истощением адаптивных возможностей организма. Характерно нарастающее угнетение функции ЦНС.
Развитие эректильной фазы шока обычно связано с резкой активизацией центральной нервной и нейро-эндокринной системы под действием этиологического фактора.
Для этой фазы характерна чрезмерно высокая активность симпато-адреналовой системы, повышение функции коры надпочечных, щитовидной, поджелудочной желез и некоторых других эндокринных органов, что существенно изменяет состояние сердечно-сосудистой, дыхательной систем, почек, печени и других органов и тканей.
Сознание обычно не утрачено, имеет место психическое и двигательное возбуждение.
В настоящее время принято считать, что одним из основных звеньев патогенеза шока является острое нарушение гемодинамики, и прежде всего, периферического кровообращения, характеризующееся критическим расстройством тканевой перфузии, приводящее к дефициту кислорода, гипоксии, повреждению клеток органов и тканей, которые могут стать необратимыми (рис. 1).
Многие полагают, что основной причиной такого выраженного нарушения микрогемодинамики при шоке как раз и является чрезмерное повышение активности симпато-адреналовой системы, что сопровождается резким увеличением в крови уровня катехоламинов. Несомненна также роль высоких концентраций в крови вазопрессина и ангиотензина II.
Названные гормоны вызывают выраженную вазоконстрикцию сосудов (артериол и венул), имеющих преимущественно α-адренорецепторы:сосуды кожи, мышц, органов брюшной полости, почек.

Рис. 1. Основные звенья патогенеза шока (стадия компенсации).
Наоборот, сосуды сердца и головного мозга, имеющие преимущественно β-адренорецепторы, даже расширяются. Кроме того, эндотелиальными клетками микрососудов мышцы сердца и мозговой ткани образуется большое количество сосудорасширяющих веществ — аденозина, простациклина, NO и др.
В результате происходит увеличение кровотока (или, по меньшей мере, он не снижается) в артериях сердца и мозга на фоне существенного его уменьшения в сосудах кожи, мышц, органов брюшной полости, почек (вследствие вазоконстрикции). Этот феномен и получил название централизации кровотока.
Изначально централизация кровообращения является защитной реакцией, направленной на преимущественное обеспечение кровью жизненно важных органов и систем организма (сердечно-сосудистая система, ЦНС). В течение какого-то времени повышенный тонус артериол способствует поддержанию системного АД, а увеличение тонуса ёмкостных сосудов (венул) обеспечивает за счет выброса депонированной крови увеличение ее притока к сердцу, увеличение кровенаполнения, ударного объема и, как следствие, поддержание перфузионного давления.
Вместе с тем, показано, что катехоламины, и, прежде всего адреналин, будучи в столь высоких концентрациях способны активировать процессы перекисного окисления липидов (ПОЛ), что сопровождается образованием большого количества свободных радикалов, повреждающих клеточные и субклеточные мембраны, в том числе митохондрий. А это в свою очередь приводит к нарушению процессов тканевого дыхания, развитию гипоксии и гибели клеток.
Помимо этого высокий уровень адреналина способствует агрегации тромбоцитов, активирует фосфолипазу А2, запускающую каскадную систему образования эндоперекисей, в частности тромбоксана А2, обладающего выраженным вазоконстрикторным эффектом и также способствующим агрегации тромбоцитов. В результате начинается процесс тромбообразования,
Развивающаяся гемическая гипоксия вызывает компенсаторный выброс депонированной крови, усиление эритропоэза, что, наряду с тромбообразованием приводит к сгущению крови, нарушению микрогемодинамики.
Нарушение объемной скорости кровотока через капилляры большинства органов тканей, развивающаяся гипоксемия приводят к выраженной эндотелиальной дисфункции, которая проявляет себя синтезом и накоплением в микрососудах большого количества сосудорасширяющих БАВ (аденозин, гистамин, N0, простагландины). В результате на смену вазоконстрикции в зоне ишемии приходит вазодилятация, увеличивается сосудистая проницаемость, жидкость начинает покидать сосудистое русло.
Параллельно нарастающему снижению объемного капиллярного кровотока нарастает шунтируемый кровоток - кровь, минуя капилляры, устремляется в артерио-венозные анастомозы, что ведет к увеличению уровня ишемии тканей (рис. 2).
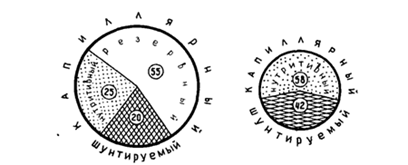
Рис. 2 Соотношение различных фракций кровотока (%) в норме (слева) и при шоке.
В результате названных процессов общее периферическое сопротивление резистивных сосудов снижается. Положение усугубляется выходом значительного количества жидкости в ткани, что также уменьшает венозный возврат к сердцу. Все это приводит к снижению сердечного выброса и падению артериального кровяного давления.
Следует подчеркнуть, что генерализованному расширению микрососудов, помимо названных механизмов при отдельных видах шока способствуют и другие. Например, при анафилактическом, панкреатическом, инфекционно-токсическом, травматическом видах шока показано резкое уменьшение тонуса резистивных и емкостных сосудов под действием биологически активных веществ (в частности, гистамина) или токсических продуктов распада клеток органов и тканей.
Говоря о положительном значении централизации кровообращения, как механизма, способствующего поддержанию функции мышцы сердца и ЦНС, вместе с тем нужно помнить, что ограничение кровоснабжения, тем более на продолжительное время печени, почек, надпочечников, кишечника способно привести к тяжелейшим расстройствам: острой почечной или надпочечной недостаточности, к возникновению острых эрозий и язв по ходу желудочно-кишечного тракта и др.
Нарушения макрогемодинамики в первую фазу шока проявляются в виде тахикардии, артериальной гипертензии, возможны нарушения ритма сердца, а в дальнейшем наблюдается снижение ударного и сердечного выбросов, венозный застой крови.
Характерно увеличение числа дыхательных движений (тахипноэ) и увеличение альвеолярной вентиляции. Возникающее в результате снижение рСО2 в крови приводит, с одной стороны, к падению венозного тонуса, а с другой, - к угнетению функции дыхательного и сосудодвигательного центров (табл. 1).
Следует особо подчеркнуть, что показатель минутного объема сердца при шоке не всегда отражает состояние перфузии тканей, поскольку при выраженной вазоконстрикции и артерио-венозном шунтировании кровоток распределяется так, что большая часть органов и тканей будет страдать от дефицита крови даже при относительно нормальной или увеличенной работе сердца как насоса (централизация кровообращения).
В этой связи отметим, что нарушения сердечно-сосудистой системы при всех видах шока имеют комплексный характер и включают в себя нарастающее нарушение центрального и регионарного кровообращения, а также микрогемоциркуляции.
| Органы и системы | Измененные функции |
| Нервная и эндокринная | Психическое и двигательное возбуждение, активация симпато-адреналовой и гипоталамо-гипофизарно-надпочечниковой систем, щитовидной железы, гиперрефлексия |
| Сердечно-сосудистая система | Тахикардия, гипертензивные реакции, централизация кровообращения, расстройства органно-тканевой и микроциркуляции, аритмии |
| Легкие | Тахипноэ с развитием гипокапнии |
| Система крови и гемостаза | Уменьшение ОЦК, повышение вязкости крови, расстройства в системе гемостаза (гиперкоагуляционно-тромботическое состояние) |
| Печень | Активация гликогенолиза, снижение дезинтоксикационной функции |
| Почки | Олигурия, уремия |
Таблица 1. Общие проявления шока на стадии компенсации.
Как подчеркивает К.М.Лебединский (1999), шок - это собирательное название различных видов острой циркуляторной недостаточности, в основе которых чаще всего лежит синдром малого сердечного выброса с тотальной тканевой ишемией.
Отметим также, что при различных видах шоковых состояний имеется определенная специфика гемодинамических нарушений, которая отражена в таблице 2.
Как сказано выше, в последние годы показано, что названные гемодинамические реакции в первую фазу шока имеют приспособительную направленность, поскольку они способствуют обеспечению в условиях действия экстремального фактора доставки к тканям и органам кислорода и субстратов, поддержание перфузионного давления, в связи с чем ее и стали называть адаптивной или компенсаторной.
| Вид шока | Минутный объём сердца | Центральное венозное давление | Артериальное давление | Периферичес- кое сопротивление |
| Гиповолеми- ческий | ß | ß | ß | Ý |
| Кардиогенный | ß | Ý | ß | Ý |
| Инфекционно-токсический | Ý | Ý | ß | ß |
| Анафилакти- ческий | ß | ß | ß | ß |
Таблица 2. Гемодинамические нарушения при различных видах шоков.
Однако в дальнейшем, по мере развертывания патологии эти изменения принимают избыточный, неадекватный и не координированный характер, что приводит к формированию стадии декомпенсации.
Для второй стадии шока характерно угнетение функций ЦНС (коры мозга, подкорковых образовании). Об этом свидетельствует появление у пациента признаков заторможенности и спутанности сознания; ослаблены рефлекторные реакции (исчезает сухожильный рефлекс). Описание торпидной фазы шока было дано еще великим русским хирургом Н. И. Пироговым (1865): «С оторванной рукой или ногой лежит такой окоченелый на перевязочном пункте неподвижно. Он не кричит, не вопит, не жалуется, не принимает ни в чем участия и ничего не требует; тело его холодно, лицо бледно, как у трупа; взгляд неподвижен и обращен вдаль... На вопросы окоченелый или вовсе не отвечает, или только про себя, чуть слышным шепотом; дыхание тоже едва приметно...».
Для этой фазы характерно, что несмотря на сохраняющийся высокий уровень катехоламинов и кортикостероидов в крови, их влияние на функцию многих органов и систем ослаблено, что позволяет говорить о развитии относительной глюкокортикоидной недостаточности
Гемодинамические расстройства в этот период обусловлены несколькими факторами:
· Прогрессирующим нарушением функции сердца, развитием недостаточности его сократительной деятельности, появлением аритмий.
· Снижением тонуса резистивных и ёмкостных сосудов, что, по сути, отменяет адаптивный характер централизации кровообращения в первую фазу шока.
· Уменьшением ОЦК за счет депонирования крови и выхода жидкой части крови в межклеточные пространства.
· Гипотензией: систолическое АД при тяжёлом течении шока снижается до 40-60 мм рт.ст., что приводит к прекращению процесса фильтрации в клубочках почек и развитию острой почечной недостаточности по преренальному механизму.
· Повышением вязкости крови.
Для периферического кровообращения в этот период шока характерно снижение объемной и линейной скорости кровотока, появление большого количества так называемых плазматических капилляров (в которых отсутствуют форменные элементы крови) и капилляров, заполненных агрегатами клеток крови, с признаками сладжа. Развивается истинный капиллярный стаз.
В связи с дисбалансом активностей факторов свёртывающей, противосвертывающей и фибринолитической систем, с нарушением реологических свойств крови возможно развитие ДВС-синдрома (синдрома внутрисосудистого диссеминированного свертывания крови).
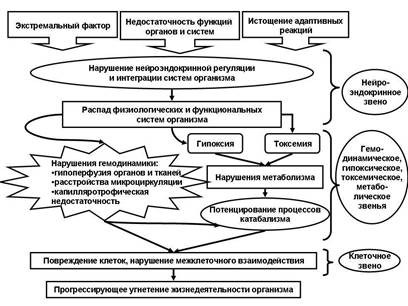
Рис. 3. Основные звенья патогенеза шока (стадия декомпенсации)
В результате формируется тотальная ишемия с гипоксией, ацидозом, дистрофическими и даже некротическими изменения в клетках органов и тканей (рис. 3).
Для этой стадии характерно снижение альвеолярной вентиляции, нередко развиваются патологические типы дыхания.
Нарушение гемодинамики и альвеолярного газообмена приводит к развитию гипоксемии и гипоксии смешанного типа, формированию некомпенсированного метаболического ацидоза.
Тяжелейшие расстройства функции легких (синдром “шокового легкого”), почек (синдром “шоковой почки“), печени (синдром “шоковой печени“) могут стать причиной летального исхода (табл. 3).
| Органы и системы | Измененные функции |
| Нервная и эндокринная | Психическая и двигательная заторможенность, спутанность сознания, низкая эффективность нейроэндокринной регуляции, гипорефлексия |
| Сердечно-сосудистая система | Сердечная недостаточность, аритмии, артериальная гипотензия и коллапс, перераспределение кровотока, капилляротрофическая недостаточность |
| Легкие | Дыхательная недостаточность («шоковые легкие») |
| Система крови и гемостаза | Депонирование крови, изменение вязкости крови, тромбогеморранический синдром |
| Печень | Печеночная недостаточность («шоковая печень») |
| Почки | Почечная недостаточность («шоковые почки») |
Таблица 3. Общие проявления шока на стадии декомпенсации.
В основе развития «шокового легкого» лежит гиповолемия, нарушение легочного кровотока и, следовательно, ишемия, гипоксия тканей легкого, что приводит к гибели клеток, ателектазу.
Помимо этого, развивающийся вследствие массивного выброса катехоламинов в первую фазу шока спазм сосудов малого круга кровообращения способствует отеку легких, вызывает тромбообразование, что еще больше нарушает микроциркуляцию. Причем, в процессе образования тромбов выделяются биологически активные вещества (серотонин, гистамин, кинины, оксид азота, простагландины) увеличивающие сосудистую проницаемость, вызывающие бронхоспазм. Считается, что именно сочетание ателектазов с отеком и нарушениями микроциркуляции составляет основу развития «шокового легкого».
Термин «шоковая почка» отражает нарушение ее функции с развитием острой почечной недостаточности.
Как уже говорилось, в основе почечных расстройств при шоке также лежит выраженная гиповолемия, снижение величины артериального кровяного давления ниже 70-75 мм рт ст, что вызывает падение эффективного фильтрационного давления, развитие острой почечной недостаточности. Вместе с тем, нарушение кровотока в корковом веществе почек означает одновременно и нарушение кровоснабжения, трофики самих нефронов, их клубочкового и канальцевого отделов, что в затянувшейся ситуации сопровождается их гибелью. В случае же гибели значительного количества нефронов выделительная функция почек практически прекращается и развивается уремия.
Что касается нарушения функции печени при развитии шока, то оно затрагивает все стороны участия печени в жизнедеятельности организма. Обусловленное централизацией кровообращения уменьшение кровоснабжения гепатоцитов сопровождается в частности снижением способности печени регулировать уровень глюкозы крови, снижением способности синтезировать альбумины крови (развитие отеков), белков, принимающих участие в свертывании крови (повышенная кровоточивость), снижением ее антитоксической функции, что ведет к накоплению в крови аммиака, развитию азотемии. В крови появляются значительные количества токсичных для организма желчных кислот, глюкурониды билирубина. В печени усиливаются процессы β - окисления жирных кислот с массивным образованием кетоновых (ацетоновых) тел, что приводит к развитию метаболического ацидоза. Как результат - развитие тяжелейших нейропсихических расстройств, получивших название гепато-церебральный синдром.
Вместе с тем следует подчеркнуть, что за исключением случаев обширной черепно-мозговой травмы, тяжелой алкогольной интоксикации у подавляющего большинства шоковых больных в диапазоне АД от нормы до 60-70 мм рт. ст. сознание с различной степенью ясности сохранено. Как правило, эти больные понимают смысл задаваемых вопросов, логично, хотя и с задержкой, медленно на них отвечают, удовлетворительно ориентируются в месте, времени и пространстве.
Особенности патогенеза различных видов шока
â Травматический шок
Несмотря на общие механизмы формирования гемодинамических нарушений, патогенез и клиническая картина, особенно в своем начальном развитии при разных формах шока существенно различаются.
Так, для травматического шока, наиболее часто встречающегося в жизни и связанного с развитием тяжелых, нередко сочетанных поражений опорно-двигательного аппарата, мышц, внутренних органов разнообразными физическими, механическими факторами в большей степени характерна приведенная выше стадийность развития процесса, выраженность эректильной (возбудимой) и торпидной (тормозной) стадий со всеми их механизмами развития и проявлениями.
Напомним, что классическое описание этого вида шока было сделано еще Н.И.Пироговым.
âОжоговый шок
Для ожогового шока характерна сильнейшая боль, поскольку обожженные ткани становятся источником мощной болевой импульсации. Вследствие этого эректильная фаза ожогового шока чрезвычайно интенсивна, но кратковременна, а торпидная фаза протекает тяжело и длительно.
Ведущими в патогенезе ожогового шока являются гиповолемия, выраженное повышение проницаемости сосудов, особенно в зоне ожога, что ведет к выходу жидкости в ткани. Однако, снижение ОЦК при ожоговом шоке обусловлено не только названными сосудистыми расстройствами, но и является следствием интенсивной плазморрагии через обожженную поверхность. В результате больной теряет огромное количество жидкости и степень сгущения крови при ожоговом шоке значительно выше, чем при шоке любой другой этиологии.
Кроме того, для этого вида шока характерна сильная интоксикация вследствие всасывания с обширной раневой поверхности продуктов распада тканей. Поэтому в комплекс терапевтических мероприятий при ожоговом шоке обязательно входит дезинтоксикация организма, проведение гемодиализа и гемосорбции.
Нельзя также забывать, что обожженная поверхность представляет собой обширные раневые ворота для инфекции, что требует дополнительных профилактических и лечебных мероприятий.
âЭлектрошок
Этот вид шока наступает в результате поражения электрическим током и относится к группе болевых шоков. Однако при электрошоке имеется ряд особенностей.
1. Если электрический ток прошел через все тело или через грудную клетку, то возможен быстрый летальный исход вследствие развития фибрилляции желудочков сердца.
2. При прохождении электрического тока через головной мозг смерть может наступить в результате глубокого угнетения дыхательного и сосудодвигательного центров.
3. В месте контакта с кожными покровами электрический ток вызывает электролиз тканей - появляются знаки тока, что ведет к развитию долго не заживающих и с трудом поддающихся лечению местных повреждений.
â Гиповолемический, геморрагический шок
Гиповолемический шок возникает в результате быстрого уменьшения объёма циркулирующей крови, что приводит к резкому падению артериального кровяного давления и нарушению кровоснабжения всех органов и тканей.
Причины гиповолемического шока:
· острая кровопотеря;
· плазмопотеря (при массивных ожогах, перитоните);
· массивная быстрая потеря жидкости (неукротимые поносы, рвота, обильное потоотделение, несахарный диабет).
Одной из наиболее частых причин развития гиповолемического шока является острая кровопотеря, что позволяет иногда использовать термин - геморрагический шок. Причем кровопотеря может развиваться в результате повреждения крупных наружных (артерии, вены) или внутренних кровеносных сосудов (желудочные, маточные кровотечения).
Выраженность гемодинамических расстройств зависит от скорости кровопотери и объема потерянной крови. При медленном кровотечении организм способен перенести без существенного снижения АД потерю до 20 % ОЦК; быстрая потеря 30 % ОЦК является смертельной для организма.
Иногда в зависимости от объема потерянной крови выделяют три степени шока:
· I степень - при потере 15 - 25% ОЦК;
· II степень - при потере 20 - 30% ОЦК;
· III степень - необратимый шок, возникает при потере более 30% ОЦК.
â Гемотрансфузионный шок
Гемотрансфузионный шок возникает при переливании несовместимой крови (по системе AB0, резус-фактору, индивидуальным антигенам). Гемолиз, денатурация белков крови, ее бактериальное загрязнение также могут привести к развитию гемотрансфузионного шока. Считается, что в патогенезе этого вида шока основная роль принадлежит образующемуся в крови комплексу «антиген-антитело», который действует на сосудистые интерорецепторы, вследствие чего и возникает мощный поток афферентной импульсации в высшие нервные центры.
Помимо этого важная роль в развитии гемотрансфузионного шока принадлежит агглютинации эритроцитов, которые закупоривают просвет сосудов и нарушают кровообращение.
Кроме того, следует помнить о возможности повреждения нефронов почек, прежде всего клубочковой его части продуктами гемолиза эритроцитов. В результате чего больной, даже благополучно минуя состояние гемотрансфузионного шока, может скончаться в более позднем периоде при явлениях почечной недостаточности.
âСептический шок
Септический (эндотоксический, или бактериальный) шок развивается на фоне инфекционного процесса, причем основным повреждающим фактором являются токсины микроорганизмов. Чаще септический шок вызывают грамотрицательные бактерии и их токсины: кишечная палочка, клебсиелла, протей, клостридии, псевдомонас и др. Летальность при таком виде шока достигает 50 — 80%.
При септическом шоке происходит токсическое повреждение клеток многих, в том числе жизненно важных органов и тканей, нарушаются процессы клеточного дыхания, развивается глубокая гипоксия смешанного типа. Для нее характерно и нарушение процессов оксигенации крови в легких, и подавление за счет действия токсинов извлечения кислорода из гемоглобина крови клетками органов и тканей.
Ишемия, гипоксия и бактериальные токсины очень быстро приводят к грубым повреждениям органов: печени, поджелудочной железы (панкреонекроз), почек с развитием почечной недостаточности.
Высокая концентрация протеолитических ферментов в крови и кишечнике могут стать причиной возникающих в более поздней стадии эрозивного гастроэнтероколита и профузных желудочно-кишечных кровотечений.
â Кардиогенный шок
Кардиогенный шок – это синдром сердечно-сосудистой недостаточности, развивающийся как осложнение тяжелых форм ишемической болезни сердца, острой сердечной недостаточности, реже миокардита или отравления кардиотоксическими веществами.
В патогенезе кардиогенного шока важную роль играют три фактора:
1. Интенсивный болевой синдром, возникающий в результате ишемии обширных участков миокарда и накопления в нем недоокисленных продуктов.
2. Отек миокарда, развивающийся вследствие резкого повышения сосудисто-тканевой проницаемости в сердечной мышце.
3. Сосудистая недостаточность (коллапс), как результат глубокого нарушения гемодинамики в организме при массивном инфаркте миокарда.
Ведущими патогенетическими звеньями кардиогенного шока являются:
Ø снижение ударного и минутного объема сердца вследствие нарушения сократимости миокарда, на фоне компенсаторного повышения величины периферического сопротивления.
Как следствие - развивается острая сердечная недостаточность, резко падает величина артериального кровяного давления.
Ø нарушение периферического кровообращения;
Ø многообразные нарушения ритма сердца.
Дата добавления: 2020-04-12; просмотров: 862;











