Нейросенсорная тугоухость
Поражение эвуковоспринимающего аппарата уха, начиная с его рецепторного отдела в улитке, а также в проводящих путях и центральном отделе, носит собирательное название - нейросенсорная тугоухость. На долю нейросенсорной тугоухости приходится около 3/4 всех страдающих расстройством слуха больных. В связи с развитием техники, транспорта, усилением окружающих человека шума и вибрации, использованием многих химических веществ в производстве и сельском хозяйстве, быту количество заболеваний рецепторного аппарата, центральной нервной системы возросло. Велико также число осложнений вследствие инфекционных вирусных заболеваний, таких как грипп, паротит, а также менингококковый менингит, на фоне которых развивается стойкая тугоухость или даже полная глухота. Ряд медикаментов обладает токсическим действием по отношению к нервному отделу уха человека, наконец, черепно-мозговая травма также может приводить к нарушению слуха по типу неврита слуховых нервов. Для врача-стоматолога необходимо знание широко применяемых в стоматологической практике медикаментов, которые способны повлечь за собой наступление тугоухости и глухоты. Это прежде всего антибиотики аминогликозидной группы: стрептомицин, гентамицин, канамицин, мономицин, неомицин. Обстоятельством, заставляющим обратить внимание врача на эту группу антибиотиков, бывает то, что развивающаяся на фоне их приема тугоухость бывает резкой, вплоть до глухоты и имеет необратимый характер. Понижение слуха, возникшее вследствие применения ототоксичных антибиотиков, продолжает прогрессировать и после отмены препарата. Кроме того, тугоухость в таких случаях может сочетаться и с поражением вестибулярного аппарата внутреннего уха. Наибольшей токсичностью по отношению к слуховому нерву обладает неомицин. Под влиянием ототоксичных антибиотиков, аккумулируемых жидкостями внутреннего уха, происходит дегенерация волосковых клеток спирального органа, поражаются волокна и слухового нерва.
Анамнез не всегда дает сведения о причине возникновения тугоухости, за исключением случаев травмы, перенесенного заболевания или применения медикаментов (антибиотики, мочегонные средства). Иногда глухота наступает внезапно, при этом может быть выраженное головокружение. В случаях такого остро наступившего понижения слуха больной срочно должен быть госпитализирован в ЛОР-отделение для оказания своевременной помощи, которая в таких случаях может быть эффективной.
При отоскопии никаких изменений на барабанной перепонке выявить не удается, она выглядит совершенно нормальной. Решающим для установления диагноза является исследование слуха с помощью камертона и аудиометрии. При аудиометрии тональные пороги воздушной и костной проводимости повышены, параллельны друг другу и не имеют костно-воздушного интервала (рис.236). Такой тип нарушения слуха называется звуковоспринимающей тугоухостью.
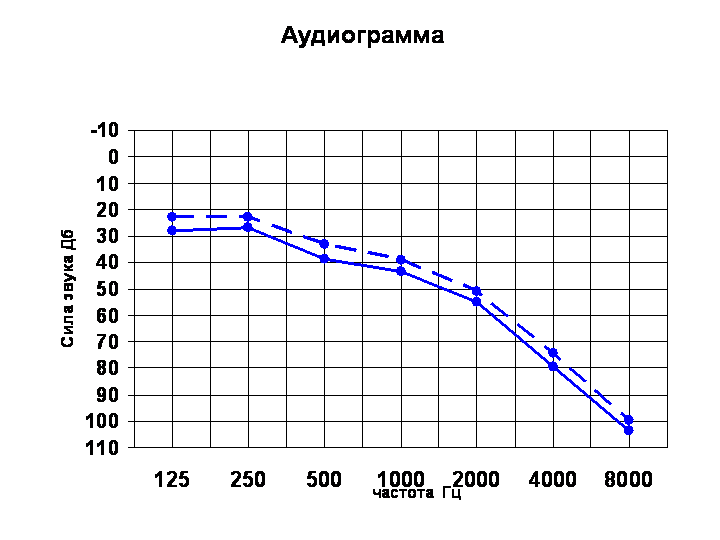
Рис.236. Аудиограмма при нейросенсорной тугоухости.
Лечение. При внезапной и острой нейросенсорной тугоухости лечение должно быть начато как можно раньше, в период обратимых изменений нервной ткани. Такие пациенты являются ургентными больными и подлежат экстренной госпитализации. Лечение должно быть направлено на устранение или нейтрализацию причин заболевания. При тугоухости инфекционной природы проводится антибиотикотерапия. Лечение токсических форм тугоухости предусматривает дезинтоксикационную терапию. При сосудистом генезе тугоухости проводится сосудистая терапия – трентал, кавинтон, стугерон, вазобрал. Используют стероидную терапию (системно или местно), гипербарическую оксигенацию и др.
При хронической форме нейросенсорной тугоухости лечение чаще всего малоэффективно. При невозможности добиться улучшения слуха, обусловленного поражением звуковоспринимающего аппарата, прибегают к слухопротезированию — подбирают соответствующий слуховой аппарат, усиливающий восприятие звуков или усиливающий их проведение.
Дата добавления: 2018-05-25; просмотров: 2105;











