Симптоматология и диагностика
Наиболее типичными жалобами больных являются боли и наличие выпячивания в области брюшной стенки. Боли вначале тупые, могут быть без четкой локализации, затем становятся локализованными и выраженными. Типичным является усиление болей при ходьбе, после физической нагрузки , поднятии тяжестей, натуживании. При вправимой грыже выпячивание изменяется в размерах в зависимости от положения тела больного, от состояния внутрибрюшного давления, кашля. При больших грыжах, особенно невправимых, иногда возникают жалобы на дизурические и диспепсические расстройства, запоры.
Осмотр больного необходимо осуществлять в вертикальном и горизонтальном положении, в покое и при натуживании. Характерным признаком является наличие выпячивания передней брюшной стенки в области грыжевых ворот. Форма и величина выпячивания разнообразны и зависят от локализации и стадии формирования грыжи.
Для грыж характерны три симптома:
Первый - изменение величины грыжевого выпячивания от положения тела - увеличение в вертикальном положении и уменьшение - в горизонтальном.
Второй - симптом "кашлевого толчка",
Третий - определение дефекта в брюшной стенке (грыжевые ворота).
Обследование грыжи включает в себя - осмотр, пальпацию, перкуссию. При пальпации оценивается консистенция, характер поверхности, болезненность, отношение к окружающим тканям. Консистенция зависит от грыжевого содержимого - при наличии в мешке сальника консистенция мягкая, кишечной петли - мягко-эластическая, жидкости - тугоэластическая. После вправления грыжи исследуют грыжевые ворота - оценивают их форму и размеры, тонус мышц, взаимоотношение с окружающими тканями и с грыжевым содержимым. Если в грыжевом содержимом имеется полый орган, при перкуссии выслушивается тимпанит.
Принципы лечения
Основной метод лечения грыж - оперативный. Задачей операции является устранение грыжевого мешка и закрытие дефекта брюшной стенки.
Этапы операции грыжесечения:
1 - послойное рассечение тканей над грыжевым выпячиванием,
2 - выделение грыжевого мешка из грыжевых оболочек,
3 - вскрытие грыжевого мешка, высвобождение из сращений грыжевого содержимого и вправление его в брюшную полость, прошивание и перевязка грыжевого мешка на уровне его шейки, отсечение и удаление грыжевого мешка.
4 - закрытие грыжевых ворот (пластика)
Существует два основных вида пластики грыжевых ворот. Первый - аутопластика, при котором дефект укрывается собственными тканями больного, перемещенными с соседних областей или свободным лоскутом (фасциально-апоневротическая, мышечно-апоневротическая, мышечная, аутодермальная). Второй вид - аллопластика, при котором грыжевые ворота укрывают лоскутом биологического или синтетического материала (проленовая, никелид-титановая сетка).
Паховая грыжа
Паховая грыжа - самая частая локализация наружных брюшных грыж. Гораздо чаще встречается у мужчин, чем у женщин. Среди всех наружных грыж живота составляет 70-80%.
Классификация.
1. По происхождению - врожденные, приобретенные,
2. По типу - прямые, косые
3. По локализации - односторонние, двусторонние,
4. По течению - свободные (вправимые), осложненные.
5. По стадиям развития - начинающаяся, канальная, полная, пахово-мошоночная.
Во время внутриутробного развития яичко спускается в мошонку через паховый канал. Оно выпячивает впереди себя листок париетальной брюшины. К моменту рождения ребенка этот листок брюшины выше яичка обычно облитерируется. Если
этого не происходит, то брюшная полость сообщается с незаращенным отростком брюшины, который может быть грыжевым мешком врожденной паховой грыжи. У мужчин в паховом канале проходит семенной канатик, у женщин - круглая связка матки.
Длина пахового канала 4-5 см, его передняя стенка образована апоневрозом наружной косой мышцы живота, задняя -поперечной фасцией, верхняя стенка - нижними краями внутренней косой и поперечной мышц живота, нижняя - паховой связкой. Внутреннее отверстие образовано уплотненными волокнами поперечной фасции и находится на задней стенке пахового канала. Наружное отверстие образовано двумя ножками апоневроза косой мышцы живота.
При косой грыже грыжевой мешок проходит через внутреннее отверстие пахового канала, проходит в элементах семенного канатика, выходит через наружное отверстие, часто опускается в мошонку. Косые грыжи чаще встречаются у молодых, имеют продолговатую форму. При прямой грыже выпячивание проходит через заднюю стенку пахового канала, выпячивая или разрушая поперечную фасцию. Они чаще встречаются у пожилых больных, имеют округлую форму, нередко бывают двусторонними.
Осмотр больного с паховой грыжей проводят стоя и лежа. Для исследования пахового канала у мужчин инвагинируют кожную складку мошонки.
Вначале пальпируют лонный бугорок. В норме наружное отверстие пахового канала пропускает кончик пальца. Затем определяется симптом кашлевого толчка. При косой грыже выпячивание располагается кнаружи от семенного канатика, при прямой - кнутри. Иногда удается определить пульсацию надчревной артерии. При косой грыже пульсация ее определяется кнутри, при прямой грыже - кнаружи от грыжевого мешка.
При паховых скользящих грыжах, особенно прямых, в состав грыжевого мешка входит стенка органа, расположенного мезоперитонеально (мочевой пузырь, слепая кишка ). Клинически, при натуживании или пальпации грыжевого выпячивания больные могут испытывать позывы к мочеиспусканию. Во время грыжесечения необходимо соблюдать особую осторожность. Чтобы не вскрыть полый орган, грыжевой мешок иссекают экономно, стараясь не затрагивать стенку этого органа.
Оперативное лечение паховых грыж, в основном, производится под местной анестезией. При этом, вскрывается паховый канал, семенной канатик или круглая связка матки берется на держалку, окончательно устанавливается тип грыжи (прямая, косая ). При косой грыже вскрываются оболочки семенного канатика, из его элементов выделяется грыжевой мешок, производится его обработка. После этого восстанавливается целостность оболочек семенного канатика, а так же ушивают значительно растянутое внутреннее паховое кольцо ( способ Иоффе ). При прямой грыже грыжевой мешок исходит из задней стенки пахового канала. Обычно он бывает меньших размеров, но приводит к образованию больших дефектов в поперечной фасции. После обработки грыжевого мешка, его культю целесообразно переместить под поперечную мышцу ( способ Красинцева - Баркера ). Выбор способа пластики пахового канала зависит от многих факторов: пола и возраста больного, типа грыжи и местных анатомических особенностей - высоты пахового промежутка, прочности апоневроза наружной косой мышцы живота и т.д. У детей и женщин допустимо выполнение пластики передней стенки пахового канала (по Мартынову, Жирару, Спасокукоцкому, Кимбаровскиму).
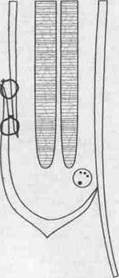
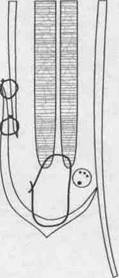
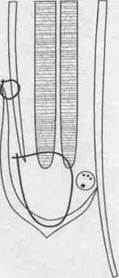
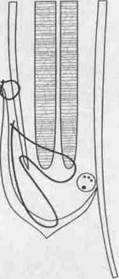
схема пластик передней стенки пахового канала
по Мартынову, Жирару, Спасокукоцкому, Кимбаровскому
У мужчин, особенно при прямой грыже необходимо выполнение пластики задней стенки пахового канала (по Бассини, Эндрюсу, Постемпскому - Перрасу).
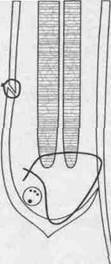
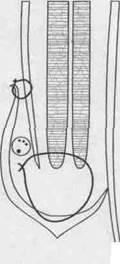
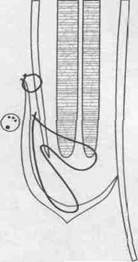
схема пластик задней стенки пахового канала
по Бассини, Эндрюсу, Постемпскому - Перрасу.
В нашей клинике бывшим заведующим кафедрой В.И.Кузнецовым разработан оригинальный способ пластики задней стенки пахового канала, годный для использования при косых и прямых грыжах.
Пластика пахового канала по В.И.Кузнецову состоит из трех этапов:
1- ушивание внутреннего отверстия пахового канала,
2- укрепление задней стенки пахового канала путем подшивания нижнего лоскута апоневроза наружной косой мышцы живота к объединенному сухожилию внутренней косой и поперечной мышц,
3- укрепление передней стенки пахового канала путем подшивания верхнего лоскута апоневроза наружной косой мышцы живота к паховой связке поверх семенного канатика.
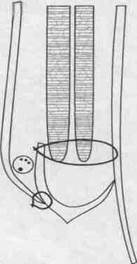
Пластика пахового канала по В.И.Кузнецову
В сложных случаях - при больших грыжевых воротах и рецидивных грыжах, показано выполнение пластики с использованием аллотрансплантата - проленовой или танталовой сетки. Ее используют как для подкрепления обычной пластики местными тканями, так и для самостоятельного закрытия грыжевых ворот.
Бедренные грыжи
Бедренными называют грыжи, которые выходят через бедренный канал. По частоте образования они составляют 5 - 8% от всех грыж живота. Бедренные грыжи чаще, чем паховые, представляют трудности для диагностики и чаще ущемляются. У женщин они встречаются в 5 раз чаще, чем у мужчин, т.к. у женщин более широкий таз и большая выраженность мышечной и сосудистой лакун, меньшая прочность паховой связки.
Между паховой связкой и костями таза имеется пространство, которое с помощью подвздошно-гребешковой связки разделяется на две лакуны - мышечную и сосудистую. Через мышечную на бедро проходят проходят подвздошно- поясничная мышца и бедренный нерв. Через сосудистую лакуну проходят бедренная артерия, бедренная вена, нервы и лимфатические сосуды. Наиболее слабое место - бедренное кольцо, располагающееся в самом медиальном отделе лакуны и ограниченное медиально - лакунарной связкой, спереди - паховой связкой, сзади - куперовской связкой, латерально - бедренной веной. Бедренное кольцо заполнено жировой клетчаткой и лимфоузлом Пирогова-Розенмюллера. Внутренним отверстием бедренного канала является бедренное кольцо, наружным - овальная ямка, отверстие в широкой фасции бедра, через которое проходит большая подкожная вена. Иногда, медиально, к бедренному предлежит запирательная артерия, при повреждении которой может развиться опасное для жизни кровотечение ("корона смерти").
При формировании бедренная грыжа проходит 3 стадии - начальную, канальную и полную. Наиболее характерный ее клинический признак - наличие грыжевого выпячивания в области бедренно-пахового сгиба. Обычно, это гладкое полусферическое образование небольших размеров, располагающееся ниже паховой связки кнутри от бедренных сосудов. Появляясь в вертикальном положении и при натуживании, оно может легко, часто с урчанием, вправляться в брюшную полость.
Дифференцировать бедренную грыжу чаще всего приходится с паховой грыжей, лимфаденитом, липомой, варикозным узлом большой подкожной вены, аневризмой бедренной артерии. От паховой грыжи бедренная отличается тем, что располагается ниже паховой связки, а паховая - выше. При липоме определяется ее дольчатое строение, она подвижна, не связана с наружным отверстием бедренного канала. При лимфаденитах увеличение лимфоузлов часто бывает системным. При локальном бедренном лимфадените необходимо искать входные ворота инфекции на нижней конечности с этой стороны, кроме того, в отличие от грыжи, лимфоузел легко захватывается пальцами и подтягивая его можно установить отсутствие связи с бедренным каналом. Варикозный узел синеватого цвета, консистенция его очень мягкая. Аневризма бедренной вены пульсирует, над ней выслушивается систолический шум.
В лечении бедренных грыж используют 2 вида пластик бедренного канала - бедренный и паховый. Из бедренных наибольшее распространение получил способ Бассини.

Пластика бедренного канала по Бассини
При этом способе доступ осуществляется со стороны наружного бедренного отверстия. После выделения и обработки грыжевого мешка, производят подшивание отдельными узловыми швами паховой связки к надкостнице лонной кости (куперовой связке). Недостатком способа является увеличение пахового промежутка, что может привести к возникновению паховой грыжи. Для предотвращения такого осложнения применяют паховый способ. Наиболее известный - способ Руджи-Парлавеччо.
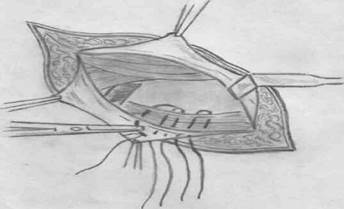
Пластика бедренного канала по Руджи-Парлавеччо
При этом способе вскрывают паховый канал, отводят на держалках круглую связку матки или семенной канатик, рассекают поперечную фасцию, грыжевой мешок переводят в паховую область, где его и обрабатывают. После этого ушивают одновременно и паховый промежуток и бедреный канал, подшивая нижний край поперечной и внутренней косой мышц живота вместе с паховой связкой к куперовой связке. Затем восстанавливается задняя стенка пахового канала, укладывается круглая связка матки или семенной канатик и производится пластика передней стенки пахового канала.
Пупочная грыжа.
После отпадения пуповины пупочное кольцо затягивается рубцовой тканью. Слои состоят из кожи, сращенной с тканью пупочной фасции и брюшины.
Различают:
1. Эмбриональные пупочные грыжи,
2. Пупочные грыжи детей,
3. Пупочные грыжи взрослых.
Эмбриональные пупочные грыжи являются следствием задержки формирования передней брюшной стенки плода. Грыжевой мешок представляет собой амниотическую оболочку пуповины. Оперативное лечение эмбриональных грыж производят в первые несколько суток после рождения. Оно заключается в пластическом закрытии дефекта передней брюшной стенки. Летальность составляет 15-20%.
Пупочные грыжи у детей являются дефектом развития передней брюшной стенки. Обычно верхний отдел пупочного кольца, через который проходит только пупочная вена, не имеющая мышечной оболочки, является наиболее слабым местом. Пупочные грыжи у детей встречаются довольно часто, особенно у девочек. Возникают они, обычно, в первые месяцы жизни. Диагностика пупочных грыж не вызывает затруднений. В вертикальном положении ребенка и при натуживании в области пупка появляется грыжевое выпячивание округлой или овальной формы, которое обычно самостоятельно вправляется при горизонтальном положении ребенка на спине. Тогда легко пропальпировать расширенное пупочное кольцо, являющееся грыжевыми воротами.
При выборе лечебной тактики необходимо учитывать, что у маленьких детей часто по мере развития передней брюшной стенки происходит самоизлечение в период от 6 месяцев до 2-3 лет, а иногда даже к 5-6 годам. Проводят консервативное лечение - массаж и лечебную гимнастику, способствующую укреплению и развитию брюшного пресса. Если к 3-5 годам излечения не наступило, выставляют показания к оперативному лечению. У детей производят пластику пупочного кольца по Лексеру - ушивание кисетным швом.
В основе возникновения пупочных грыж у взрослых лежит, с одной стороны, дефект анатомического строения пупочного кольца, с другой - факторы, вызывающие повышение внутрибрюшного давления и растяжение передней брюшной стенки. Из причин, вызывающих повышение внутрибрюшного давления и растяжение брюшной стенки, наибольшее значение имеют беременность, ожирение, асцит различного происхождения, упорные запоры.
Величина грыжи может быть самой различной, однако даже при больших грыжах грыжевые ворота относительно малы. Это является предпосылкой для возникновения таких осложнений, как невправимость, копростаз, ущемление. Грыжевые ворота обычно имеют округлую форму. Грыжевой мешок тонкий, спаян с растянутой и истонченной кожей и краями грыжевых ворот.
Клинические проявления зависят от величины грыжи, размера грыжевых ворот, грыжевого содержимого, выраженности спаечного процесса, наличия осложнений, сопутствующего ожирения. Распознавание пупочной грыжи трудностей не представляет ввиду появления характерного выпячивания в пупочной области при нахождении больного в вертикальном положении и при натуживании.
Основными операциями являются аутопластические способы Мейо и Сапежко.
При способе Мейо производят поперечный разрез кожи, окаймляющий пупок с обеих сторон. У основания грыжевого мешка апоневроз отсепаровывают от подкожной клетчатки. Вскрывают грыжевой мешок, разделяют сращения, припаянный сальник резецируют, внутренности вправляют в брюшную полость. Мешок иссекают и зашивают в поперечном направлении. Грыжевые ворота ушивают П-образными швами в поперечном направлении таким образом, чтобы нижний лоскут ложился под верхний. Вторым рядом узловых швов верхний лоскут пришивают к нижнему в виде дубликатуры.
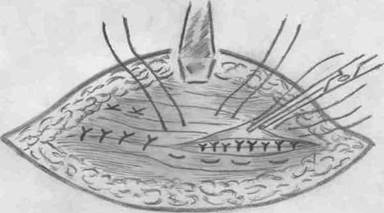
Пластика пупочной грыжи по Мейо
При способе Сапежко пупок иссекают двумя продольными разрезами. После обработки грыжевого мешка, образовавшийся дефект в апоневрозе ушивают в продольном направлении с образованием дубликатуры.
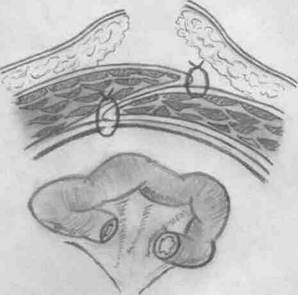
Пластика пупочной грыжи по Сапежко
Дата добавления: 2017-10-04; просмотров: 2929;











