Генетический фактор.
Выявлены мутации четырёх генов, предрасполагающих к развитию наследственного панкреатита: аутосомно-доминантный -ген PRSS1 катионического трипсиногена (мутация кодонов 29 и 122); аутосомно-рецессивный(модификация генов):СFTR (ген муковисцидоза), SPINС1 (ген панкреатического секреторного ингибитора трипсина), катионический трипсиноген (мутация кодонов 16, 22 и 23), недостаточность альфа-1-антитрипсина (ген полиморфизма альфа-1-антитрипсина).
Ассоциация с антигенами системы HLA. Нами установлено, что у больных острым панкреатитом при сравнении распределения антигенов системы HLA I класса со здоровыми лицами отмечено достоверное повышение частоты определения антигенов системы HLA: А1, B8, B18, Cw1, Cw2. Величина относительного риска составила: А1 – 2,14; В8 – 3,66; В18 – 3,58; Сw1 – 5,93; Cw2 – 4,00. При хроническом панкреатите отмечено достоверное повышение частоты антигенов системы HLA: А1, B8, B27, Cw1, Cw2, при достоверном снижении частоты определения антигенов HLA: A2 и Cw4. Для антигенов, частота обнаружения которых достоверно повышена при хроническом панкреатите, величина относительного риска составила: А1 – 2,24; В8 – 2,76; В27 – 3,48; Сw1 – 14,77; Cw2 – 5,75.
При воспалительных заболеваниях поджелудочной железы отмечается и наличие взаимосвязей между антигенами системы HLA и основными этиологическими факторами: желчнокаменная болезнь и антигены HLA B35 (повышена частота), B27 и Cw3 (частота снижена); алкоголь и антиген HLA В7 (частота повышена); описторхозная инвазия и антигены HLA А2 и В7 (частота снижена).
Кроме этого, выявлен разный уровень количественных показателей гуморального иммунитета и флогогенных компонентов у больных ОП и ХП, ассоциированных с определенными антигенами НLA, что предполагает наличие генетической детерминированности ответа иммунных факторов в условиях воспаления.
5. Описторхоз. Поджелудочная железа в настоящее время относится к местам постоянного обитания гельминта в организме человека, что подтверждается обнаружением в протоках и ПЖ описторхисов в 30-35% случаев аутопсий. Формированию изменений в ПЖ при описторхозе способствуют следующие патогенетические факторы: механический, аллергический, нейрогенный, вторично-инфекционный.
6. Структурно-морфологический фактор. К развитию панкреатита могут приводить различные врожденные и приобретенные анатомические изменения: кольцевидная поджелудочная железа, рancreas divisum (нарушение слияния вентрального и дорзального зачатков ПЖ во внутриутробном периоде), стриктуры сфинктера Одди, протоковая обструкция (например, опухолью), преампулярные дивертикулы или кисты стенки двенадцатиперстной кишки, посттравматические рубцовые изменения, послеоперационные стриктуры панкреатического протока.
| |
| |
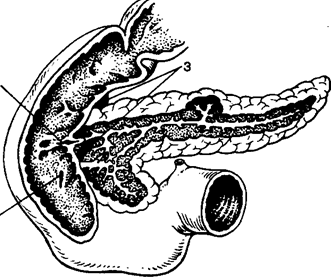
Рис. 5. Система желчных и панкреатических протоков.
Обозначения: 1 — большой дуоденальный сосочек; 2 — малый дуоденальный сосочек; 3 — общий желчный проток. В поджелудочной железе видны главный, добавочный и вторичные протоки.
7. Иммунные нарушения.При панкреатитах часто выявляются различные нарушения клеточного и гуморального иммунитета, определяется широкий спектр аутоантител к структурным и секреторным компонентам поджелудочной железы, что послужило выделением иммунологически зависимых и независимых вариантов течения воспалительных заболеваний поджелудочной железы.
Выделяется аутоиммунный вариант ХП, который может протекать как изолированно, так и в сочетании с другими аутоиммунными заболеваниями (диффузные заболевания соединительной ткани, синдром Шегрена, первичный билиарный цирроз, первичный склерозирующий холангит, неспецифический язвенный колит, болезнь Крона). Наряду с типичными клиническими, морфологическими и гистологическими признаками характерна гипергаммаглобулинемия. Исследования профиля аутоантител у больных аутоиммунным ХП показывают, что у пациентов могут определяться антинуклеарные антитела, антитела к лактоферрину, ревматоидный фактор и антитела к гладкой мускулатуре.
8. Рецидивирующий и деструктивный острый панкреатит в анамнезе. Структурные изменения в ПЖ, предрасполагающие к развитию ХП, могут быть результатом перенесенной деструктивной формы ОП или множественных эпизодов ОП (отечная форма). Вместе с тем, следует отметить, что практически отсутствуют клинико-лабораторные критерии разделения отечной формы острого панкреатита и обострения хронического панкреатита, и определяющим в диагностике является профиль отделения, в которое госпитализируется пациент – хирургическое или терапевтическое.
Сохранение антител к структурным и секреторным компонентам ПЖ, после острого панкреатита, может быть одним из факторов, способствующих хронизации заболевания.
9. Травма поджелудочной железы. Возможной причиной развития панкреатита является травма поджелудочной железы. Наиболее часто травматизация ПЖ происходит при хирургических вмешательствах на органах брюшной полости (особенно затрагивающих желудок или билиарную систему) или при проведении диагностической ЭРХПГ.
|
|
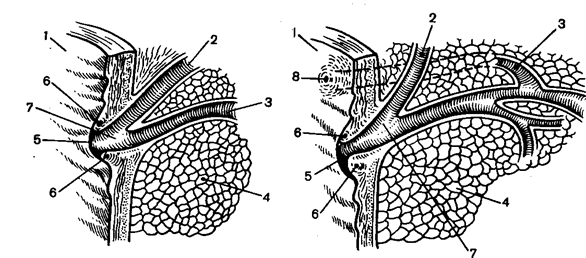
Рис. 6. Большой дуоденальный сосочек и сфинктер Одди.
Обозначения: А – короткая ампула; Б – длинная ампула и добавочный проток; 1- двенадцатиперстная кишка; 2 - общий желчный проток; 3 - панкреатический проток, 4 - поджелудочная железа; 5 - большой дуоденальный сосочек; 6 - сфинктер Одди; 7 - ампула; 8 - добавочный проток и малый дуоденальный сосочек.
10. Метаболический фактор.Наличие метаболических нарушений – гиперлипидемия, гиперкальциемия, гиперпаратиреоидизм, уремия – может быть причиной ХП.
Гиперлипидемия: высокий риск развития ОП наблюдается при уровне триглицеридов более 500 мг/дл при наследственных гиперлипидемиях. Острый рецидивирующий панкреатит чаще развивается при гиперлипидемиях I и V типов по Фредриксону, реже при гиперлипидемии IV типа.
Гиперкальциемия является причиной развития ОП в результате активации трипсиногена и стабилизации трипсина.
Гиперпаратиреоидизм – очень редкая причина. По данным эпидемиологических исследований в разных регионах мира ХП встречается менее чем у 1 % больных гиперпаратиреоидизмом.
При уремии на фоне хронической почечной недостаточности азотистые шлаки оказывают прямое токсическое влияние на ПЖ, изменяется профиль гастроинтестинальных гормонов и нарушается регуляция панкреатической секреции.
11. Сосудистый факторявляется возможным этиологическим фактором ХП при атеросклеротическом или другом характере поражения сосудов поджелудочной железы.
12. Токсический фактор: лекарственные препараты и различные токсические вещества, которые, вероятно, оказывают прямое цитотоксическое действие на тканевые структуры ПЖ.
Развитие панкреатита возможно у пациентов, принимающих иммуносупрессоры, антибиотики, сульфаниламиды, сульфасалазин, диуретики (фуросемид), непрямые антикоагулянты, индометацин, парацетамол, глюкокортикостероидные гормоны, эстрогены, циметидин, вальпроевая кислота.
Радиационное повреждение ПЖ возникает чаще при лучевой терапии органов брюшной полости, легких, гениталий.
13. Табакокурение. ХП у курящих наблюдается в 2 раза чаще, чем у некурящих. Риск ХП растет в зависимости от количества выкуриваемых сигарет.
Механизмы воздействия курения и табака на поджелудочную железу в настоящее время установлены:
· истощение запасов витамина С и бета-каротина, снижение сывороточного уровня других антиоксидантов; при этом провоцируется повреждение ткани ПЖ свободными радикалами;
· редукция панкреатической секреции бикарбонатов, повышение вязкости панкреатического сока, закупорка протоков железы белковыми пробками, возможны разрывы мелких протоков, выход ферментов в паренхиму и самопереваривание ПЖ;
· снижение активности ингибитора трипсина – защитника от преждевременной активации ферментов в протоках, снижение уровня альфа-1-антитрипсина в крови у курильщиков.
Табакокурение рассматривают в качестве фактора риска развития ХП.
14. Этногеографический фактор.О возможном влиянии этого фактора свидетельствует наличие тропического панкреатита, встречающегося в тропических регионах. Описаны две формы – кальцифицирующий и фиброкалькулезный. Тропический кальцифицирующий панкреатит характеризуется частыми эпизодами тяжелой абдоминальной боли, кальцификацией ПЖ и снижением экзокринной ее функции. Фиброкалькулёзный панкреатический диабет манифестирует клиническими признаками эндокринной недостаточности ПЖ, и сахарный диабет у этих больных служит первым и главным критерием диагностики ХП. Считают, что особенности питания – недостаток животных белков, является одной из причин развития тропического ХП.
Патогенез.
Ведущим фактором патогенеза ХП у значительной части больных является повышение давления в протоковой системе, приводящее к тканевому повреждению и запускающее каскад реакций, приводящих к активизации ферментов в ПЖ. Этот же механизм в большинстве случаев и поддерживает течение ХП.
Второй, часто встречающийся механизм ХП – отложение белковых преципитатов в мелких протоках ПЖ (алкогольный, голодный или метаболический вариант, старческий).
Третий механизм, недостаточно изученный, цитотоксический, при котором аутопереваривание не является основным механизмом прогрессирования, а в качестве основного механизма выступает дистрофия клетки и ускорение апоптоза, что ведет к прогрессированию фиброза ПЖ
При всех формах и вариантах патогенеза ХП заметную роль играют изменения в системе микроциркуляции, приводящие в конечном итоге к гипоксии клеток железы и повышению в них уровня цАМФ, который в свою очередь способствует активации транспорта Са2+ в клетки. В результате этого происходит избыточное насыщение клеток кальцием, чрезмерное накопление его в митохондриях, что ведет к разобщению окисления и фосфорилирования. Далее наступает фаза деэнергизации клеток и нарастание процессов дистрофии.
Иммунологически опосредованные (зависимые) механизмы воспаления ПЖ. Последовательность совершающихся событий с участием иммунологически опосредованных механизмов может выглядеть следующим образом: действие вероятного этиологического фактора приводит к повреждению ПЖ. Вследствие действия трипсина антигены ПЖ, обладающие высокой «иммуногенностью», попадают в циркуляцию и у части пациентов с определенным HLA фенотипом обуславливают образование антител (аутоантител) в значимых количествах. Эти антитела, предположительно, могут реагировать не только с циркулирующими в крови антигенами, но и с фиксированными в тканях поджелудочной железы. Реакция «антиген + антитело» в циркуляции и в тканях сопровождается повышением потребления комплемента и снижением уровней его провоспалительных компонентов С1-С5 с образованием фрагментов С3а, С4а, С5а, являющихся мощными медиаторами воспаления и хемоаттрантантами, вызывающими направленную в очаг воспаления миграцию лейкоцитов, их активацию с усилением секреции различных цитокинов воспалительного действия, в том числе фактора некроза опухолей-альфа (ФНОa), способствующих развитию эндогенного компонента воспаления.
Возможен и другой вариант, при котором организм на факторы альтерации в ПЖ, связанные с вероятным этиологическим фактором, отвечает неспецифической активацией С1-С5, за счет протеолитической конверсии белков комплемента с последующим вовлечением альтернативного и классического пути активации комплемента с дальнейшей активацией лейкоцитов и секрецией ФНОa, уровень участия которых влияет на глубину повреждения, выход антигенов в циркуляцию и продукцию к ним антител.
Появление антител к структурным и секреторным компонентам является маркером глубокой деструкции поджелудочной железы и иммуногенности её компонентов. Сами антитела могут как повреждать ткань поджелудочной железы, так и элиминировать продукты тканевой деструкции из организма. Важно и то, что при элиминации аутоантитела и ЦИК активируют прововоспалительную систему комплемента и фагоциты, усиливают образование иммунокомпетентными клетками флогогенных продуктов. Роль антител в повреждении тканей ПЖ в складывающейся ситуации может отходить на 2-й план, уступая первенство провоспалительным цитокинам и системе комплемента.
В целом, иммунологически опосредованные формы течения воспалительной патологии поджелудочной железы представляют собой более тяжелые формы альтерации с активацией флогогенных факторов иммунного генеза (ФНОa и система комплемента).
В дальнейшем разрушение экзокринной части поджелудочной железы вызывает прогрессирующее снижение секреции бикарбонатов и ферментов, однако клинические проявления нарушения переваривания пищи развиваются лишь при деструкции более 90% паренхимы органа. В первую очередь возникает недостаточность липазы, которая проявляется нарушением всасывания жиров, жирорастворимых витаминов A, D, E и K. Это, в свою очередь, проявляется поражением костей, расстройствами свертывания крови. При ХП вследствие дефицита протеаз нарушается расщепление связи витамин В12–R-белок и снижается секреция ко-факторов, определяющих всасывание витамина B12, однако клинические симптомы этого наблюдаются редко.
У 10–30% больных ХП развивается сахарный диабет, обычно на поздних стадиях заболевания, гораздо чаще наблюдается нарушение толерантности в глюкозе. Для таких больных характерно развитие гипогликемических реакций на инсулин, недостаточное питание или прием алкоголя. Кетоацидоз развивается редко, что связано с одновременным снижением продукции инсулина и глюкагона.
Классификация.
Этиологическая (рекомендованная Российской гастроэнтерологической ассоциацией) классификация хронического панкреатита TIGAR-O приведена в начале раздела.
Согласно МКБ-10 выделяются следующие формы ХП: алкогольный хронический панкреатит (К 86.0) и другие формы хронического панкреатита (К 86.1), подразделенные по характеру течения на повторяющийся и рецидивирующий панкреатит.
В практической работе отечественных врачей до настоящего времени широко используется классификация А.А. Шелагурова, основанная на оценке особенностей клинического течения заболевания.
Рецидивирующая форма хронического панкреатита, когда течение заболевания состоит из ярко выраженных фаз обострения и ремиссии.
Панкреатит с постоянным болевым синдромом, когда в течение длительного времени у больных выражены достаточно интенсивные боли, по сути, это непрерывно рецидивирующий процесс.
Псевдотуморозная (псевдоопухолевая) форма – воспалительный процесс локализуется преимущественно в головке поджелудочной железы, приводит к ее отеку и увеличению размеров, сдавливанию общего желчного протока и развитию желтухи.
Латентная форма – отсутствие четко выраженных признаков обострения, и превалирование умеренных симптомов внешнесекреторной недостаточности поджелудочной железы.
Индуративный панкреатит – по сути, финальная фаза процесса вследствие выраженных склеротических изменений в железе, обычно при этом варианте имеются признаки выраженной внешнесекреторной панкреатической недостаточности.
Согласно Марсельско – Римской классификации ХП (1989г.) выделяют следующие формы:
· Хронический кальцифицирующий;
· Хронический обструктивный;
· Хронический паренхиматозный (воспалительный или фиброзно-индуративный);
· Хронические кисты и псевдокисты поджелудочной железы.
Наиболее частой формой ХП является хронический кальцифицирующий панкреатит. Он составляет 49 – 95 % от всех ХП. Различают 2 его разновидности:
Первая – характеризуется наличием камней правильной формы с высокой степенью кальцификации и имеет четкую связь с алкоголем и неполноценным питанием. При этой форме отмечается лобулярное поражение поджелудочной железы.
Вторая – характеризуется наличием мелких нерастворимых протеиновых пробок со слабой степенью кальцификации. Эта разновидность является врожденным вариантом. Для этой формы характерно рецидивирующее течение с эпизодами обострения.
Хронический обструктивный панкреатит (ХОП). Для этой формы панкреатита характерно наличие обструкции панкреатических протоков на любом уровне. ХОП возникает при стенозирующем папиллите, язвах двенадцатиперстной кишки с пенетрацией в поджелудочную железу, парапапиллярных дивертикулах, нарушающих отток панкреатического сока, дуоденостазе. Причинами ХОП являются опухоли, стеноз Фатерова сосочка, стриктуры при травматическом панкреатите, после резекции желудка. При этом поражается ткань железы выше обструкции.
Хронический паренхиматозный (воспалительный или индуративно-фиброзный) панкреатит характеризуется развитием очагов воспаления в паренхиме с преобладанием в инфильтратах мононуклеарных клеток и участков фиброза, которые замещают паренхиму поджелудочной железы.. При этой форме отсутствуют поражения протоков и кальцинаты в поджелудочной железе. Этиологическом фактором его могут быть вирусы или токсические агенты на ткань ПЖ. В клинической картине ведущими являются медленно прогрессирующие признаки экзокринной и эндокринной недостаточности и отсутствие болевого синдрома (хронический панкреатит, безболевая, латентная форма).
В последние годы стала более широко использоваться классификация В.Т. Ивашкина и А.И. Хазанова (1996), основанная на клинических и морфологических признаках. Морфология патологического процесса оценивается в железе на основании эхографического исследования, а также данных компьютерной томографии.
I. По морфологическим признакам:
1. Интерстициально – отечный.
2. Паренхиматозный.
3. Фиброзно-склеротический (индуративный).
4. Гиперпластический (псевдотуморозный).
5. Кистозный.
II. По клиническим проявлениям:
1. Болевой вариант.
2. Гипосекреторный.
3. Астеноневротический (ипохондротический).
4. Латентный.
5. Сочетанный.
III. По характеру клинического течения:
1. Редко рецидивирующий.
2. Часто рецидивирующий.
3. Персистирующий.
IV. По этиологии:
1. Билиарнозависимый (К86.1).
2. Алкогольный (К86.0).
3. Дисметаболический (сахарный диабет, гиперпаратиреоз, гиперхолестеринемия, гемохроматоз) (К86.1).
4. Инфекционный (К86.1).
5. Лекарственный (К86.1)
6. Идиопатический (К86.1).
7. Посттравматический (К86.1).
V. По состоянию функции:
1. С внешнесекреторной недостаточностью (умеренной, выраженной, резко выраженной).
2. С нормальной внешнесекреторной функцией.
3. С сохранной или нарушенной внутрисекреторной функцией.
VI. Осложнения:
1. Нарушение оттока желчи.
2. Портальная гипертензия (подпеченочная желтуха).
3. Инфекционные (холангит, абсцесс).
4. Дуоденальная непроходимость.
5. Другие осложнения (киста, парапанкреатит, «ферментативный холецистит», эрозивный эзофагит, гастродуоденальные кровотечения, в том числе синдром Меллори – Вейса, а также пневмония, выпотной плеврит, острый респираторный дистресс – синдром, паранефрит, острая почечная недостаточность).
6. Эндокринные нарушения (панкреатогенный сахарный диабет, гипогликемические состояния).
Исходя из представленных данных, хронический панкреатит отнюдь не является местным страданием, ограниченным пределами холедоходуоденопанкреатической зоны. Для него характерна крайне широкая палитра клинических проявлений: диспепсический синдром, расстройства питания, развитие эндокринной патологии, синдром воспалительной и ферментной интоксикации, аллергические реакции, выраженные изменения психологического статуса пациентов.
Дата добавления: 2016-12-16; просмотров: 1880;











