ОПЕРАТИВНОЕ ЛЕЧЕНИЕ
ПРИНЦИПЫ ЛЕЧЕНИЯ ПЕРЕЛОМОВ КОСТЕЙ.
Условия для успешного лечения переломов костей начинаются с грамотных действий мед. персонала непосредственно сразу после получения человеком травмы. Помощь на догоспитальном этапе бывает в виде первой, доврачебной и первой врачебной, на госпитальном этапе – квалифицированной и специализированной.
Догоспитальная помощь включает: остановкунаружного кровотечения (жгут, давящая повязка, пальцевое прижатие сосуда и др.); наложение защитной повязки, введение или дача в таблетках анальгетиков; транспортную иммобилизацию подручными или табельными средствами (шины Крамера, Дитерихса, фанерные, пневматические и др.); профилактику и превентивную терапию шока и кровопотери (новокаиновые блокады, в/в введение кровезаменителей).
Лечение переломов на госпитальном этапе можно разделить на 2 периода: анатомический и функциональный.
Первый период длится от момента получения травмы до образования костной мозоли, второй период длится от образования костной мозоли до восстановления трудоспособности.
Лечениев 1 периоде (основные принципы):
Местное:
- адекватное обезболивание (новокаиновые блокады места перелома, проводниковые блокады по Вишневскому, Школьникову, анальгетики и др.);
- репозиция отломков (закрытая одномоментная ручная, аппаратная);
- фиксация отломков (внешняя, внутрикостная, накостная, чрескостная, комбинированная, с помощью склеивания или сварки костей);
- активизация репаративных процессов (возвышенное положение, активное сокращение мышц, УВЧ, магнитотерапия, лекарственный электрофорез, иглорефлексотерапия).
Общее:
- диета (легкоусвояемая, полноценная по калорийному и минеральному составу);
- медикаментозная терапия (анальгетики, кровь, свежезамороженная плазма, альбумин, препараты аминокислот, крове- и плазмозаменители, витаминотерапия, препараты Ca и P);
- физиолечение, ЛФК, оксигенобаротерапия.
Лечение переломов во 2 периоде также местное и общее. Местное лечение направлено на устранение атрофии мышц, нормализацию кровообращения в зоне травмы, восстановление движений в суставах иммобилизированной конечности (ЛФК, физиотерапия, лекарственный электрофорез, ритмическая гальванизация, водолечение, массаж).
ФИКСАЦИЯ
К одному из наиболее часто применяемых способов фиксации отломков относится гипсовая иммобилизация, которая является лечебной и обеспечивает стойкое и длительное обездвиживание поврежденного сегмента до восстановления его целостности (консолидации). В травматологии используется множество видов гипсовых повязок.
По способу наложения гипсовые повязки бывают подкладочные (с ватной прослойкой) и безподкладочные.
В зависимости от поврежденного сегмента и поставленных задач, гипсовые повязки бывают:
- лангетная (изготавливается из пласта марли или бинта в 6-10 слоев);
- циркулярная или круговая. При ее наложении вышестоящие части тела обязательно прокладываются мягкими прокладками. Применяется только в условиях стационара;
- мостовидная (накладывается при наличии ран в области перелома для обеспечения доступа к ране);
- этапная (применяется для разработки контрактур суставов – выше и ниже заинтересованного сустава накладываются циркулярные гипсовые повязки и после насильственного сгибания или разгибания поэтапно скрепляются гипсовой муфтой);
- шарнирно-гипсовая (аналогична этапной, но вместо гипсовой муфты – металлический шарнир);
- корсет (циркулярная гипсовая повязка для туловища и шеи, применяется при переломах позвоночника);
- "кокситная" гипсовая повязка (применяется при повреждениях тазобедренного сустава и бедренной кости).
Правила наложения гипсовых повязок и требования, предъявляемые к ним:
1. Должен применяться только качественный прокаленный гипс;
2. Перед наложением гипсовой повязки выступающие части тела должны быть защищены ватно-марлевыми прокладками;
3. Повязка должна захватывать не менее 2 суставов, а в случае переломов бедра и плеча – 3 сустава;
4. Конечность иммобилизируют в функционально выгодном положении;
5. Во время гипсования конечность удерживают на ладонях, а не пальцами для избежания вдавлений;
6. Концы пальцев конечностей оставляют открытыми для наблюдения за состоянием кровообращения;
7. После наложения гипсовую повязку оставляют открытой на 1-2 суток для лучшего высыхания, конечности придают возвышенное положение для уменьшения отека.
В качестве функционального метода для лечения переломов применяется вытяжение. Различают скелетное, клеевое, лейкопластырное, манжеточное вытяжение. Скелетное вытяжение показано:
- при переломах длинных трубчатых костей с косой, спиральной линией излома;
- в случаях значительного смещения отломков по длине;
- при переломах плоских костей (таз, лопатка) со значительным смещением, когда одномоментная репозиция невозможна из-за большого мышечного массива;
Места проведения спиц для скелетного вытяжения:
- локтевой отросток (при переломах плечевой кости, шейки лопатки);
- большой вертел (при переломах таза с боковым смещением, центральный вывих бедра);
- надмыщелковая область бедренной кости и бугристость большеберцовой кости (при переломах диафиза и шейки бедренной кости);
- пяточная кость (при переломах диафиза голени, внутрисуставных переломах коленного и голеностопного суставов, переломах пяточной кости со смещением);
- фаланги пальцев.
Правила выполнения скелетного вытяжения:
1. Операционное поле и руки хирурга обрабатываются как на операцию.
2. Пальпаторно определяют соответствующие точки на коже, где будет проведена спица. Эти точки отмечают бриллиантовой зеленью.
3. В места проведения спиц вводят 0,25 или 0,5%растворновокаина послойно до кости в количестве 10-15 мл.
4. Перед проведением спицы кожно-фасциально-мышечный футляр смещают проксимально для исключения последующего прорезывания тканей.
5. Спицу проводят ручной, либо электрической дрелью со стороны сосудисто-нервных пучков во избежание ранения последних.
6. Спица натягивается в скобе ЦИТО или Киршнера и конечность укладывается на шину. Для верхней конечности – отводящая (абдукционная) шина ЦИТО, для нижней – шина Белера, Шулутко и др.
Расчеты грузов для скелетного вытяжения зависят от:
- степени смещения отломков по длине;
- возраста больного и развития его мускулатуры;
- давности перелома.
Очень важно правильно рассчитать вес груза необходимого для проведения скелетного вытяжения. Существует несколько способов расчета груза. На кафедре используется следующий:
При переломе бедренной кости и постепенном скелетном вытяжении вес груза равен 1,5 десяткам веса больного. Репозиция отломков должна быть достигнута за 5 суток. После чего вес груза доводят до 1-го десятка веса больного.
При форсированном вытяжении вес груза равен 1,5 десяткам веса больного плюс 2 кг. на каждый сантиметр смещения отломков по длине. Например: у больного весом 60 кг. имеется перелом бедренной кости с захождением отломков по длине на 2 см., груз для скелетного вытяжения равен 9(6+3)+4(2+2)=13 кг. этот груз подвешивают постепенно в течении 4-5 часов. Рентгеновский контроль проводит каждые 4 часа. Репозиция отломков должна быть достигнута в течение 3 суток, после чего груз уменьшается до 1-го десятка веса больного (в нашем примере – до 6 кг.).
При форсированном вытяжении по Варфоломееву вес груза равен 2-м десяткам веса больного, плюс 2 кг. на каждый сантиметр смещения отломков по длине. При этом вытяжении к обычному обезболиванию места перелома добавляется внутритазовая новокаиновая блокада по Школьникову-Селиванову-Цодыксу. Рентгеновский контроль проводится через каждые 2 часа вытяжения. При достижении репозиции отломков вес груза уменьшается до 2-х десятков веса больного и далее, в течении суток – до 1-го десятка веса больного.
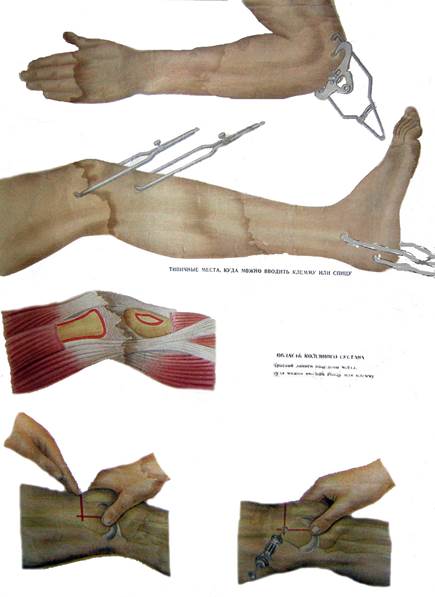
Рис.2 – Типичные места проведения спиц для скелетного вытяжения
При переломах большеберцовой кости скелетное вытяжение лучше проводить за надлодыжечную область. При постепенном вытяжении вес груза равен 1-му десятку веса больного. Репозиция достигается за 5 суток. При форсированном вытяжении вес груза равен 1-му десятку веса больного плюс 2 кг. на каждый сантиметр смещения отломков б/берцовой кости по длине. Репозиция должна быть достигнута в течение суток, после чего груз уменьшается до 1-го десятка веса больного.
Для остальных сегментов величина груза для скелетного вытяжения подбирается эмпирически с учетом пола, возраста, развития скелетной мускулатуры больного.
Во всех случаях лучше всего применять демпферное вытяжение для гашения резких колебаний и плавной тракции.
Кроме скелетного – применяется вытяжение за мягкие ткани (манжетное, клеевое, лейкопластырное). Используется при репозициях отломков, не требующих больших грузов и у детей до З-х летнего возраста.
ОПЕРАТИВНОЕ ЛЕЧЕНИЕ
Абсолютные: повреждения сосудисто-нервных пучков, интерпозиция мягких тканей, открытые переломы.
Относительные: угроза перфорации кожи костными отломками, трудности репозиции и удержания отломков, переломы с неуправляемыми отломками (костные фрагменты, лишенные точек прикрепления мышц), переломы шейки бедра с варусной деформацией.
Интрамедуллярный (внутрикостный) остеосинтез осуществляется при помощи штифтов и винтов изготовленных из металлических сплавов, металлополимерных, полимерных фиксаторов. К ним относятся штифты Кюнчера, Богданова, штыковидный, штифт-штопор Сиваша, металополимерный штифт и др.
Накостный остеосинтезСовременные конструкции дляэтого вида остеосинтеза позволяют получить стабильную фиксацию костных отломков и послеоперационный период проводить без внешней иммобилизации. Существует множество пластин для накостного остеосинтеза, снабженных множествомотверстийи винтов, создающих компрессию отломков. Помимо прямых, ригидных пластин применяются фигурные, Г-образные пластины, пластины Каплана-Антонова, пластины с накладками (Тер-Егиазарова, Троценко-Нуждина), пластины и винты на основе композиционного углепластика.
Подавляющее большинство клиник Европы используют в работе наборы стандартных пластин АО (Ассоциация остеосинтеза).
Внеочаговый чрезкостно-компрессионно-дистракционный остеосинтез осуществляется с помощью компрессионно-дистракционных аппаратов, которые позволяют выполнить не только компрессию и дистракцию отломков, но и коррекцию их положения в случаях смещения по ширине "закрытым" способом, т.е. без разреза. Наибольшее признание получили аппараты Волкова-Оганесяна, Илизарова, Гудушаури, Калнберза. Принцип всех аппаратов единый, отличают их детали технических решений (способы проведения спиц, их крепления, материал и пр.).
Возможность репозиции, изменения длины конечности, жесткая внеочаговая фиксация отломков, малая травматичность операции, доступ к кожной поверхности, мобильность больного – все это важнейшие достоинства компрессионно-дистракционного метода. Все виды остеосинтеза должны подчиняться единому условию – быть стабильными и функциональными. В тактике ведения больных после остеосинтеза условно можно выделить несколько периодов: 1. период послеоперационного покоя (длится 3-5 дней). Больной в это время находится на постельном или полупостельном режиме, конечности придается возвышенное, функционально выгодное положение. 2. период мобилизации – длится с 3-5 дня до консолидации перелома 3. период восстановления бытовых и профессиональных навыков – с момента консолидации до полного восстановления функции конечности.
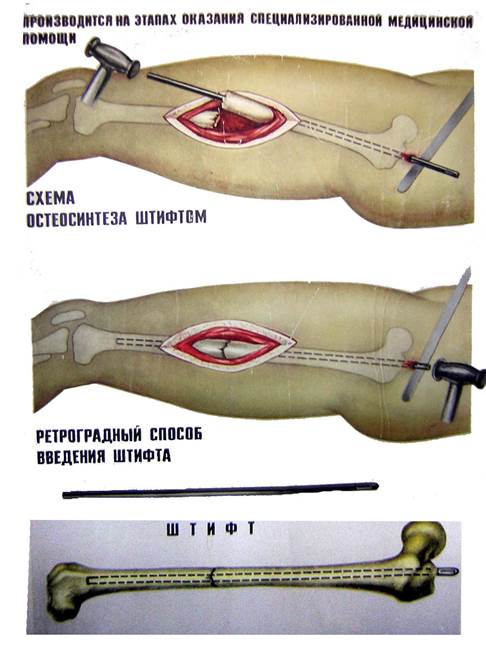
Рис.3 – Интрамедуллярный остеосинтез бедренной кости.
Для благоприятного течения репаративных процессов в зоне перелома необходим ряд условий. Это хорошая репозиция, надежная фиксация, адекватное кровообращение и иннервация, отсутствие хронических интоксикаций и сопутствующих заболеваний.
Если к концу соответствующего срока не восстанавливается целостность кости, то говорят о нарушении консолидации. Различают:
- замедленную консолидацию (костная мозоль в положенные сроки отсутствует или слабо выражена, движения в месте перелома болезненны);
- несросшийся перелом (при двойных сроках имеет место аналогичная рентгенологическая картина; движения в зоне перелома так же болезненны);
- ложный сустав (псевдоартроз).Этот диагноз ставится, когда через два положенных срока с момента перелома клинически определяется болезненная подвижность в месте бывшего перелома, осевая нагрузка на конечность так же болезненна. При больших дефектах кости или длительно существующих ложных суставах отмечается значительная подвижность ("болтающийся" ложный сустав). Местно: часто выражен отек, трофические нарушения мягких тканей. Рентгенологически определяются закругленные и расширенные концы отломков, между ними прослеживается щель, отверстия костномозговых каналов запаяны склерозированной костной тканью. Если подвижность в месте перелома отсутствует, а болевой синдром и рентгенологическая картина аналогичны предыдущему описанию, то говорят о тугом ложном суставе.
Современные методы лечения нарушения консолидации включают в себя местные и общие.
Замедленная консолидация и несросшийся перелом являются показанием, в основном к консервативным мероприятиям – это полноценная иммобилизация, дозированная нагрузка на конечность, ЛФК статического типа, физиолечение (электрофорез препаратов кальция и фосфора на область перелома или сегмент, в/в лазеротерапия, УВЧ, магнитотерапия), введение между отломками 10-15 мл аутокрови, взятой из вены, чередуя с введением спирт-новокаиновой смеси (1 мл спирта в 5 мл 1% р-ра новокаина). С успехом применяется электростимуляция остеогенеза, ГБО.
Диагноз "ложный сустав" является показанием к оперативному лечению. Выбор методики операций индивидуален для каждого больного. Существуют следующие основные виды оперативных вмешательств:
- компрессионно-дистракционный остеосинтез, смысл которого в «раздавливании» рубцовой и хрящевой ткани ложного сустава путем компрессии и последующей дистракции, добиваются консолидации перелома;
- костная пластика – замещение дефектов костной ткани полноценным трансплантатом. Различают 3 вида костной пластики:
а) аутопластика (собственная кость человека);
б) аллопластика (кость трупа);
в) ксенопластика (кость животного).
Традиционными местами для взятия аутотрансплантатов являются: гребень подвздошной кости, гребень большеберцовой кости и, значительно реже, малоберцовая кость.
Отдельными разновидностями костной аутопластики являются декортикация и пластика костным фрагментом на питающей сосудистой ножке.
1.
| <== предыдущая лекция | | | следующая лекция ==> |
| ГОСУДАРСТВЕННАЯ СЛУЖБА И ГОСУДАРСТВЕННЫЕ СЛУЖАЩИЕ | | | ПЕРВИЧНАЯ ХИРУРГИЧЕСКЯ ОБРАБОТКА. |
Дата добавления: 2016-07-27; просмотров: 2195;











