ЭКСКРЕТОРНАЯ УРОГРАФИЯ
Экскреторная (внутривенная) урография введена в медицинскую практику в 1929 г. Binz, Roseno, Swick и Lichtenberg. Она основана на способности почек выделять контрастное вещество, введенное внутривенно, и на возможности получать тем самым изображение почек и мочевых путей с помощью рентгеновских снимков.
Экскреторная урография, помимо определения функционального состояния почек, лоханки и мочеточников, позволяет получить представление и о морфологическом их состоянии. Однако морфологическое состояние мочевых путей может быть выявлено на урограмме только в том случае, если почка удовлетворительно функционирует. По мере снижения почечной функции плотность тени контрастного вещества на рентгенограмме соответственно уменьшается. При глубоком угнетении функции почек тени контрастного вещества не выявляется.
В настоящее время экскреторной урографии отдают предпочтение перед ретроградной пиелографией. В большинстве случаев экскреторная урография вполне удовлетворяет потребностям диагностики и позволяет отказаться от ретроградной пиелографии.
При нормальной концентрационной способности почек рентгеноконтрастное вещество, введенное в организм, выделяется почками максимум в 5% концентрации. Этим и объясняются относительно слабые тени мочевых путей при экскреторной урографии. Однако применение многоатомных йодистых препаратов значительно повышает контрастность изображения мочевых путей. Попытки увеличить контрастность изображения мочевых путей путем введения в организм большого количества контрастного вещества и в более высоких, предельных концентрациях оказались несостоятельными, так как это может не только не улучшить изображения мочевых путей, но, наоборот, привести к неудовлетворительным результатам. Нередко при обследовании больного функциональные тесты указывают на сравнительно хорошую функцию почек, а на экскреторных урограммах получаются весьма слабые тени контрастного вещества. Объясняется это рядом причин. Быстрое внутривенное введение в организм большого количества высококонцентрированного контрастного вещества является большой нагрузкой на почки, что может сказаться в снижении секреторной и концентрационной их способности. Далее большое количество контрастного вещества, вводимого в организм, может в какой-то степени быть токсичным (предельно допустимые дозы рентгеноконтрастных веществ для каждого индивидуума весьма различны) и в силу этого, поглощаясь в большой своей массе печенью, не будет своевременно выделяться почками. Сама же блокада печени большим количеством йодистых препаратов сказывается в снижении ее обезвреживающей функции и в результате этого — аэроколии с появлением на рентгенограммах большого количества теней кишечника при почти полном отсутствии теней контрастного вещества в мочевых путях.
Многочисленные наблюдения показывают, что количество и концентрация урографических веществ, вводимых в организм, не должны быть предельными. Доза контрастного вещества должна быть для каждого больного индивидуальной, в зависимости от его веса, возраста и функционального состояния почек и печени. Необходимо перед экскреторной урографией наряду с данными об уровне остаточного азота крови иметь другие показатели суммарной функциональной способности почек, о чем можно судить по пробе Зимницкого, а также данные печеночных тестов.
Средняя доза контрастного вещества для экскреторной урографии у взрослого (вес 60-70 кг) не должна превышать 7 г (100 мг на 1 кг веса). Оптимальная концентрация раствора 35%. Иначе говоря, для экскреторной урографии достаточно ввести взрослому человеку 20 мл 35% раствора рентгеноконтрастного вещества. К этим выводам мы пришли не только на основании практических наблюдений, но и в результате произведенных подсчетов количества выделяемого почками контрастного вещества. Kimbell и Borner (цит. по Olsson, 1960) установили с помощью меченных J131 атомов, что в первый час при экскреторной урографии может максимально выделиться 23—54% введенного в организм контрастного вещества. Если учесть, что в среднем взрослый человек выделяет в сутки 1500 мл мочи, а в час 62,5 мл, то при введении в организм 20 мл 35% раствора рентгеноконтрастного вещества (что соответствует 7 г сухого вещества) выделится в первый час 50%, т. е. 3,5 г препарата, растворенного в 62,5 мл мочи; это составит 5,6% раствор. Поскольку максимальная концентрация контрастного вещества нормально функционирующими почками может достичь лишь 5%, то, следовательно, 7 г вводимого в организм контрастного препарата является совершенно достаточным для получения хороших изображений мочевых путей па рентгенограммах.
Отсутствие необходимости применять при экскреторной урографии предельных концентраций рентгеноконтрастных веществ подтверждается наблюдениями и из детской практики, когда контрастные вещества вводятся под кожу, в мышцы, кишечник. При этом по создается высоких концентраций контрастного вещества в крови, поскольку оно медленно всасывается из тканей, однако рентгенологическое изображение мочевых путей вполне удовлетворительное, порой ничем не отличающееся от изображения, полученного путем введения контрастного вещества в ток крови.
Итак, нет необходимости вводить в организм для экскреторной урографии большое количество контрастного вещества и в высоких концентрациях. Контрастные вещества у некоторых больных вызывают ожог эндотелия вен с последующим развитием химических флебитов.
В настоящее время не существует единой схемы подготовки больного к экскреторной урографии. В различных лечебных учреждениях она производится по-разному. Мы опишем подготовку к урографии, являющуюся наиболее простой, не обременительной для больного и дающей удовлетворительные результаты. Подготовка больного может быть изменена в зависимости от индивидуальных его особенностей.
Подготовка больного к экскреторной урографии заключается в очищении кишечника от каловых масс и газов. Это достигается при помощи клизм накануне вечером и утром за 2—3 часа до исследования. За сутки до урографии желательно ограничить употребление больным жидкости, что повысит концентрацию мочи и тем самым улучшит контрастность изображения мочевых путей. Поскольку рентгеноконтрастные вещества обладают диуретическим эффектом, утром в день исследования необходимо исключить употребление жидкости, однако больной может получить легкий завтрак.
Наряду с выяснением по данным анамнеза степени переносимости больным йодистых препаратов вообще следует провести пробу на индивидуальную чувствительность организма к йоду путем внутривенного введения накануне исследования 2 мл рентгеноконтрастного вещества. Это профилактическое мероприятие позволит в значительной степени избежать тех осложнений, которые возникают у лиц с индивидуальной непереносимостью йодистых препаратов. Перед экскреторной урографией больной должен быть информирован о характере исследования и тех возможных ощущениях, которые иногда наблюдаются при внутривенном введении контрастного вещества. Это особенно необходимо у больных с лабильной нервной системой; иногда возникающие у них те или иные неприятные ощущения вызывают страх, что может повести к плохому выявлению у них на урограммах теней мочевого тракта.
Взрослым вводят 20 мл 35 % раствора контрастного вещества в одну из периферических вен, чаще всего в вену локтевого сгиба. Во время вливания контрастного вещества, которое должно вводиться медленно (в течение 2 минут), необходимо наблюдать за состоянием больного. Быстро вводить контрастное вещество не следует, так как это может вызвать тяжелую реакцию и побочные явления (тошнота, рвота, ощущение жара, головокружение, коллапс) и нисколько не улучшает рентгеновского изображения мочевых путей.
У людей пожилого возраста экскреторную урографию следует производить с осторожностью. Контрастное вещество должно вводиться особенно медленно, так как в противном случае могут возникнуть осложнения со стороны сердечно-сосудистой системы, вплоть до коллапса. Наряду с этим у лиц, страдающих гипертонической болезнью, необходима особая осторожность, так как концентрированные растворы рентгеноконтрастных веществ, введенные в ток крови, повышают у них артериальное давление. Больные, страдающие атеросклерозом, атеросклеротическим коронарокардиосклерозом, порой тяжело переносят введение в вену рентгеноконтрастных веществ; в момент их введения возникает одышка, гиперемия лица, скоропреходящие. Для оказания экстренной помощи в случае возможных осложнений при урографии в рентгеновском кабинете должны находиться сердечно-сосудистые средства, средства, возбуждающие дыхание, кислород, роторасширитель и языкодержатель, болеутоляющие вещества. В рентгеновском кабинете также должны находиться 30% раствор тиосульфата натрия для внутривенного введения в случае развития явлений йодизма и антигистаминные препараты.
Время производства урограмм после введения контрастного вещества зависит от функциональной способности почек, возраста больного, сопутствующих заболеваний и тех задач, какие ставит врач перед данным видом исследования, поэтому сроки выполнения урограмм должны быть индивидуализированы, не трафаретны.
При хорошей функциональной способности почек у людей молодого возраста первую урограмму следует произвести спустя 3—5 минут после начала внутривенного введения контрастного вещества. У пожилых субъектов с несколько сниженной функцией почек сроки производства первых снимков бывают более поздними — 12—15 минут. Однако не нужно забывать, что многие рентгеноконтрастные вещества обладают диуретическим эффектом и, следовательно, ускоряют пассаж мочи, что особенно важно учитывать у лиц пожилого возраста и у лиц, страдающих гипертонией. Артериальная гипертония сама по себе сопутствует повышению тонуса мочевых путей и гиперкинезу, в силу чего у данных лиц сроки производства первых урограмм должны быть укорочены в среднем до 8—10 минут после начала введения контрастного вещества.
При экскреторной урографии должен присутствовать врач, который ставит определенные задачи перед выполняемым у данного больного исследованием. В зависимости от этого производятся урограмме в ранние или поздние сроки и в нужном количестве. Не следует прибегать к трафаретному производству урограмм, как это еще практиковалось недавно, когда, как правило, всем больным делались снимки через стандартные интервалы времени. Доказано, что это приводит к излишнему облучению больного, напрасному расходованию пленок, а главное дает мало ценного.
Врач должен обращать внимание на качество проявленных урограмм, степень заполнения контрастным веществом разных отделов верхних мочевых путей как с правой, так и с левой стороны и мочевого пузыря. В зависимости от наличия тех или других урографических данных и производятся последующие снимки.
Если с одной стороны верхние мочевые пути отчетливо выполнены контрастным веществом, а с другой — на первых снимках тень контрастного вещества отсутствует или же видна тень расширенных чашечек, необходимы поздние снимки через 50—60 минут, через 1—2 часа. В ряде случаев лишь такие поздние урограммы позволяют правильно распознать заболевание и определить функциональную способность почек.
Экскреторная урография является подлинно физиологическим методом исследования. Экскреторные урограммы отображают функциональное и морфологическое состояние почек и мочевых путей во всех фазах патологического процесса и дают много ценного для диагностики (рис. 53). Однако правильная интерпретация урограмм требует от врача современных представлений о физиологии органов мочевой системы.
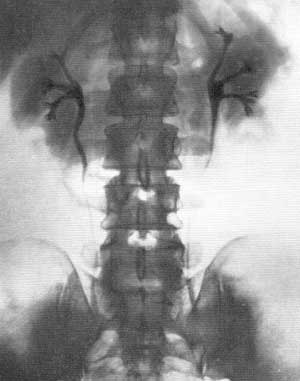
Рис. 53. Нормальная экскреторная урограмма. Женщина 29 лет (внутривенно введен двухатомный йодистый препарат).
При интерпретации урограмм следует обращать внимание на следующие детали: наличие одинаковой или различной интенсивности теней паренхимы обеих почек: величину, форму и положение почек; начало выделения контрастного вещества в чашечно-лоханочную систему почек; плотность теней контрастного вещества в лоханках, чашечках и в мочеточниках; наличие тех или иных морфологических изменений со стороны верхних мочевых путей; состояние нервно-мышечного тонуса мочевых путей и степень пассажа мочи; время появления теней контрастного вещества в мочевом пузыре и характер его заполнения.
Если контрастное вещество быстро ввести в вену и снимок после этого произвести через 1—1 1/2 минуты, то в случае нормальной функции почки удается обнаружить на рентгенограмме отчетливую тень всей почечной паренхимы, содержащей контрастное вещество, которое еще не элиминируется в чашечки и лоханку. Такой вид исследования называется нефрографией и является самой начальной фазой экскреторной урографии. Для более отчетливого изображения контуров почек целесообразно сочетать нефрографию с продольной томографией.
Помимо выявления на экскреторной урограмме контуров почек и установления их размеров, необходимо обращать также внимание на характер интенсивности тени почечной паренхимы и не пропустить каких-либо очаговых изменений на фоне однородной тени почки. Наличие на фоне почечной тени пятен просветления указывает на ограниченное очаговое поражение паренхимы, что может наблюдаться при пиелонефрите, нефролитиазе и инфаркте почки.
Ценность обнаружения признака очаговой неоднородности теней почек при помощи экскреторной урографии может быть видна на примере хронического пиелонефрита. Этот признак часто сочетается с нарушением динамики чашечно-лоханочной системы, что выявляется запоздалым выделением контрастного вещества и спастически сокращенных чашечек.
Отсутствие на рентгенограмме теней или наличие очень слабой тени контрастного вещества может зависеть не только от патологических процессов, нарушающих почечную функцию, но и от технических погрешностей в проведении обследования больного. Среди причин технического характера, не позволяющих получить на урограмме четкое изображение мочевых путей, следует указать на:
- недостаточную или неправильную подготовку больного к рентгенографии, вследствие чего в кишечнике имеется много газов;
- недостаточное количество введенного контрастного вещества.
Кроме того, многочисленные патологические процессы в почках, нарушающие секрецию и экскрецию контрастных веществ, обусловливают получение слабых теней или отсутствие их на урограммах.
Отсутствие тени контрастного вещества в верхних мочевых путях с одной стороны не говорит еще о том, что функциональная способность соответствующей почки потеряна. Подобное явление чаще всего наблюдается при почечной колике, остром нарушении пассажа мочи, обусловленном, например, обтурацией камнем верхних мочевых путей.
Во время приступа почечной колики, когда имеется сегментарный спазм чашечно-лоханочной или мочеточниковой мускулатуры с одновременным ослаблением кровотока в кортикальной зоне почечной паренхимы, контрастное вещество почкой не выделяется, что отмечается на урограмме признаком так называемой “немой почки”. В таких случаях внутрилоханочное давление очень высоко, а контрастное вещество, поступив с кровью в почку, быстро уносится из нее по расширенным сосудам юкстамедуллярной зоны и по артерио-венозным анастомозам, не проникая в клубочки коркового вещества. Этим и объясняются отрицательные урографические данные при почечной колике.
Но если почечная колика не так интенсивна и внутрилоханочное давление равно 65—100 мм рт. ст., то на снимках четко выявляется нефрограмма (так называемая белая почка), указывающая на пропитывание почечной паренхимы контрастным веществом, но без проникновения его в верхние мочевые пути, поскольку в таких случаях имеет место спазм сфинктерных образований чашечек и лоханки.
Таким образом, в обеих фазах почечной колики экскреция мочи и контрастного вещества в верхние мочевые пути отсутствует, что является защитной реакцией по отношению к резко повышенному внутрилоханочному давлению. Этот защитный механизм обеспечивается форникальной реабсорбцией мочи, а вместе с ней и контрастного вещества из чашечно-лоханочной системы форникальным аппаратом почки. Когда колика прекращается, четкость нефрограммы постепенно снижается, но зато хорошо выявляются тени чашечек и лоханки, поскольку контрастное вещество теперь свободно выделяется в последние и далее по мочеточнику, выявляя его экскреторно-цистоидную деятельность.
На характер экскреторных урограмм оказывают влияние многие факторы, среди которых особое место занимают рефлекторные воздействия па почки и экскреторные пути со стороны как соседних, так и отдаленных органов, а также различные экзогенные факторы; известно, что пониженная температура окружающей среды, боль, психические воздействия, аэроколия и т. д. резко затормаживают экскрецию контрастного вещества почкой. Вместе с тем ряд патологических процессов со стороны почек обусловливает позднее выделение контрастного вещества. В таких случаях тень лоханки и мочеточника выявляется на урограмме через большой период времени после внутривенного введения контрастной жидкости.
Четкость изображения мочевых путей на рентгенограмме при экскреторной урографии во многом зависит от степени кровоснабжения почки и высоты артериального давления, в связи с чем можно наблюдать разные виды урограмм у страдающих гипертонией и гипотонией. Даже незначительное снижение артериального давления при существующей у больного гипотонии приводит к замедленному выделению почкой контрастного вещества и к уменьшению концентрации его в моче.
Практика показывает, что подкожное введение или вдыхание кислорода, а также применение кофеина усиливают тени верхних мочевых путей. Урография, производимая в холодном помещении, может дать извращенную картину, не показав выделения почками контрастного вещества, хотя функция почки на самом деле не нарушена.
Когда имеется весьма замедленное или слабое появление теней на урограммах; что чаще наблюдается в момент сильных болей в области мочевых путей, прием больными внутрь стакана ледяной воды сопровождается значительным ослаблением болей и появлением на урограмме хорошо видимых теней верхних мочевых путей.
При помощи экскреторной урографии могут быть выявлены расстройства динамики опорожнения верхних мочевых путей — дискинезы. Характерным для них является спастическое сокращение чашечек. Аналогичная картина может наблюдаться при специфическом и неспецифическом пиелонефрите в результате отека шейки чашечек. Для дифференциальной диагностики данных состояний предложено применять ваготропные вещества, в частности buscopan (30 мг внутривенно). Если после введения этого препарата картина спастически сокращенных чашечек исчезает, то это указывает на функциональный генез заболевания; если же картина не изменится, то это говорит в пользу органических изменений в чашечно-лоханочной системе.
В процессе рассмотрения серии экскреторных урограмм можно наблюдать различные фазы опорожнения верхних мочевых путей, начиная с чашечек и лоханки и кончая терминальными отделами мочеточника. Поскольку опорожнение чашечек происходит не одновременно, то на нормальной урограмме одни чашечки оказываются наполненными контрастным веществом, другие не содержат контрастного вещества, ибо находятся в фазе сокращения. Такое явление ни в коей мере нельзя считать патологическим. Подобные фазы систолы и диастолы лоханки могут быть также выявлены на урограмме. С целью установления характера динамической функции чашечно-лоханочной системы применяется метод полипиелографии, заключающийся в производство на одной рентгеновской пленке 3—4 снимков через периоды в 10—15 секунд. Эта методика, позволяющая судить о моторной функции чашечно-лоханочной системы, способствует выявлению зон органических изменений в лоханке и чашечках.
Поскольку опорожнение верхних мочевых путей подчинено цистоидной закономерности, нормальный мочеточник на экскреторной урограмме не бывает целиком заполнен контрастным веществом на всем своем протяжении. Исключение из этого правила составляют вторая половина нормальной беременности и переполнение мочой нормального мочевого пузыря, когда тонус мочевых путей бывает снижен.
Вследствие наличия цистоидов в мочеточнике он на нормальных урограммах представлен в виде отдельных веретенообразных теней; эти тени соответствуют наполнению контрастным веществом отдельных цистоидов, находящихся в фазе диастолы, тогда как другие расположенные рядом цистоиды находятся в фазе систолы и поэтому но видны на урограмме. Цистоидов в мочеточнике у большинства людей бывает 3, реже - 2 или 4. В фазе максимальной диастолы цистоиды мочеточника представляются расширенными, особенно это бывает выражено в нижнем цистоиде (нижняя треть мочеточника), который в отличие от остальных имеет наиболее мощную мышечную оболочку и сложный нервный аппарат. Такее расширение не должно рассматриваться как патологическое явление.
Когда на экскреторной урограмме без компрессии и при пустом мочевом пузыре бывает видна на всем протяжении тень мочеточника, это указывает на наличие сниженного тонуса и, следовательно, на существование - патологических изменений в мочевых путях или окружающих тканях. Нередко выявление на урограмме сниженного тонуса верхних мочевых путей является первым симптомом латентно протекающих в них или в соседних органах воспалительных процессов.
Ортостатическая экскреторная урография. У здоровых людей, находящихся в горизонтальном положении, почки при вдохе и выдохе смещаются в краниокаудальном направлении в пределах 2 см, в вертикальном же положении тела смещаемость почки достигает 4—5 см. Увеличение сменяемости почек указывает на их патологическую подвижность, тогда как ограничение их экскурсии — на наличие Рубцовых и воспалительных изменений в околопочечной клетчатке (перипаранефрит, опухоли паранефральной области и др.). Bors (1931), применяя ортостатическую экскреторную урографию, установил, что при вертикальном положении тела больного опорожнение верхних мочевых путей на стороне поражения замедлено, тогда как при горизонтальном положении верхние мочевые пути опорожняются нормально. Эти наблюдения заслуживают внимания, так как могут в трудных случаях диагностики оказать существенную помощь в установлении как стороны поражения, так и причины болей при вертикальном положении тела больного.
С момента введения в медицинскую практику экскреторной урографии методика ее за истекшие 35 лет претерпела различные изменения. Предложено много модификаций, позволяющих получить более отчетливые изображения верхних мочевых путей.
Отрицательной стороной экскреторной урографии является недостаточная четкость и контрастность изображения почечной лоханки и мочеточника и нередко отсутствие выполнения контрастной жидкостью отдельных чашечек. Это особенно часто наблюдается при применении одноатомных рентгеноконтрастных препаратов. В силу этого, с целью получения на урограммах более четкого изображения мочевых путей, предложен ряд дополнительных модификаций, именуемых компрессионной урографией (Ziegler, 1930). Эти модификации преследуют цель создать стаз мочи, содержащей контрастное вещество, в верхних мочевых путях, а также активировать усиленное всасывание воды из мочи в лоханке за счет усиленной деятельности форникального аппарата. Предложен ряд приспособлений, позволяющих создать стаз мочи в верхних мочевых путях. Так, например, при помощи пояса фиксируют к. нижней части живота резиновый воздушный баллон или ватный большой шар, чем осуществляется прижатие нижних сегментов мочеточников к linea innominata и создается стаз в верхних мочевых путях.
Среди ряда внесенных с этой целью модификаций более физиологичной и, следовательно, наиболее приемлемой является сочетание экскреторной урографии с одновременной кислородной цистографией (А. Я. Пытель, 1953). Эта модификация показана тогда, когда для урографии используют одноатомные йодсодержащие препараты. В мочевой пузырь вводят кислород в количестве 250 см3. После этого внутривенно вливают 35% раствор сергозина в количестве 20 мл (рис. 54, 55).

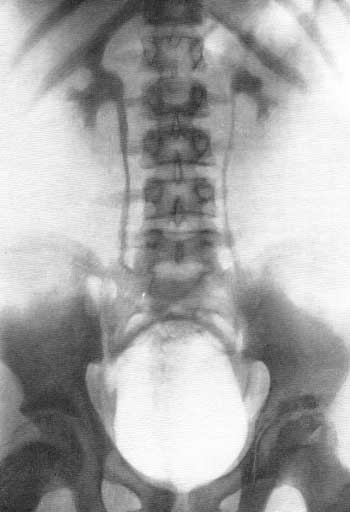
Рис. 54. Экскреторная урограмма. Мальчик 14 лет (внутривенно введен одноатомный препарат — сергозин). Для усиления тени мочевых путей одновременно произведена цистография (кислород). Нормальная функция почек и мочевых путей.
Рис. 55. Экскреторная урограмма. Женщина 55 лет. Внутривенно введен одноатомный йодистый препарат. Одновременно сделана цистограмма (кислород) с целью усилить плотность тени верхних мочевых путей. Незначительное снижение тонуса мочевых путей.
Наполнение мочевого пузыря кислородом до ощущения позыва к мочеиспусканию, т. е. до его физиологической емкости, порождает рефлекс, обеспечивающий, с одной стороны, стаз мочи в верхних мочевых путях, с другой — усиленную резорбцию форникальным аппаратом воды из лоханочной мочи, что сказывается в усилении плотности изображения мочевых путей за счет сгущения контрастной жидкости.
Следует отметить, что при всех видах компрессионной урографии Нарушается динамика опорожнения верхних мочевых путей, возникает нарушение цистоидной их функции, в силу чего на урограммах видно заполнение мочеточников контрастным веществом на всем их протяжении до места компрессии. Экскреторная компрессионная урография показана в тех случаях, когда другие методы исследования и, в частности, ретроградная пиелография невыполнимы и когда при этом пользуются одноатомным рентгеноконтрастным препаратом. Во всех других случаях компрессионную урографию применять не следует, так как она является нефизиологичной и искажает в той или иной степени изображение верхних мочевых путей; кроме того, в ней нет необходимости, если применять двух- или трехатомные рентгеноконтрастные препараты. В настоящее время большинство клиницистов почти отказались от компрессионной урографии, применяя ее лишь по весьма строгим показаниям. В частности, Kneise и Schober (1963), считая этот метод нефизиологичным, указывают на его ограниченное применение в урологической практике.
Среди существующих модификаций экскреторной урографии в последние годы находит применение методика Aldridge (1956), заключающаяся в комбинации экскреторной урографии с холангиографией. Внутривенно вводят 20 мл 42,5% диодона и 20 мл 20% билиграфина. Оба вещества смешивают и вводят в одном шприце или последовательно. За 1 1/2 часа до исследования больной получает жирную пищу. Вначале производят урографию, а спустя 5—10 минут — холангиографию. Данный метод может быть использован в ургентной хирургии и урологии, когда необходимо быстро решить вопрос о степени вовлечения в болезненный процесс желчных или мочевых путей.
Непрерывная урография (Liridblom, 1949) заключается в том, что, помимо одной первой инъекции контрастного вещества и производства снимков через 5, 10, 15—20 минут, производят через 20 минут повторное вливание контрастной жидкости в вену, а если необходимо, то и третье вливание через 20 или 40 минут после второго, в тех случаях, когда не удается получить изображения мочевых путей после второй инъекции. Такого рода непрерывная урография показана в основном при гидронефрозе, при котором выделение почкой контрастной жидкости замедлено и концентрация последней весьма мала. Контрастная жидкость, поступающая в лоханку, растворяется в моче, находящейся в ней в большом количестве, в силу чего изображение теней весьма слабое. Если же повторно инъецировать внутривенно контрастное вещество, то в лоханке и мочеточнике, которые не опорожняются или опорожняются очень медленно, скапливается большое количество контрастного вещества, что и обеспечивает видимость на пленке более плотных теней.
Конечно, концентрация сергозина, выделяемого гидронефротической почкой, понижена, но так как при гидронефрозе объем полостей во много раз больше, чем в нормальной почке (в 10 и даже в 20 раз), толщина столба жидкости, содержащего контрастное вещество, будет возрастать в арифметической прогрессии по отношению к геометрической прогрессии объема. Все это, конечно, касается тех случаев, когда функциональная способность почки хотя бы частично сохранена.
Повторные инъекции контрастного вещества (в дозе по 10—15 г препарата) безопасны.
Противопоказания. Противопоказаниями к экскреторной урографии являются: шок, коллапс; тяжелые заболевания почек, проявляющиеся значительно выраженной азотемией, глубоким нарушением концентрационной способности почек; тяжелые заболевания печени с выраженными симптомами ее функциональной недостаточности; гипертиреоидизм (базедова болезнь) и болезненные состояния, сопровождающиеся повышенной чувствительностью организма к йоду; гипертоническая болезнь в стадии декомпенсации.
При глубоком нарушении функций почек, проявляющемся азотемией, когда содержание мочевины в крови бывает выше 70 мг%, экскреторную урографию производить не следует. Контрастное вещество при такой степени азотемии не будет выделяться в нужной концентрации для получения удовлетворительных изображений мочевых путей на рентгенограмме. По наблюдениям клиники Мэйо (Braasch, Emmett, 1951), сама по себе азотемия не является противопоказанием к экскреторной урографии.
При удельном весе мочи 1008—1010 экскреторную урографию применять не следует, поскольку при такой гипостенурии выявить ясные тени контрастного вещества в мочевых путях на урограммах не удается. Экскреторная урография не противопоказана при высокой температуре.
Экскреторная урография, как и всякий другой рентгенологический метод исследования, имеет границы своих диагностических возможностей.
В диагностике многих урологических заболеваний экскреторная урография является незаменимой. В первую очередь это относится к уролитиазу, когда. экскреторная урография может ответить на многие поставленные перед ней вопросы: локализация конкремента, функциональное состояние больной почки и почки на другой стороне, состояние верхних мочевых путей (гидрокаликоз, гидронефроз) и др.
В ранних стадиях гидронефроза на экскреторных урограммах нередко приходится наблюдать своеобразную картину срезанности медиального края лоханки соответственно латеральной границе поясничной мышцы — краевой симптом псоаса — psoas-raml symptom (Hutter, 1930, 1934).
При закрытых травмах почек экскреторная урография позволяет установить степень повреждения органа, а также наличие другой почки и ее функциональную способность.
При туберкулезе почек экскреторная урография наряду с констатацией функционального их состояния может выявить закрытые каверны, которые не видны при ретроградной пиелографии.
При опухолях почек экскреторная урография в основном позволяет определить их контуры (нефрография); устанавливает функцию непораженной почки, что важно перед предполагаемой нефрэктомией.
Весьма ценные данные можно получить с помощью экскреторной урографии при изучении функциональных заболеваний верхних мочевых путей и сосудистых поражений почек. проявляющихся артериальной гипертонией.
При беременности экскреторная урография не противопоказана, однако она должна применяться по строгим показаниям. В акушеро- гинекологической практике приходится часто прибегать к экскреторной урографии как в пред, так и в послеоперационном периоде; при заболеваниях матки и ее придатков экскреторная урография позволяет выявить сопутствующие изменения в верхних мочевых путях, осложнения с их стороны, а также исключить различные почечные аномалии, в частности тазовую дистопию почки, которая нередко принимается за опухоль женских половых органов.
Экскреторная урография наряду с ценными данными о функции и морфологии почек и верхних мочевых путей позволяет выяснить состояние мочевого пузыря и предстательной железы (нисходящая цистография). Этот метод особенно ценен тогда, когда невозможно произвести цистоскопию. На нисходящей цистограмме весьма отчетливо выявляются дефекты наполнения, указывающие на опухоль мочевого пузыря. Помимо этого, экскреторная урография при наличии опухоли мочевого пузыря позволяет с достоверностью судить о вовлечении мочеточникового устья в опухолевый процесс, что весьма важно при выборе соответствующего оперативного пособия. Аденома простаты также выявляется дефектом наполнения, имеющим ровные контуры, располагающимся по средней линии в области шейки пузыря.
Нисходящая (экскреторная) цистография позволяет обнаружить дивертикул мочевого пузыря, камни, не дающие тени на обзорном рентгеновском снимке. Не менее ценной может оказаться экскреторная урография в диагностике повреждений мочевого пузыря. Наличие затеков контрастного вещества всегда указывает на повреждение мочевого пузыря, что весьма важно в сложных диагностических случаях. Наличие на нисходящей цистограмме приподнятости тени мочевого пузыря над симфизом может указывать на урогематому, обусловленную травмой уретры.
Иногда экскреторная урография может быть использована для получения рентгеновского изображения мочеиспускательного канала.
Дата добавления: 2016-07-11; просмотров: 5147;











