Урогенитальный хламидиоз
Урогенитальный хламидиоз - одна из самых частых инфекций, передаваемых половым путем. Число заболевших хламидиозом неуклонно возрастает; ежегодно в мире регистрируется 90 млн случаев заболевания. Широкая распространенность хламидиоза обусловлена стертостью клинической симптоматики, сложностью диагностики, появлением резистентных к антибиотикам штаммов, а также социальными факторами: увеличением частоты внебрачных половых отношений, проституцией и др. Хламидии часто являются причиной негонококкового уретрита, бесплодия, воспалительных заболеваний органов малого таза, пневмонии и конъюнктивита новорожденных.
Этиология Хламидии представляют собой грамотрицатель-ные бактерии сферической формы, небольших размеров, относящиеся к семейству Chlamidiaceae рода Chlamidia. Для человека наиболее значимы С. trachomatis (возбудитель урогенитального хламидиоза, трахомы, венерической лимфогранулемы), С. psittaci (вызывает атипичную пневмонию, артрит, пиелонефрит), С. pneumoniae (возбудитель ОРЗ, пневмонии).
Возбудитель заболевания проявляет высокую тропность к клеткам цилиндрического эпителия (эндоцервикс, эндосальпинкс, уретра). Кроме того, хламидии, поглощаясь моноцитами, разносятся с током крови и оседают в тканях (суставы, сердце, легкие и др.), обусловливая многоочаговость поражения. Основным патогенетическим звеном хламидиоза является развитие рубцово-спаечного процесса в пораженных тканях как следствие воспалительной реакции.
Хламидийная инфекция вызывает выраженные изменения как клеточного, так и гуморального звена иммунитета. Следует учитывать способность хламидий под влиянием неадекватной терапии трансформироваться в L-формы и (или) изменять свою антигенную структуру, что затрудняет диагностику и лечение заболевания.
Классификация. Выделяют свежий (давность заболевания до 2 мес) и хронический (давность заболевания более 2 мес) хламидиоз; отмечены случаи носительства хламидийной инфекции. Кроме того, заболевание подразделяется на хламидиоз нижних отделов мочеполовой системы, верхних ее отделов и органов малого таза, хламидиоз другой локализации.
Клиническая симптоматика. Инкубационный период при хламидиозе колеблется от 5 до 30 дней, составляя в среднем 2-3 нед. Урогенитальному хламидиозу свойственны полиморфизм клинических проявлений, отсутствие специфических признаков, бессимптомное или малосимптомное длительное течение, склонность к рецидивам. Острые формы заболевания отмечены при смешанной инфекции.
Наиболее часто хламидийная инфекция поражает слизистую оболочку цервикального канала. Хламидийный цервицит чаще остается бессимптомным. Иногда больные отмечают появление серозно-гнойных выделений из половых путей, а при присоединении уретрита - зуд в области уретры, болезненное и учащенное мочеиспускание, гнойные выделения из мочеиспускательного канала по утрам (симптом "утренней капли").
Восходящая урогенитальная хламидийная инфекция определяет развитие сальпингоофорита, пельвиоперитонита, перитонита, которые не имеют специфических признаков, кроме затяжного "стертого" течения при хрони-зации воспалительного процесса. Последствиями перенесенного хламидиоза органов малого таза становятся спаечный процесс в области придатков матки, бесплодие, внематочная беременность.
К экстрагенитальному хламидиозу следует отнести болезнь Рейтера, включающую триаду: артрит, конъюнктивит, уретрит.
Хламидиоз новорожденных проявляется вульвовагинитом, уретритом, конъюнктивитом, пневмонией.
Ввиду скудной и (или) неспецифической симптоматики распознать заболевание на основании клинической картины невозможно. Диагноз хла-мидиоза ставят только по результатам лабораторных методов исследования. Лабораторная диагностика хламидиоза заключается в выявлении самого возбудителя или его антигенов. Материалом для исследования служат со-скобы из цервикального канала, уретры, с конъюнктивы. Микроскопия мазков, окрашенных по Романовскому-Гимзе, позволяет выявить возбудитель в 25-30% случаев. При этом элементарные тельца окрашиваются в красный, ретикулярные - в синий и голубой цвета. Более чувствительны методы иммунофлюоресценции и иммуноферментного анализа с использованием меченых моноклональных антител, а также молекулярно-биологический метод (ПЦР). Золотым стандартом для выявления внутриклеточных паразитов остается культуральный метод (выделение на культуре клеток).
С целью уточнения диагноза и определения фазы заболевания используют выявление хламидийных антител классов А, М, G в сыворотке крови. В острой фазе хламидийной инфекции повышается титр IgM, при переходе в хроническую фазу увеличиваются титры IgA, а затем IgG. Снижение титров хламидийных антител классов A, G в процессе лечения служит показателем его эффективности.
Лечение. Обязательному обследованию и при необходимости лечению подлежат все половые партнеры. В период лечения и диспансерного наблюдения следует воздерживаться от половых контактов или использовать презерватив.
Терапия хламидиоза должна быть комплексной. Трудности и неудачи лечения объясняются биологическими свойствами возбудителя (внутриклеточное паразитирование, способность к образованию L-форм), сочетанием хламидиоза с другими генитальными инфекциями, особенностями иммунитета (незавершенный фагоцитоз).
При неосложненном хламидиозе мочеполовых органов рекомендуется один из антибиотиков: азитромицин, рокситромицин, спирамицин, джозамицин, доксициклин, офлоксацин, эритромицин в течение 7-10 дней.
При хламидиозе органов малого таза применяют те же препараты, но не менее 14-21 дня.
В связи со снижением иммунного и интерферонового статуса при хла-мидиозе наряду с этиотропным лечением целесообразно включать препараты интерферона (виферон♠, реаферон♠, кипферон♠) или индукторы синтеза эндогенного интерферона (циклоферон*, неовир*, рибонуклеат натрия - ридостин♠, тилорон). Кроме того, назначают антиоксиданты, витамины, физиотерапию, проводят коррекцию вагинального микробиоценоза эубио-тиками.
Критериями излеченности считаются разрешение клинических проявлений и эрадикация Chlamidia trachomatis по данным лабораторных исследований, проводимых через 7-10 дней, а затем через 3-4 нед.
Профилактика урогенитального хламидиоза заключается в выявлении и своевременном лечении больных, исключении случайных половых контактов.
Генитальный герпес
Герпес относится к самым распространенным вирусным инфекциям человека. Инфицированность вирусом простого герпеса (ВПГ) составляет 90%; у 20% населения земного шара имеются клинические проявления инфекции. Генитальный герпес - передаваемое половым путем хроническое рецидивирующее вирусное заболевание.
Этиология и патогенез. Возбудителем заболевания является вирус простого герпеса серотипов ВПГ-1 и ВПГ-2 (чаще - ВПГ-2). Вирус герпеса достаточно крупный, ДНК-содержащий, неустойчив во внешней среде и быстро погибает при высыхании, нагревании, действии дезинфицирующих растворов.
Заражение происходит при половых контактах от инфицированных партнеров, не всегда знающих о своей инфицированности. В последнее время большое эпидемиологическое значение имеет орально-генитальный путь инфицирования. Контагиозность для женщин достигает 90%. Бытовой путь передачи инфекции (через предметы туалета, белье) маловероятен, хотя и не исключается. Герпетическая инфекция может передаваться от больной матери плоду трансплацентарно и интранатально.
Вирус проникает в организм через поврежденные слизистые оболочки половых органов, уретры, прямой кишки и кожные покровы. В месте внедрения появляются пузырьковые высыпания. ВПГ, попадая в кровяное русло и лимфатическую систему, может оседать во внутренних органах, нервной системе. Вирус может также проникать через нервные окончания кожи и слизистых оболочек в ганглии периферической и центральной нервной системы, где сохраняется пожизненно. Периодически мигрируя между ганглиями (при генитальном герпесе это ганглии поясничного и сакрального отделов симпатической цепочки) и поверхностью кожи, вирус вызывает клинические признаки рецидива заболевания. Проявлению герпетической инфекции способствуют снижение иммунореактивности, переохлаждение или перегревание, хронические заболевания, менструация, оперативные вмешательства, физические или психические травмы, прием алкоголя. ВПГ, обладая нейродермотропизмом, поражает кожу и слизистые оболочки (лицо, половые органы), ЦНС (менингит, энцефалит) и периферическую нервную систему (ганглиолиты), глаза (кератит, конъюнктивит).
Классификация. Клинически различают первый эпизод заболевания и рецидивы генитального герпеса, а также типичное течение инфекции (с герпетическими высыпаниями), атипичное (без высыпаний) и вирусоносительство.
Клиническая симптоматика. Инкубационный период составляет 3-9 дней. Первый эпизод заболевания протекает более бурно, чем последующие рецидивы. После короткого продромального периода с местным зудом и гиперестезией развертывается клиническая картина. Типичное течение генитального герпеса сопровождается экстрагенитальными симптомами (вирусемия, интоксикация) и генитальными признаками (местные проявления заболевания). К экстрагенитальным симптомам относятся головная боль, повышение температуры тела, озноб, миалгии, тошнота, недомогание. Обычно эти симптомы исчезают с появлением пузырьковых высыпаний на промежности, коже наружных половых органов, во влагалище, на шейке матки (генитальные признаки). Везикулы (размером 2-3 мм) окружены участком гиперемированной отечной слизистой оболочки (см.рис. 5.17). После 2-3 дней существования они вскрываются с образованием язв, покрытых серовато-желтым
гнойным (из-за вторичного инфицирования) налетом. Больные жалуются на боль, зуд, жжение в месте поражения, тяжесть внизу живота, дизурию. При выраженных проявлениях болезни отмечаются субфебрильная температура, головная боль, увеличение периферических лимфатических узлов. Острый период герпетической инфекции длится 8-10 дней, после чего видимые проявления заболевания исчезают.
В настоящее время частота атипичных форм генитального герпеса достигла 40-75%. Эти формы заболевания стертые, без герпетических высыпаний, и сопровождаются поражением не только кожи и слизистых оболочек, но и внутренних половых органов. Отмечаются жалобы на зуд, жжение в области поражения, бели, не поддающиеся антибиотикотерапии, рецидивирующие эрозии и лейкоплакии шейки матки, привычное невынашивание беременности, бесплодие. Герпес верхнего отдела половых путей характеризуется симптомами неспецифического воспаления. Больных беспокоят периодические боли в нижних отделах живота; общепринятая терапия не дает нужного эффекта.
При всех формах заболевания страдает нервная система, что проявляется в нервно-психических расстройствах - сонливости, раздражительности, плохом сне, подавленном настроении, снижении работоспособности.
Частота рецидивов зависит от иммунобиологической резистентности макроорганизма и колеблется от 1 раза в 2-3 года до 1 раза каждый месяц.
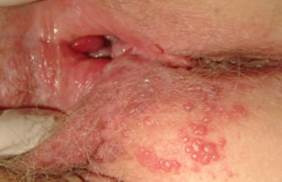
Рис.5.17. Герпетическая инфекция
Диагностика генитального герпеса основывается на данных анамнеза, жалобах, результатах объективного исследования. Распознавание типичных форм заболевания обычно не представляет трудностей, поскольку везику-лезная сыпь имеет характерные признаки. Однако следует отличать язвы после вскрытия герпетических пузырьков от сифилитических язв - плотных, безболезненных, с ровными краями. Диагностика атипичных форм генитального герпеса чрезвычайно сложна.
Применяют высокочувствительные и специфичные лабораторные методы диагностики: культивирование вируса на культуре клеток куриного эмбриона (золотой стандарт) или выявление вирусного антигена методами ИФА; иммунофлюоресцентным методом, с помощью ПЦР. Материалом для исследования служит отделяемое из герпетических пузырьков, влагалища, цервикального канала, уретры. Простое определение антител в сыворотке крови к вирусу не является точным диагностическим критерием, поскольку отражает лишь инфицированность ВПГ, в том числе не только генитальным. Диагноз, установленный только на основании серологических реакций, может быть ошибочным.
Лечение. Половых партнеров пациента с генитальным герпесом обследуют на ВПГ и проводят лечение при клинических признаках инфекции. До исчезновения проявлений заболевания рекомендуют воздерживаться от половых контактов или использовать презервативы.
Поскольку в настоящее время не существует методов элиминации ВПГ из организма, цель лечения заключается в подавлении размножения вируса в период обострения заболевания и формировании стойкого иммунитета для профилактики рецидивов герпетической инфекции.
Для терапии первого клинического эпизода и при рецидиве генитального герпеса рекомендуют противовирусные препараты (ацикловир, валаци-кловир) в течение 5-10 дней.
Комплексный подход подразумевает применение неспецифической (Т-активин, тималин♠, тимоген♠, инозин пранобекс - гроприносин♠), мие-лопид* по стандартным схемам и специфической (противогерпетический γ-глобулин, герпетическая вакцина) иммунотерапии. Чрезвычайно важным звеном в лечении герпеса является коррекция нарушений системы интерферона как главного барьера на пути внедрения вирусной инфекции в организм. Хороший эффект дают индукторы синтеза эндогенного интерферона: полудан♠, циклоферон♠, неовир♠, тилорон. В качестве заместительной терапии используют препараты интерферона - виферон♠, кипферон♠ в ректальных свечах, реаферон♠ внутримышечно и др.
Кроме того, рекомендуют местное применение антисептиков для профилактики вторичной гнойной инфекции.
С целью предупреждения рецидивов используют герпетическую вакцину, интерфероногены, а также противовирусные и иммунные препараты. Длительность терапии определяется индивидуально.
Критериями эффективности лечения считают исчезновение клинических проявлений заболевания (рецидива), положительную динамику титра специфических антител.
Дата добавления: 2021-02-19; просмотров: 907;











