СТРУК И ОРГ РАБ ДЕТСКОЙ ПОЛИКЛИНИКИ ОРГАНИЗАЦИЯ ПРИВИВОЧНОЙ РАБОТЫ
Детская поликлиника является первичным звеном системы здравоохранения, осуществляющим охрану здоровья детей.
Поликлиника (от греческих слов «polys» – город и «clinica» – искусство врачевания) – высокоспециализированное лечебно-профилактическое учреждение, предназначенное оказывать медицинскую помощь здоровым и больным детям и подросткам до 17 лет 11 месяцев 29 дней и осуществлять комплекс лечебно-профилактических мероприятий, направленных на лечение и предупреждение развития заболеваний и их осложнений.
Поликлиники подразделяются по организационному принципу – на объединенные со стационаром и необъединенные (самостоятельные); по территориальному принципу – на городские и сельские (детские консультации); по профилю – на общие, для обслуживания взрослого и детского населения и детские и специализированные: стоматологические, физиотерапевтические, курортные и т.д.; по способу финансирования – на государственные и частные; по категории (из расчета 10 посещений в год на одного ребенка): I – 800 посещений в день; II – 700 посещений в день; III – 500; IV – 300; V – 150.
Средние типовые детские поликлиники строят из расчета 1 поликлиника на 15 педиатрических участков для обслуживания 12000 – 15000 детского населения.
Структура детской поликлиники
(из приказа МЗ СР Российской Федерации № 56 от 23.01.2007 г. «Об утверждении примерного порядка организации деятельности и структуры детской поликлиники» (с дополнениями)
Руководство поликлиники, в том числе
– административно-хозяйственная часть.
Информационно-аналитическое отделение:
– регистратура (картотека, диспетчерская и справочная службы);
– организационно-методический кабинет;
– кабинет медицинской статистики.
Лечебно-профилактические отделения (педиатрические):
– кабинеты участковых педиатров;
– кабинет здорового ребенка;
– кабинет вакцинопрофилактики;
– процедурный кабинет.
Консультативно-диагностическое отделение:
– кабинеты врачей-специалистов;
– кабинеты функциональной диагностики;
– кабинеты лучевой диагностики;
– лаборатории (клиническая, биохимическая, другие специализированные).
Отделение неотложной медицинской помощи.
Отделение восстановительной медицины (центр восстановительного лечения).
Отделение медико-социальной помощи.
Отделение организации медицинской помощи детям и подросткам в образовательных учреждениях:
– медицинские кабинеты образовательных учреждений.
Дневной стационар.
Стационар на дому (специализированная форма работы).
– врачебный здравпункт.
– фельдшерский здравпункт.
Основные разделы работы детской поликлиники:
профилактическая работа, в том числе санитарно-просветительная;
лечебно-консультативная работа на дому и в поликлинике, в том числе специализированная;
реабилитация и восстановительное лечение, в том числе в лагерях отдыха, лесных школах и т.д., оформление и отбор на санаторно-курортное лечение;
лечебно-профилактическая работа в ДДУ, школах;
противоэпидемическая работа и иммунопрофилактика инфекционных заболеваний;
работа с подростками;
организационно-методическая работа.
Основной метод работы поликлиники – метод диспансерного динамического наблюдения за состоянием здоровья детей и подростков с целью профилактики, своевременной диагностики, лечения, реабилитации заболеваний.
Главные принципы работы поликлиники:
участковость – с выделением на 800 детей, проживающих на территории площадью около 1,0-1,5 км2 одной ставки участкового педиатра и 1,5 ставки участковой медсестры;
непрерывность наблюдения – от момента постановки женщины на учет по беременности и поступления новорожденного на участок до передачи подростка во взрослую поликлинику;
преемственность наблюдения детей и подростков другими лечебно-профилактическими учреждениями.
Особенности работы детской поликлиники:
скользящий график работы участкового педиатра и врачей-консультантов;
наличие фиксированных приемов (т.н. дни здорового ребенка);
дежурство по графику в вечерние часы, воскресные и праздничные дни;
оказание экстренней и неотложной помощи на дому, в прививочном, процедурном кабинете, в медицинских кабинетах образовательных учреждений.
На каждую должность участкового врача положено 1,5 должности участковой медицинской сестры. На каждые 8-9 педиатрических участка организовывают одну должность освобожденного заведующего педиатрическим отделением.
Количество врачей в детских дошкольных учреждениях и школах общего профиля устанавливают из расчета: одна должность врача на 180-200 детей в яслях, на 600 детей в детских садах и на 1200 учащихся в школах.
В дошкольных образовательных учреждениях и общеобразовательных школах положена одна должность медицинской сестры на 700 учащихся школ (фельдшер), на 100 детей детских садов, на 50 детей санаторных детских садов и на 300 учащихся коррекционных школ.
Профилактические прививки проводятся в прививочных кабинетах ЛПУ, медицинских кабинетах школ. Прививки против туберкулеза и проба Манту проводятся в отдельном кабинете, при его отсутствии - на специально выделенном для этих целей столе в определенные дни и часы.
При проведении вакцинации руководствуются единым прививочным календарем (см. прил. 10). Детям, не привитым в установленные сроки, прививки проводят по индивидуальной схеме.
Прививки выполняются медицинскими работниками, обученными правилам организации и технике проведения прививок, приемам оказания первой медицинской помощи.
Родители дают раз в год письменное согласие на проведение профилактических прививок детям. Заранее информируют родителей об инфекционном заболевании, против которого будет проводиться прививка, свойствах вакцинного препарата, возможных реакциях на прививку и действиях родителей в случае их возникновения. Медицинские работники обязаны оповестить в устной или письменной форме родителей детей, посещающих дошкольные учреждения и школы, о дне проведения прививок.
Все лица, подлежащие вакцинации, в день ее проведения должны осматриваться врачом. Тщательно собирается анамнез и проводится термометрия для исключения острого заболевания. Врач определяет противопоказания к проведению прививок. Карантин не является противопоказанием к иммунизации и в каждом случае требует индивидуального подхода.
После осмотра врач делает запись о разрешении иммунизации. В случае отказа пациента (для несовершеннолетних детей - родителей) от прививок медицинский работник дает разъяснения о возможных последствиях, оформляет запись в медицинской документации. Она подписывается медицинским работником и пациентом (родителями). При отказе от подписи запись заверяется двумя медицинскими работниками.
Информация о проведенной вакцинации в учебном учреждении должна быть передана в организацию здравоохранения по месту жительства в течение 7 дней.
Организация работы прививочного кабинента. Прививочный кабинет состоит из помещений для проведения прививок и хранения прививочной картотеки. Помещение для проведения прививок должно иметь оснащение и оборудование согласно перечню.
Перед проведением прививки следует проверить в медицинской документации наличие письменного разрешения на иммунизацию, соответствие прививки допустимым срокам.
Для проведения вакцинации используются только одноразовые щприцы, в том числе и саморазрушающиеся. Ампулы (флаконы) с прививочными препаратами вскрываются непосредственно перед иммунизацией после приглашения ребенка в прививочный кабинет. С целью экономного расходования вакцин из многодозовых флаконов и обеспечения безопасности вакцинации приглашают несколько детей на прививку одного наименования. Такая тактика организации прививок должна применяться и для двухдозовых вакцин (анатоксинов) АКДС, АДС, АДС-М, которые не должны храниться после вскрытия ампул.
Дозировка и методы введения препарата определяются в соответствии с инструкцией по его применению. Необходимо следить за тем, чтобы ИЛС с истекающим сроком годности использовались в первую очередь.
Запрещается одновременное проведение прививок против туберкулеза с другими профилактическими прививками и парентеральными манипуляциями.
Во избежание падения пациента при обмороке прививки проводят в положении лежа или сидя.
Выполнение прививки фиксируется в «Журнале учета профилактических прививок» (ф. № 064/у), карте учета профилактических прививок (ф. № 063/у), истории развития ребенка (ф. № 112/у), медицинской карте амбулаторного больного (ф. № 025/у), индивидуальной карте ребенка (для школы, детского сада, детского дома (ф. № 26/у). При получении и использовании ИЛС ведется «Журнал учета и использования медицинских иммунобиологических препаратов».
Вакцинация, выполненная в роддоме, регистрируется в истории развития новорожденного (ф. № 097/у), обменной карте (ф. № 113/у), «Журнале учета профилактических прививок» (ф. № 064/у).
В записи указываются наименование препарата, страна производителя, доза, серия, контрольный номер, срок годности, а также сведения о местных и общих реакциях на прививку или осложнениях, сроках их развития и характере. При развитии поствакцинальной реакции (сильной местной или общей), осложнения на введение вакцины медсестра незамедлительно ставит в известность об этом руководителя медицинского учреждения. Если на введение вакцины развивается осложнение, составляется экстренное извещение (ф. № 058/у) в территориальный центр гигиены и эпидемиологии.
Обязанности участковой медсестры по организации прививочной работы. Участковая медсестра ведет учет детского населения участка; при отсутствии централизованной картотеки планирует график прививок на каждый последующий месяц; представляет участковому врачу детей с противопоказаниями для пересмотра и коллегиального решения специалистами вопроса о проведении вакцинации; вызывает на диспансерные осмотры ослабленных детей, реализует план обследования, назначенный врачом, проводит совместно с другими сотрудниками оздоровление ребенка; приглашает детей для введения вакцины; помогает врачу вести осмотр ребенка перед прививкой, проводит термометрию, патронаж детей после прививки, ведет учет постпрививочных реакций, информирует о них участкового врача. Обобщает сведения о выполнении прививок на участке, причины непривитости каждого ребенка и составляет ежемесячный отчет о проделанной работе. В работе по иммунопрофилактике участковая сестра использует историю развития ребенка и карту профилактических прививок.
Обязанности медсестры прививочного кабинета. Медсестра проверяет количество флаконов с вакциной на рабочий день, контролирует температуру в холодильнике и отмечает показания в журнале или карте-графике. Готовит новые холодовые элементы на следующий рабочий день, а также сумку- холодильник, емкость для льда и ампул.
Медсестра проводит психологическую подготовку ребенка к прививке. В истории развития фиксирует допуск врача (фельдшера) к вакцинации, интервалы между прививками и их соответствие индивидуальному прививочному календарю. Регистрирует прививку, выполняет вакцинацию и дает рекомендации родителям по уходу за ребенком.
Медсестра заказывает и получает прививочные препараты, медикаменты, перевязочные средства, медицинские инструменты. Отвечает за использование и проводит выбраковку бактерийных препаратов. Соблюдает правила хранения вакцин при проведении иммунизации и правила обработки прививочного инструмента. Отвечает за санитарно-гигиенический режим прививочного кабинета.
В конце рабочего дня медсестра уничтожает всю оставшуюся вакцину в открытых флаконах, записывает в регистрационном журнале количество использованной вакцины и подводит итог (количество оставшихся доз), проверяет и записывает температуру холодильника.
Ежемесячно медсестра составляет отчет по прививочной работе.
45 СТР И ОРГ РАБОТЫ ДЕТ ПОЛИКЛИНИКИ АНАЛИЗ ОСНОВНЫХ ПОКАЗАТЕЛЕЙ ДЕЯТЕЛЬНОСТИ ДЕТСКОЙ ПОЛИКЛИНИКИ
См вопрос 44
Основные показатели работы детской поликлиники рассчитываются следующим образом:
1. Обеспеченность населения врачами-педиатрами:
число врачебных должностей врачей-педиатров х 10 000
среднегодовая численность населения
2. Показатель участковости на дому:
число посещений, сделанных участковыми педиатрами к детям своего участка на дому х 100%
число посещений участковым и педиатрами на дому
Этот показатель при правильной работе участковых врачей-педиатров достигает 85-90%.
3. Укомплектованность поликлиники врачами:
число занятых врачебных должностей х 100%
число штатных врачебных должностей
4. Возрастной состав детей на конец года:
число детей в возрасте до 1 года, состоящих под наблюдением поликлиники х 100%
общее число детей, состоящих под наблюдением поликлиники
5. Среднее число детей на одном участке:
количество детей, обслуживаемых поликлиникой
число педиатрических участков
6. Среднее число детей первого года жизни на участке:
среднегодовое число детей в возрасте до 1 года в поликлинике
число педиатрических участков
7. Объем врачебной помощи больным детям на дому:
число посещений педиатрами на дому х100 %
общее число всех посещений к педиатрам (в поликлинике + на дому)
8. Полнота охвата детей периодическими осмотрами:
число лиц, фактически осмотренных
число лиц, подлежащих осмотру
9. Показатель участковости на приёме участковых врачей-педиатров характеризует организацию приёма:
число посещений участкового педиатра детьми своего участка х100 %
общее число посещений, сделанных к участковым педиатрам
Величина этого показателя может быть разной (90-95%) и зависит от организации приёма к участковым педиатрам.
10. Процент активных посещений на дому можно вычислить на основании данных «Дневники врача» (Ф. 039/у):
число посещений на дому, сделанных активно х 100%
число посещений участковым педиатром больных на дому
В норме показатель составляет 30-60%.
11. Среднее число посещений на врачебную должность в год (функции врачебной должности):
число посещений в поликлинике + число посещений на дому
число занятых врачебных должностей
12.Среднечасовая нагрузка врача-педиатра. Её можно рассчитать при разработке данных дневника врача (Ф. 039/у). Этот показатель получают в расчёте на год, за месяц:
число посещений врача в поликлинике
число фактически проработанных часов по графику на приеме в поликлинике
Оценка ведётся путём сравнения с нормативом: 5 посещений в час. Аналогично рассчитывают показатель среднечасовой нагрузки при работе педиатра на дому.
13. Общая заболеваемость:
общее число заболеваний, зарегистрированных в районе деятельности поликлиники х 100%
средняя численность обслуживаемого населения
14. Частота и распространённость важнейших заболеваний:
число зарегистрированных заболеваний данной нозологической формы х 100%
средняя численность обслуживаемых детей
15. Показатель диспансеризации больных детей:
число больных, состоящих на диспансерном учёте на конец года х 100%
общее количество больных детей на участке
Важное значение имеет расчёт показателей профилактической работы детской поликлиники:
46 СТРУКТУРА И ПОРЯДОК ЗАПОЛНЕНИЯ И ПРЕДСТАВЛЕНИЕ ГОДОВОГО ОТЧЕТА МЕД ОРГ
Основной отчетной формой, отражающей деятельность медицинской организации, является «Отчет лечебно-профилактической организации» (ф. 30). Эту форму составляют лечебно-профилактические организации всех профилей для взрослых и детей и представляют вышестоящему органу управления здравоохранением, Министерству здравоохранения и далее Министерству статистики и анализа в установленные сроки.
В отчете представлены следующие разделы:
Паспортная часть.
В левой части титульного листа указываются наименование отчитывающейся и вышестоящей организаций, орган управления» форма собственности и адрес лечебно-профилактической организация. В правой части - порядок представления отчетной формы.
Раздел 1. Сведения о подразделениях, установках лечебно-профилактической организации.
В этом разделе указываются: наименования отделений (кабинетов), передвижных установок, прочих подразделений, входящих в состав медицинской организации. Напротив названия отделения, кабинета указывается их количество. Приводятся данные о работе дневных стационаров и стационара на дому, а также о реанимационном отделении и отделении экстренной и планово-консультативной помощи. В конце раздела показывается мощность поликлиники, выраженная числом посещений в смену.
Раздел 2. Штаты лечебно-профилактической организации на конец отчетного года.
В таблицу «Штаты» включаются сведения о штатных должностях в соответствии со штатным расписанием, утвержденным в установленном порядке, а также данные о занятых должностях и физических лицах на конец года.
Для анализа штатов организации здравоохранения рассчитываются показатели:
1) показатель укомплектованности медицинским персоналом (врачами, средним медицинским персоналом)
2) коэффициент совместительства
Раздел 3. Работа врачей поликлиники (амбулаторий), диспансера, консультации.
Этот раздел заполняется всеми лечебно-профилактическими организациями, ведущими амбулаторный прием пациентов. Анализ деятельности поликлиники целесообразно начинать с изучения числа территориальных участков (терапевтических, педиатрических), средней численности населения на одном участке. Основные показатели раздела:
- средняя численность населения на одном участке
- число посещений на одного жителя:
- распределение посещений поликлиники по виду обращения
- структура посещений к врачам по специальностям:
- объём врачебной помощи на дому:
- среднечасовая нагрузка врача на приеме в поликлинике
- среднечасовая нагрузка врача по обслуживанию на дому
Раздел 4. Профилактические медицинские осмотры и работа стоматологических (зубоврачебных) и хирургических кабинетов лечебно-профилактической организации.
Для оценки организации профилактической работы поликлиники рассчитываются показатели:
- охват профилактическими осмотрами
- структура осмотренных лиц по группам диспансерного наблюдения
- охват целевыми профилактическими осмотрами на туберкулез
Раздел 5. Работа лечебно-вспомогательных отделений (кабинетов).
В данном разделе в соответствующих таблицах (1-8) содержатся сведения о работе кабинета лучевой терапии, физиотерапевтического отделения, кабинета лечебной физкультуры кабинета рефлексотерапии, отделения гемодиализа, логопедического кабинета.
Для анализа состояния работы лечебно-вспомогательных служб рассчитываются показатели:
- число процедур (по видам) на 100 посещений поликлиники или на 100 выбывших из стационара;
число процедур (по видам) на одного пролеченного в отделении (кабинете);
- структура процедур по видам и др.
Раздел 6. Работа диагностических отделений.
деятельность диагностических служб ЛПО (рентгенологической, эндоскопической, ультразвуковой и функциональной диагностики, лабораторий, патолого-анатомического бюро).
Для анализа диагностической работы медицинской организации рассчитываются интенсивные и экстенсивные показатели:
- число исследований (по видам) на 100 посещений поликлиники или на 100 выбывших из стационара
- число исследований (по видам) на одного пролеченного в отделении)
- структура исследований по видам
- удельный вес сложных видов исследований и специализированных исследований
- число исследований на одну занятую должность врача, нагрузка врача отделения и др.
Отчет подписывает руководитель лечебно-профилактической организации (главный врач) и лицо, ответственное за составление отчета.
Готовит отчет кабинет статистики на рождественнских праздниках. Все областные учреждения отправляют его согласно графику в Медиц Информ-аналит центр находится в Челябинске на Кузнецова2а, а главный врач с копией идет в минздрав и отчитывается. Городские учреждения сдают в городское управление, а те уже в МИАЦ
47 СТРУКТУРА И ОРГ РАБОТЫ РОДИЛЬНОГО ДОМА ПОКАЗАТЕЛИ РАБОТЫ И ИХ АНАЛИЗА
В родильных отделениях ЛПУ I уровня родоразрешаются повторно беременные (до 3 родов включительно) и первобеременные без акушерских осложнений и экстрагенитальной патологии. Остальные женщины должны быть родоразрешены в ЛПУ II-III уровней.
Родильный дом - лечебно-профилактическая организация, обеспечивающая стационарную акушерско-гинекологическую помощь женщинам в период беременности, родов, в послеродовом периоде и медицинскую помощь новорожденным детям.
Структура родильного дома: пять обязательных отделений:
1. Приемно-пропускной блок (приемное отделение).
2. 1-е (физиологическое) акушерское отделение - 50-55% от общего числа акушерских коек.
3. 2-е (обсервационно-изоляционное) акушерское отделение (палаты) - 20-25% от общего числа акушерских коек.
4. Отделение (палаты) патологии беременности – 25-30% от общего числа акушерских коек.
5. Отделение (палаты) для новорожденных детей в составе 1-го и 2-го акушерских отделений.
Кроме того, в родильном доме обязательно должны быть:
• лаборатория,
• рентген-кабинет,
• кабинет УЗИ,
• физиотерапевтический кабинет,
• выписная комната,
• хозяйственная служба.
При наличии гинекологического отделения в составе родильного дома ему отводится примерно 25-30% от общего числа коек. В обязательном порядке оно должно быть изолированным и иметь собственное приемное отделение. По нормативам, на акушерские койки выделяется 60%, а на гинекологические - 40% всего коечного фонда родовспомогательных организаций. В гинекологическом отделении имеется три профиля коек: для консервативного лечения больных, оперативного лечения и искусственного прерывания беременности.
Организация работы родильного дома (РД).
1. Планировка РД должна обеспечивать полную изоляцию женщин, поступивших для родоразрешения в различные отделения, при строгом соблюдении санитарно-гигиенических норм. В приемно-пропускном блоке оборудуются отдельные смотровые для каждого акушерского отделения. Пути следования беременных в эти отделения не должны перекрещиваться. В каждой смотровой комнате предусматривался специальное помещение для санитарной обработки поступающих женщин, оборудованное туалетом и душевыми. В вестибюле беременная или роженица снимает верхнюю одежду и проходит в помещение фильтра. В фильтре врач или акушерка решает в какое из отделений направить женщину. После этого проводится регистрация в Журнале приема беременных и рожениц (ф. №002/у). Заполняется паспортная часть истории родов (ф. №096/у), производится общее обследование женщины: взвешивание, измерение роста, окружности живота, высоты стояния матки над лоном, определение положения и предлежания плода, выслушивание сердцебиения плода, определяются группа крови и резус-фактор. После санитарной обработки женщина получает пакет со стерильным бельем и направляется в соответствующее отделение роддома.
2. В каждом акушерском отделении выделяются следующие структурные элементы:
1) родовой блок - имеет в своем составе предродовую (10-12% количества коек в отделении); родовую (родовой зал); большую и малую операционные; палату интенсивной терапии для новорожденных детей.
2) послеродовые палаты;
3) палаты (отделение) для новорожденных.
Операционные должны быть оборудованы всем необходимым для обработки разрывов промежности, ручного отделения последа, кесарева сечения, ампутации матки.
Первый туалет новорожденного, обработка глаз, измерение длины и массы тела ребенка проводятся акушеркой в родовом зале. Через 2-2,5 часа после нормальных родов женщина переводится в послеродовое отделение (палаты), новорожденный – в палату для новорожденных. Кроме этого в родильных домах имеются также палаты совместного пребывания матери и ребенка.
Число детских коек в отделении (палатах) новорожденных должно соответствовать числу материнских коек в послеродовом отделении. Из них 10-12% выделяется для недоношенных и ослабленных детей.
3. Ежедневно данные наблюдения за ребенком вносятся врачом в «Историю развития новорожденного» (ф. №097/у). Домой выписываются только здоровые дети. О дне выписки ребенка домой обязательно телефонограммой сообщают в территориальную детскую поликлинику. Глубоко недоношенных и больных детей переводят в специализированные детские отделения.
4. С целью снижения материнской и перинатальной смертности, улучшения качества обслуживания беременных в областных центрах и крупных городах организуются специализированные отделения для беременных женщин с сердечно-сосудистой патологией, диабетом, послеродовыми септическими заболеваниями и т. д.
5. Большое значение в нормальной деятельности акушерских стационаров по профилактике гнойно-септических заболеваний беременных, рожениц, родильниц, среди новорожденных имеет соблюдение санитарно-гигиенических правил.
В акушерских стационарах должны неукоснительно выполняться следующие требования:
- строгий отбор и своевременная изоляция больных женщин от здоровых при поступлении и во время пребывания в родильном доме (отделении);
- обязательная цикличность в заполнении детских и материнских палат;
- соблюдение всех санитарных требований, регулярная текущая и не реже 1 раза в год профилактическая санитарная обработка (полная дезинфекция) всего родильного дома (отделения);
- правильная организация ухода за родильницами и новорожденными; » достаточная обеспеченность отделений бельем;
- соблюдение медицинским персоналом правил личной гигиены и регулярный врачебный контроль за здоровьем персонала.
6. Течение и исход родов должны фиксироваться в Истории родов и в Журнале записи родов в стационаре, оперативные вмешательства – в Журнале записи оперативных вмешательств в стационаре.
Анализ помощи в родах предусматривает оценку оказания акушерской, анестезиологической, терапевтической, гематологической и медицинской помощи других узких специалистов. При возникновении экстренных акушерских ситуаций, требующих консультативной помощи необходима своевременная организации консилиумов и вызова специалистов по санитарной авиации (областной, республиканской).
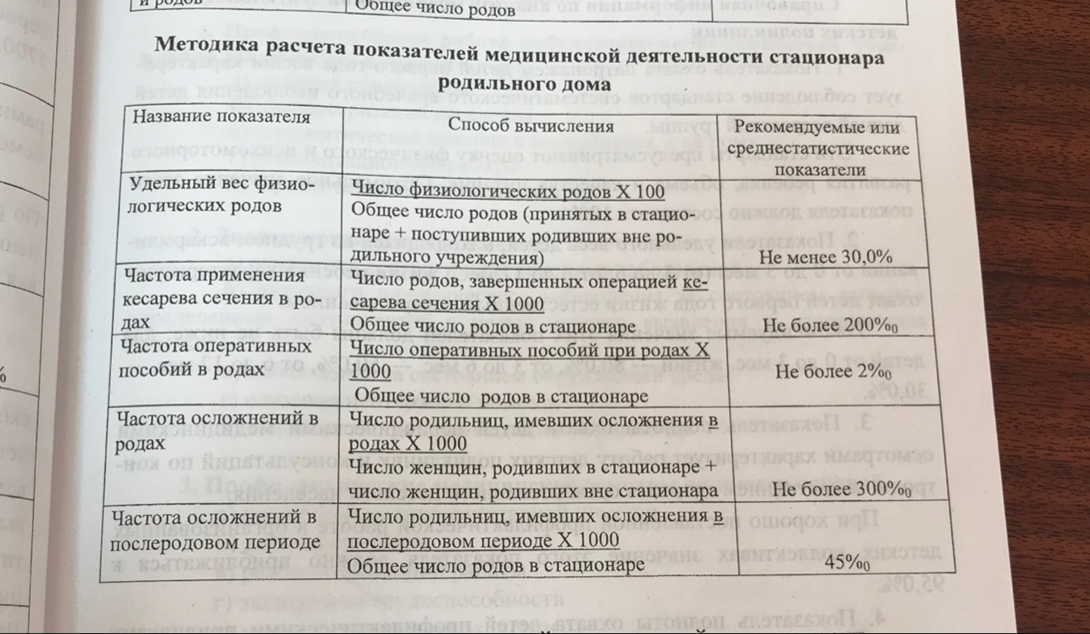
Дата добавления: 2022-04-12; просмотров: 230;











