СРЕДСТВА, УГНЕТАЮЩИЕ АФФЕРЕНТНУЮ НЕРВНУЮ СИСТЕМУ
Термин анестезия от греч. «anastesia» – отсутствие чувствительности. МА вызывают местную потерю чувствительности: болевой, температурной, вкусовой, тактильной. МА в медицинской практике используются как средства для местного обезболивания, т.к. болевая чувствительность исчезает раньше других (кроме этого, потеря других видов чувствительности не имеет практического значения). МА – вещества, которые при прямом контакте с ЧНО и нервными волокнами нарушают образование и проведение в них нервного импульса.
Для большинства МА характерна общая структурная формула:
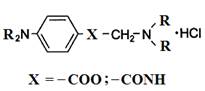
Ароматическое кольцо (может иметь заместители) через алифатическую цепочку соединено с аминогруппой. Каждый фрагмент молекулы играет определенную роль:
1. Ароматическая часть обуславливает липофильные свойства МА, их способность проникать через клеточные мембраны (мембрана – липофильна).
2. Алифатическая цепочка содержит сложноэфирную или амидную группы, от которых зависит стойкость, а значит длительность действия вещества (эфиры быстро гидролизуются ферментами эстеразами и оказывают более короткое действие, чем амиды).
3. За счёт третичного атома азота в алифатической цепочке могут образоваться соли с кислотами (как правило, гидрохлориды), растворимые в воде.
Растворимая соль поступает из места введения к месту действия МА (нервной структуре). Для того чтобы МА оказал свой лечебный эффект, соль должна гидролизоваться, с высвобождением основания. Этот процесс происходит в слабощелочной среде тканей (в норме рН тканей = 7,35). При воспалительном процессе (рН тканей < 7 – кислая), не будет происходить гидролиз соли и высвобождение основания, активность МА будет снижена или полностью отсутствовать.
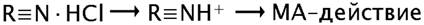
Препарат в виде соли легко растворяется в воде, но не обладает активностью. После гидролиза, ионизированная форма МА, способна адсорбироваться на клеточной мембране. Основание МА хорошо растворяется в липидах, легко поглощается нервными структурами и оказывает МА-действие.
Механизм действия МА:
Клеточные мембраны нервных волокон поляризованы, т.е. с одной стороны заряжены «+», а с другой – «–». При возникновении и проведении нервного импульса изменяется проницаемость мембраны для ионов Na+ и К+. Происходит передвижение ионов через мембрану, возникает местный электрический ток (потенциал действия), распространяется возбуждение. МА, связываясь с мембраной клетки, нарушает её проницаемость для Na+ (мембраностабилизирующее действие), потенциал действия не возникает, наступает блок проведение и возникновения импульса.
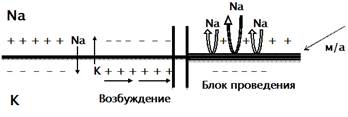
МА вызывают временный (обратимый) разрыв рефлекторной дуги, в результате чего болевые импульсы, идущие с патологического очага не достигают ЦНС. Обезболивание выполняет щадящую функцию, защищает ЦНС от перевозбуждения. При этом создаются условия для более быстрой ликвидации патологического очага.
Виды анестезии:
1. Поверхностная (терминальная) – лекарственное средство наносят на слизистые оболочки или раневую поверхность, в результате чего устраняется возбудимость ЧНО. Если кожа не повреждена, то эпидермис является барьером для МА.
Поверхностная анестезия применяется:
– офтальмология (обезболивание конъюнктивы и роговицы при травмах, диагностических и операционных вмешательствах);
– ЛОР-практика (операции в полости носа, зева, глотки, гортани, бронхов и др.);
– дерматология (устранение боли при ожогах, язвах, трещинах и др.);
– урология.
Форма выпуска: растворы для наружного применения, порошки, мази, суппозитории, аэрозоли.
| 2. Проводниковая (областная) – раствор МА вводят с помощью шприца в пространство около нервного волокна, что приводит к блокаде проведения болевых импульсов по нервным волокнам от ЧНО к ЦНС. Утрата чувствительности происходит во всей той области, которая получает иннервацию от участка нервного волокна, подвергшегося воздействию МА. Используют в хирургии, стоматологии, с терапевтическими целями (при невралгиях). |
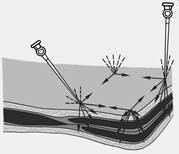
| 3. Инфильтрационная – достигается путем послойного пропитывания тканей раствором местного анестетика. При этом теряют чувствительность ЧНО и нервные волокна. Широко используется в хирургической практике (операционное поле инфильтруется, т.е. пропитывается МА во время продвижения иглы вперед). |
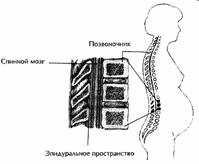
| 4. Спинномозговая (эпидуральная) – разновидность проводниковой анестезии. Эпидуральная пункция может выполняться на уровне всех четырёх отделов позвоночника: шейном, грудном, поясничном, крестцовом. МА вводят через катетер в эпидуральное пространство, где он воздействуют на корешки спинного мозга. Выключается иннервация нижней половины тела. Применяют при операциях на нижних конечностях и органах таза, а также при родах и кесаревом сечении. Чаще используют лидокаин и бупивакаин. |
При инфильтрационной анестезии используют большие количества растворов и невысокие концентрации.
При проводниковой и спинномозговой анестезии – количества маленькие, но концентрации растворов выше.
В обоих случаях препараты должны быть малотоксичны. Препараты с высокой токсичностью могут использоваться только местно, чтобы не наблюдалось их резорбтивное действие. При терминальной анестезии важно, чтобы вещество хорошо проникало через слизистые оболочки.
Между нанесением МА и проявлением эффекта существует латентный период. Если не выдержать нужное время и ввести препарат повторно, то может возникнуть передозировка.
Для уменьшения скорости всасывания и продления эффекта, к раствору МА часто добавляется сосудосуживающее средство (вазоконстрикторы) – адреналин, мезатон. Это также уменьшает возможное резорбтивное действие МА.
Требования к МА:
1. Быстрота наступления, достаточная глубина и продолжительность анестезии.
2. Отсутствие отрицательного воздействия на нервные элементы и окружающие ткани.
3. Большая терапевтическая широта.
4. Пригодность для различных видов анестезии.
5. Желательно наличие сосудосуживающих свойств, растворимость в воде, устойчивость при стерилизации.
Химическая классификация МА:
I. Сложный эфир парааминобензойной кислоты – ПАБК (прокаин, бензокаин, тетракаин)
II. Амиды различных органических кислот (лидокаин, тримекаин, бупивакаин, артикаин)
Терапевтическая классификация МА:
1. Средства только для поверхностной анестезии (бензокаин, тетракаин)
2. Средства преимущественно для инфильтрационной и проводниковой (в том числе спинномозговой) анестезии (прокаин, бупивакаин)
3. Средства для всех видов анестезии (лидокаин, тримекаин*, артикаин*)
* – требуют повышения концентрации для поверхностной анестезии
Классификация МА по продолжительности действия:
1. Короткой продолжительности действия (до 30 минут) – прокаин, бензокаин, тетракаин
2. Средней продолжительности действия (до 2-4 часов) – лидокаин, тримекаин, артикаин
3. Длительного действия (8-10 часов) – бупивакаин
КОКАИН
Является сильным МА (активнее прокаина в 10 раз). Из-за высокой токсичности применяются только для терминальной анестезии в офтальмологии и ЛОР-практике (0,5-5 % растворы).
Необходимо помнить, что при нанесении на слизистые оболочки кокаин может всасываться и вызывать явление интоксикации (известны случаи летального исхода при нанесении на слизистые носа, гортани, прямой кишки).
При резорбтивном действии наблюдается: повышение АД, тахикардия, тремор, выраженное возбуждение ЦНС (беспокойство, бессонница, эйфория, галлюцинации). При повторном приеме возникает пристрастие – кокаинизм.
Преобладает психическая зависимость. При передозировке смерть наступает от сердечной или легочной недостаточности.
| НОВОКАИН (МНН: ПРОКАИН) | 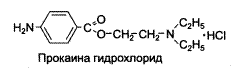
|
Обладает выраженной анестезирующей активностью, но уступает другим препаратам. Имеет большую терапевтическую широту, относительно низкую токсичность. Длительность действия 30 минут (в некоторых случаях до 1 часа).
Резорбтивное действие: угнетение ЦНС, тормозит проведение нервного импульса на периферии (н-холинолитик), понижает АД, замедляет работу сердца (слабое антиаритмическое действие).
Через слизистые оболочки проходит плохо, для терминальной анестезии, как правило, не используется (нужны 10-20 % растворы).
Показания:
– инфильтрационная анестезия (0,25-0,5 % растворы);
– проводниковая анестезия (2 % раствор).
Побочные эффекты: повышает чувствительность, которая проявляется в виде разнообразных аллергических реакций, снижение АД, коллапс, шок.
Прокаин и другие производные ПАБК уменьшают противомикробное действие сульфаниламидных препаратов.
Форма выпуска: ампулы, капли ушные, глазные.
При заболеваниях прямой кишки – в суппозиториях, мазях.
Для уменьшения болей при различных состояниях может использоваться в комбинации с другими средствами («Меновазин»).
| АНЕСТЕЗИН (МНН: БЕНЗОКАИН) | 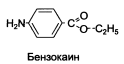
|
Не может образовывать солей (нет третичного атома азота в алифатической цепочке), а значит, не дает растворимых в воде соединений. При применении местно не токсичен.
Показания: терминальная, нехирургическая анестезия.
а) комбинированные суппозитории при заболеваниях прямой кишки («Анестезол»);
б) в дерматологии – раневая, ожоговая, язвенная поверхность (мази, аэрозоль «Олазоль»);
в) заболевания ЖКТ (язвенная болезнь, гастрит) – таблетки внутрь «Белластезин», «Беллалгин», суспензия «Алмагель А»;
г) при невралгиях, миалгиях – «Меновазин» – спиртовой раствор для растирания.
| ДИКАИН (МНН: ТЕТРАКАИН) | 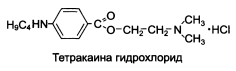
|
Сильный МА, в 20 раз сильнее и токсичнее прокаина.
Хорошо всасывается через слизистые оболочки. Ограничено используется при поверхностной анестезии в глазной практике. Анестезия наступает через 1 минуту и продолжается в течение 15-20 минут.
Форма выпуска: глазные капли (аптечного изготовления).
Препарат «Анти-ангин формула» – пастилки от кашля.
| ЛИДОКАИН (МНН) | 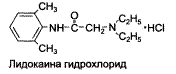
|
Используется для всех видов анестезии. Обладает выраженной активностью и малой токсичностью. Действует сильнее, быстрее и продолжительнее прокаина. Превосходит прокаин по силе в 2,5 раза, и действует в 2 раза дольше (2-4 часа). Обладает антиаритмическим действием.
Показания: стоматология, ЛОР-практика, акушерство, гинекология, эндоскопические и инструментальные исследования (ФГДС), дерматология (ожоговая поверхность, вскрытие абсцессов, смена повязок и др.).
Побочные эффекты: со стороны ССС, ЦНС.
Форма выпуска: ампулы (инфильтрационная и проводниковая анестезии), аэрозоль (спрей), ТДТС Версатис (поверхностная анестезия), капли глазные, ушные, гель.
Входит в состав комбинированных препаратов: ушные капли «Отипакс» (лидокаин + феназон – анальгетик), мазь для ректального применения и суппозитории ректальные «Проктозан» (лидокаин + буфексамак – противовоспалительный препарат + субгаллат висмута и титана диоксид – вяжущие средства).
ТРИМЕКАИН (МНН)
В 2-3 раза активнее лидокаина, но более токсичен. Обычно хорошо переносится. Входит в состав мази «Левосин» – для заживления ран.
МАРКАИН (МНН: БУПИВАКАИН)
По строению близок к лидокаину. Наиболее активный и длительно действующий МА (до 8-10 часов). Токсичность выше, чем у других МА. При передозировке – угнетение ССС, судороги.
Показания: длительная инфильтрационная и проводниковая анестезия.
Форма выпуска: ампулы.
| УЛЬТРАКАИН Д (МНН: АРТИКАИН) | 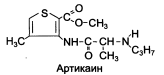
|
Малотоксичен, пригоден для всех видов анестезии. Оказывает быстрый эффект. В 6 раз активнее прокаина, в 2 раза – лидокаина.
Показания: оперативные и диагностические вмешательства, акушерство, стоматология, болевые синдромы.
Побочные эффекты: аллергические реакции, местное раздражение.
Форма выпуска: ампулы, картриджи.
Комбинированные препараты: «УЛЬТРАКАИН Д-C», «УБИСТЕЗИН», «СЕПТАНЕСТ» – содержат артикаин и адреналина гидрохлорид.
| <== предыдущая лекция | | | следующая лекция ==> |
| Следы человека (антропоскопия) | | | Источники информации о признаках внешности |
Дата добавления: 2016-10-26; просмотров: 1209;










